ਕੂਹਣੀ ਦੀ ਸਰਜਰੀ
ਕੁੱਲ ਕੂਹਣੀ ਬਦਲਣਾ ਮੁੱਖ ਤੌਰ 'ਤੇ ਇੱਕ ਪ੍ਰਕਿਰਿਆ ਹੈ ਜੋ ਲੰਬੇ ਸਮੇਂ ਤੋਂ RA ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਜਦੋਂ ਇਸਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਤਾਂ ਕੂਹਣੀ ਵਿੱਚ ਇੱਕ ਧਾਤ ਅਤੇ ਪਲਾਸਟਿਕ ਦਾ ਜੋੜ ਜੋੜ ਮਰੀਜ਼ ਨੂੰ ਜੀਵਨ ਦੀ ਮਹੱਤਵਪੂਰਣ ਗੁਣਵੱਤਾ ਜੋੜ ਸਕਦਾ ਹੈ।
ਇਸ ਲੇਖ ਵਿੱਚ
ਪਹਿਲੀ ਕਿਸਮ ਦੀ ਕੂਹਣੀ ਗਠੀਏ ਦੀ ਸਰਜਰੀ ਜੋੜਾਂ 'ਤੇ ਹੱਡੀਆਂ ਦੇ ਸਿਰਿਆਂ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਜਾਂ ਅੰਸ਼ਕ ਤੌਰ 'ਤੇ ਬਾਹਰ ਕੱਢ ਕੇ ਕੀਤੀ ਜਾਂਦੀ ਸੀ, ਅਤੇ ਫਿਰ ਮਰੀਜ਼ਾਂ ਦੇ ਆਪਣੇ ਨਰਮ ਟਿਸ਼ੂ ਨਾਲ ਬਾਕੀ ਹੱਡੀਆਂ ਦੇ ਸਿਰਿਆਂ ਨੂੰ ਢੱਕ ਕੇ ਕੀਤੀ ਜਾਂਦੀ ਸੀ। ਇਹ ਵਿਧੀਆਂ ਅੱਜ ਵੀ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ ਪਰ ਜਿਆਦਾਤਰ ਉਹਨਾਂ ਸਥਿਤੀਆਂ ਲਈ ਰਾਖਵੀਆਂ ਹੁੰਦੀਆਂ ਹਨ ਜਿੱਥੇ ਸ਼ੁਰੂਆਤੀ ਤੌਰ 'ਤੇ ਪਾਈ ਗਈ ਧਾਤ ਅਤੇ ਪਲਾਸਟਿਕ ਦੀ ਤਬਦੀਲੀ ਨੂੰ ਹਟਾਉਣਾ ਪੈਂਦਾ ਸੀ, ਅਕਸਰ ਲਗਾਤਾਰ ਲਾਗ ਦੇ ਕਾਰਨ।
ਕੂਹਣੀ ਬਦਲਣ ਦੇ ਜੋਖਮ ਅਤੇ ਲਾਭ
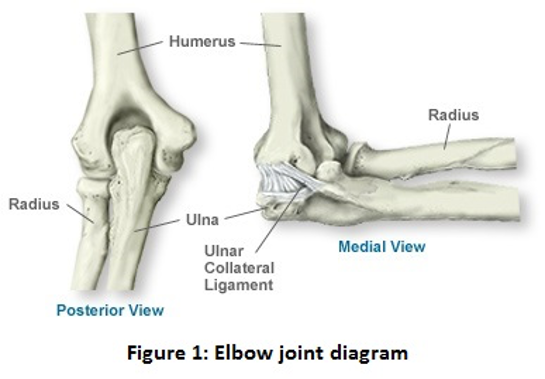
ਸੰਯੁਕਤ ਤਬਦੀਲੀ ਦੀਆਂ ਕਿਸਮਾਂ ਜੋ ਵਰਤਮਾਨ ਵਿੱਚ 1970 ਦੇ ਦਹਾਕੇ ਤੋਂ ਵਰਤੋਂ ਵਿੱਚ ਹਨ। ਕੂਹਣੀ ਦਾ ਜੋੜ ਉਪਰਲੀ ਬਾਂਹ (ਹਿਊਮਰਸ) ਅਤੇ ਬਾਂਹ (ਉਲਨਾ) ਦੇ ਵਿਚਕਾਰ ਇੱਕ ਕਬਜਾ ਹੈ, ਜੋ ਕਿ ਲਿਗਾਮੈਂਟਸ ਦੇ ਨਾਲ ਇਕੱਠਾ ਹੁੰਦਾ ਹੈ, ਜਿਵੇਂ ਕਿ ਚਿੱਤਰ 1 । ਕੂਹਣੀ ਦੇ ਜੋੜਾਂ (ਕੁੱਲ੍ਹੇ ਅਤੇ ਗੋਡਿਆਂ ਦੇ ਮੁਕਾਬਲੇ) ਵਿੱਚ ਹੱਡੀਆਂ ਦੀ ਇੱਕ ਮੁਕਾਬਲਤਨ ਛੋਟੀ ਮਾਤਰਾ ਦੇ ਕਾਰਨ ਅਤੇ ਲੀਗਾਮੈਂਟ ਨੂੰ ਨੁਕਸਾਨ ਜੋ ਗੰਭੀਰ ਰਾਇਮੇਟਾਇਡ ਗਠੀਆ ਡੀਜਨਰੇਟਿਵ ਬਿਮਾਰੀ ਦੇ ਕਾਰਨ ਹੋ ਸਕਦਾ ਹੈ, ਕੂਹਣੀ ਬਦਲਣ ਵਾਲੇ ਜੋੜ ਉਦੋਂ ਤੱਕ ਨਹੀਂ ਰਹਿੰਦੇ ਜਿੰਨਾ ਚਿਰ ਕਮਰ, ਗੋਡੇ ਜਾਂ ਮੋਢੇ ਦੇ ਜੋੜਾਂ ਵਿੱਚ ਬਦਲੀਆਂ
ਮੇਰੇ ਤਜ਼ਰਬੇ ਵਿੱਚ, ਹਾਲਾਂਕਿ, ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ ਜੋ ਮੈਨੂੰ ਦੇਖਣ ਆਉਂਦੇ ਹਨ, ਇੱਕ ਜੋੜ ਬਦਲਣ ਬਾਰੇ ਵਿਚਾਰ ਕਰਨਾ ਚਾਹੁੰਦੇ ਹਨ ਕਿਉਂਕਿ ਕੂਹਣੀ ਦੇ ਜੋੜ ਵਿੱਚ ਅੰਦੋਲਨ ਦੀ ਰੇਂਜ ਹੌਲੀ-ਹੌਲੀ ਬਹੁਤ ਘੱਟ ਗਈ ਹੈ ਇਸਲਈ ਉਹ ਹੁਣ ਆਪਣਾ ਹੱਥ ਆਪਣੇ ਮੂੰਹ ਜਾਂ ਕੂਹਣੀ ਦੇ ਜੋੜ ਤੱਕ ਨਹੀਂ ਲੈ ਸਕਦੇ ਹਨ। ਹੁਣ ਇੰਨੇ ਦਰਦਨਾਕ ਹਨ ਕਿ ਉਪਯੋਗੀ ਕਾਰਜ ਅਸੰਭਵ ਹੈ. ਪਿਛਲੇ ਦਹਾਕੇ ਦੌਰਾਨ, ਸੁਧਾਰੇ ਹੋਏ ਡਾਕਟਰੀ ਇਲਾਜ ਦੇ ਕਾਰਨ ਬਹੁਤ ਦਰਦਨਾਕ ਅਤੇ ਨਸ਼ਟ ਹੋਏ ਜੋੜ ਘੱਟ ਆਮ ਹੋ ਗਏ ਹਨ ਅਤੇ ਮੇਰੇ ਤਜ਼ਰਬੇ ਵਿੱਚ, ਕੁੱਲ ਕੂਹਣੀ ਬਦਲਣਾ ਪਹਿਲਾਂ ਨਾਲੋਂ ਘੱਟ ਵਾਰ ਕੀਤਾ ਗਿਆ ਹੈ। ਕੂਹਣੀ ਦੀ ਜੋੜ ਬਦਲਣ ਦੀ ਸਰਜਰੀ, ਜੇ ਸਫਲ ਹੋ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਪਹਿਲੇ ਹਫ਼ਤੇ ਦੇ ਅੰਦਰ ਦਰਦ ਨੂੰ ਘਟਾਉਣ ਦੇ ਮਾਮਲੇ ਵਿੱਚ ਬਹੁਤ ਵਧੀਆ ਹੈ, ਪਰ ਕੂਹਣੀ ਨੂੰ ਮੋੜਨ ਦੀ ਸਮਰੱਥਾ ਵਿੱਚ ਸੁਧਾਰ ਕਰਨ ਵਿੱਚ ਵੀ ਵਧੀਆ ਹੈ ਜੋ ਪਹਿਲਾਂ ਸੰਭਵ ਸੀ। ਇੱਕ ਨਕਲੀ ਕੂਹਣੀ ਜੋੜ ਕੂਹਣੀ ਦੇ ਕਿਸੇ ਵੀ ਸੁਧਾਰੇ ਹੋਏ ਸਿੱਧੇ ਹੋਣ ਦੀ ਗਰੰਟੀ ਨਹੀਂ ਦਿੰਦਾ, ਹਾਲਾਂਕਿ, ਜ਼ਿਆਦਾਤਰ ਮਰੀਜ਼ਾਂ ਲਈ ਇਹ ਅਕਸਰ ਘੱਟ ਮਹੱਤਵਪੂਰਨ ਸਮੱਸਿਆ ਹੁੰਦੀ ਹੈ।
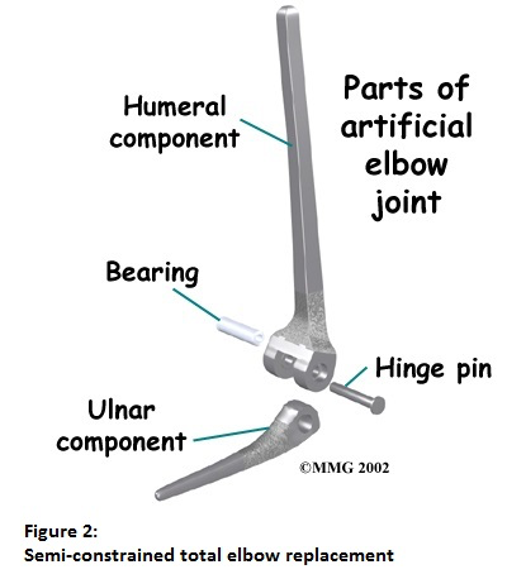
ਸਿਧਾਂਤਕ ਤੌਰ 'ਤੇ, ਤਿੰਨ ਕਿਸਮਾਂ ਦੇ ਨਕਲੀ ਕੂਹਣੀ ਜੋੜਾਂ ਦੇ ਬਦਲ ਉਪਲਬਧ ਹਨ, ਇਹ ਇਸ ਗੱਲ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ ਕਿ ਦੋਵੇਂ ਹਿੱਸੇ ਕਿੰਨੇ ਸੁਰੱਖਿਅਤ ਢੰਗ ਨਾਲ ਇਕੱਠੇ ਤਾਲਾਬੰਦ ਹਨ, ਜਿਨ੍ਹਾਂ ਨੂੰ ਸੀਮਤ, ਅਰਧ-ਅਤੇ ਗੈਰ-ਸੀਮਾਬੱਧ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਲਿਗਾਮੈਂਟਸ ਜਿੰਨੇ ਵਧੀਆ ਢੰਗ ਨਾਲ ਕੰਮ ਕਰ ਰਹੇ ਹਨ, ਜੋੜ ਬਦਲਣ ਤੋਂ ਘੱਟ ਸਥਿਰਤਾ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਅਤੇ ਹੱਡੀ ਵਿੱਚ ਪਾਏ ਗਏ ਇਮਪਲਾਂਟ ਦੇ ਮਰੋੜਣ ਕਾਰਨ ਇਸ ਦੇ ਢਿੱਲੇ ਆਉਣ ਦੀ ਸੰਭਾਵਨਾ ਘੱਟ ਹੁੰਦੀ ਹੈ। ਹਾਲਾਂਕਿ, ਜੇਕਰ ਬਿਮਾਰੀ ਨੇ ਲਿਗਾਮੈਂਟਸ ਨੂੰ ਨਸ਼ਟ ਕਰ ਦਿੱਤਾ ਹੈ ਜਾਂ ਪਿਛਲੀਆਂ ਸਰਜਰੀਆਂ ਹੋਈਆਂ ਹਨ, ਤਾਂ ਇਹ ਇੱਕ ਇਮਪਲਾਂਟ ਕਿਸਮ ਦੀ ਵਰਤੋਂ ਕਰਨ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ ਜਿੱਥੇ ਜੋੜਾਂ ਨੂੰ ਟੁੱਟਣ ਤੋਂ ਰੋਕਣ ਲਈ ਦੋ ਹਿੱਸਿਆਂ ਨੂੰ ਸੁਰੱਖਿਅਤ ਢੰਗ ਨਾਲ ਇੱਕਠੇ ਬੰਦ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਆਮ ਤੌਰ 'ਤੇ, ਪਹਿਲੀ ਵਾਰ ਕੁੱਲ ਕੂਹਣੀ ਬਦਲਣ ਲਈ, ਇੱਕ ਅਰਧ ਜਾਂ ਬੇਰੋਕ ਇਮਪਲਾਂਟ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ, (ਅੰਕੜੇ 2 ਅਤੇ 3 ਦੇਖੋ) । ਆਮ ਤੌਰ 'ਤੇ, ਜੇਕਰ ਕੂਹਣੀ ਦੇ ਆਲੇ-ਦੁਆਲੇ ਮਜ਼ਬੂਤ ਅਤੇ ਕੰਮ ਕਰਨ ਵਾਲੇ ਲਿਗਾਮੈਂਟਸ ਹਨ, ਤਾਂ ਸੰਯੁਕਤ ਬਦਲੀ ਇਸ ਦੇ ਅੰਤ ਵਿੱਚ ਢਿੱਲੀ ਹੋਣ ਤੋਂ ਪਹਿਲਾਂ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਕੰਮ ਕਰੇਗੀ। ਕੂਹਣੀ ਬਦਲਣ ਤੋਂ ਬਾਅਦ ਨਤੀਜਾ ਬਹੁਤ ਵੱਖਰਾ ਹੁੰਦਾ ਹੈ ਅਤੇ ਕੁਝ ਮਾਮਲਿਆਂ ਵਿੱਚ ਕੁਝ ਖਾਸ ਇਮਪਲਾਂਟ ਦੇ ਨਾਲ ਕੁਝ ਸਾਲਾਂ ਵਿੱਚ 50% ਤੱਕ ਢਿੱਲਾ ਹੋਣ ਦੀ ਰਿਪੋਰਟ ਕੀਤੀ ਗਈ ਹੈ ਅਤੇ ਦੂਜੇ ਮਾਮਲਿਆਂ ਵਿੱਚ ਗਠੀਏ ਵਾਲੇ ਬਹੁਤ ਸਾਰੇ ਮਰੀਜ਼ਾਂ ਲਈ 15 ਸਾਲਾਂ ਤੋਂ ਵੱਧ ਸਮੇਂ ਲਈ ਦੂਜੇ ਇਮਪਲਾਂਟ ਦੇ ਸਫਲ ਹੋਣ ਲਈ ਗਠੀਏ.
 |  |
ਸਰਜਰੀ
ਜੇ ਮਰੀਜ਼ ਅਤੇ ਸਰਜਨ ਸਹਿਮਤ ਹੁੰਦੇ ਹਨ ਕਿ ਅੰਦਰੂਨੀ ਖਤਰਿਆਂ ਦੇ ਬਾਵਜੂਦ ਕੂਹਣੀ ਦਾ ਕੁੱਲ ਜੋੜ ਬਦਲਣਾ ਮਰੀਜ਼ ਲਈ ਲਾਭਦਾਇਕ ਹੋਵੇਗਾ, ਤਾਂ ਅਕਸਰ ਇਹਨਾਂ ਪ੍ਰਕਿਰਿਆਵਾਂ ਨੂੰ ਆਮ ਅਨੱਸਥੀਸੀਆ ਦੇ ਅਧੀਨ ਇੱਕ ਮਰੀਜ਼ ਪ੍ਰਕਿਰਿਆ ਵਜੋਂ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਪ੍ਰਕਿਰਿਆ ਨੂੰ ਲਗਭਗ ਦੋ ਘੰਟੇ ਲੱਗਦੇ ਹਨ, ਜਿਸ ਦੌਰਾਨ ਬਾਂਹ ਨੂੰ ਖੂਨ ਦੀ ਸਪਲਾਈ ਬੰਦ ਹੋ ਜਾਂਦੀ ਹੈ. ਸਭ ਤੋਂ ਮਹੱਤਵਪੂਰਨ ਜੋਖਮ ਅਲਨਰ ਨਰਵ (ਜੋ ਹੱਥ ਦੇ ਕੁਝ ਨਸਾਂ ਅਤੇ ਮਾਸਪੇਸ਼ੀਆਂ ਨੂੰ ਨਿਯੰਤਰਿਤ ਕਰਦਾ ਹੈ) ਅਤੇ ਕੂਹਣੀ ਦੇ ਆਲੇ ਦੁਆਲੇ ਹੱਡੀਆਂ ਦਾ ਫ੍ਰੈਕਚਰ ਹੈ। ਇਹ ਦੋਵੇਂ ਜੋਖਮ 1% ਤੋਂ ਘੱਟ ਹਨ। ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ, ਲਗਭਗ 1% ਮਾਮਲਿਆਂ ਵਿੱਚ ਸੰਕਰਮਣ ਹੋਣ ਦਾ ਜੋਖਮ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਲਈ ਐਂਟੀਬਾਇਓਟਿਕ ਇਲਾਜ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ ਅਤੇ ਬਹੁਤ ਘੱਟ ਮਾਮਲਿਆਂ ਵਿੱਚ ਇਮਪਲਾਂਟ ਕੀਤੇ ਜੋੜਾਂ ਨੂੰ ਹਟਾਉਣ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ।
ਆਮ ਹਾਲਤਾਂ ਵਿਚ, ਮਰੀਜ਼ ਨੂੰ ਸਰਜਰੀ ਤੋਂ ਅਗਲੇ ਦਿਨ ਕੂਹਣੀ ਦੇ ਜੋੜ ਨੂੰ ਹਿਲਾਉਣਾ ਸ਼ੁਰੂ ਕਰਨ ਦੀ ਇਜਾਜ਼ਤ ਦਿੱਤੀ ਜਾਵੇਗੀ ਅਤੇ ਉਸ ਤੋਂ ਬਾਅਦ ਇਕ ਹਫ਼ਤੇ ਤੋਂ ਘੱਟ ਸਮੇਂ ਲਈ ਹਸਪਤਾਲ ਵਿਚ ਰਹੇਗਾ, ਜਿਸ ਦੀ ਲੰਬਾਈ ਇਸ ਗੱਲ 'ਤੇ ਨਿਰਭਰ ਕਰੇਗੀ ਕਿ ਸਰਜਰੀ ਤੋਂ ਬਾਅਦ ਕਿੰਨਾ ਦਰਦ ਹੁੰਦਾ ਹੈ ਅਤੇ ਕਿਵੇਂ ਤਰੱਕੀ ਹੁੰਦੀ ਹੈ। ਪੁਨਰਵਾਸ ਦੇ ਨਾਲ ਹੈ। ਆਮ ਤੌਰ 'ਤੇ ਪਹਿਲੇ ਹਫ਼ਤੇ ਦੇ ਅੰਦਰ, ਮਰੀਜ਼ ਨੂੰ ਓਪਰੇਸ਼ਨ ਕੀਤੇ ਹੱਥ ਨਾਲ ਆਪਣੇ ਮੂੰਹ ਤੱਕ ਪਹੁੰਚਣ ਦੇ ਯੋਗ ਹੋਣਾ ਚਾਹੀਦਾ ਹੈ। ਲਿਗਾਮੈਂਟ ਅਤੇ ਟੈਂਡਨ ਦੀ ਸਰਜਰੀ ਦੇ ਕਾਰਨ, ਉਹਨਾਂ ਨੂੰ ਪਹਿਲੇ ਛੇ ਹਫ਼ਤਿਆਂ ਲਈ ਐਕਸਟੈਂਸ਼ਨ (ਕੂਹਣੀ ਨੂੰ ਸਿੱਧਾ ਕਰਨ) ਵਿੱਚ ਤਾਕਤ ਦੀ ਮਾਤਰਾ ਵਿੱਚ ਇੱਕ ਪਾਬੰਦੀ ਹੈ, ਪਰ ਉਸ ਤੋਂ ਬਾਅਦ ਆਮ ਤੌਰ 'ਤੇ ਆਮ ਗਤੀਵਿਧੀ ਮੁੜ ਸ਼ੁਰੂ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਉਹਨਾਂ ਮਰੀਜ਼ਾਂ ਲਈ ਜੋ ਓਪਰੇਟਿਡ ਬਾਂਹ ਵਿੱਚ ਵਾਕਿੰਗ ਸਟਿੱਕ ਜਾਂ ਬੈਸਾਖੀ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹਨ, ਇਹ ਸੰਭਾਵੀ ਭਵਿੱਖ ਦੀਆਂ ਸਮੱਸਿਆਵਾਂ ਪੈਦਾ ਕਰਦਾ ਹੈ, ਕਿਉਂਕਿ ਬਦਲੇ ਗਏ ਕੂਹਣੀ ਦੇ ਜੋੜਾਂ ਨੂੰ ਬੈਸਾਖੀਆਂ 'ਤੇ ਸਰੀਰ ਦੇ ਪੂਰੇ ਭਾਰ ਨੂੰ ਚੁੱਕਣ ਲਈ ਕੂਹਣੀ ਦੇ ਜੋੜਾਂ ਨੂੰ ਹੋਰ ਤੇਜ਼ੀ ਨਾਲ ਢਿੱਲਾ ਹੁੰਦਾ ਦੇਖਿਆ ਗਿਆ ਹੈ। ਇਸ ਖਤਰੇ ਨੂੰ ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ ਵਿਚਾਰਿਆ ਜਾਣਾ ਚਾਹੀਦਾ ਹੈ, ਅਤੇ ਜੇ ਕੋਈ ਲੋੜੀਂਦੇ ਹੇਠਲੇ ਅੰਗ ਦੀ ਸਰਜਰੀ, ਕਮਰ ਅਤੇ/ਜਾਂ ਗੋਡੇ ਦੀ ਸਰਜਰੀ ਹੈ, ਇਸ ਲਈ, ਕੂਹਣੀ ਦੀ ਸਰਜਰੀ ਕਰਨ ਤੋਂ ਪਹਿਲਾਂ ਕੀਤਾ ਜਾਣਾ ਸਭ ਤੋਂ ਵਧੀਆ ਹੈ।
ਸਿੱਟਾ
ਮੇਰੇ ਤਜ਼ਰਬੇ ਵਿੱਚ, ਉਹਨਾਂ ਮਰੀਜ਼ਾਂ ਲਈ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਮਹੱਤਵਪੂਰਣ ਦਰਦ ਅਤੇ ਕਾਰਜਸ਼ੀਲ ਅਸਮਰਥਤਾਵਾਂ ਹਨ, ਖਾਸ ਤੌਰ 'ਤੇ ਜੇ ਦੋਵੇਂ ਕੂਹਣੀਆਂ ਪ੍ਰਭਾਵਿਤ ਹੁੰਦੀਆਂ ਹਨ, ਕੂਹਣੀ ਵਿੱਚ ਇੱਕ ਧਾਤ ਅਤੇ ਪਲਾਸਟਿਕ ਬਦਲਣ ਵਾਲਾ ਜੋੜ ਮਰੀਜ਼ ਦੇ ਜੀਵਨ ਦੀ ਮਹੱਤਵਪੂਰਣ ਗੁਣਵੱਤਾ ਨੂੰ ਜੋੜ ਸਕਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਇਸ ਕਿਸਮ ਦੀ ਸਰਜਰੀ ਲਈ ਹਰ ਸੰਭਾਵੀ ਮਰੀਜ਼ ਨੂੰ ਇਸ ਗੱਲ ਦੀ ਕਦਰ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ ਕਿ ਕਮਰ, ਗੋਡੇ ਜਾਂ ਮੋਢੇ ਦੀ ਸਰਜਰੀ ਦੇ ਮੁਕਾਬਲੇ ਕੂਹਣੀ ਵਿੱਚ ਇਮਪਲਾਂਟ ਦੇ ਢਿੱਲੇ ਆਉਣ ਦਾ ਵਧੇਰੇ ਜੋਖਮ ਹੁੰਦਾ ਹੈ, ਖਾਸ ਤੌਰ 'ਤੇ ਜੇ ਮਰੀਜ਼ ਸੈਰ ਕਰਨ ਵਾਲੀ ਸੋਟੀ ਜਾਂ ਬੈਸਾਖੀ ਦੀ ਵਰਤੋਂ ਕਰ ਰਿਹਾ ਹੈ ਪ੍ਰਭਾਵਿਤ ਬਾਂਹ। ਇਸ ਲਈ ਕਮਰ ਬਦਲਣ ਦੀ ਸਰਜਰੀ ਲਈ ਅਪਣਾਏ ਜਾਣ ਵਾਲੇ ਨਾਲੋਂ ਕੁਝ ਜ਼ਿਆਦਾ ਸਾਵਧਾਨ ਪਹੁੰਚ ਦੀ ਸਲਾਹ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਹਾਲਾਂਕਿ, ਸਮੁੱਚੇ ਤੌਰ 'ਤੇ, ਕੂਹਣੀ ਜੋੜ ਬਦਲਣ ਦੀ ਸਰਜਰੀ ਸਾਵਧਾਨੀ ਨਾਲ ਚੁਣੇ ਗਏ ਮਰੀਜ਼ਾਂ ਦੇ ਸਮੂਹ ਵਿੱਚ ਇੱਕ ਸ਼ਾਨਦਾਰ ਆਪ੍ਰੇਸ਼ਨ ਹੋ ਸਕਦੀ ਹੈ, ਅਤੇ ਜ਼ਿਆਦਾਤਰ ਜਟਿਲਤਾਵਾਂ ਦਾ ਸਫਲਤਾਪੂਰਵਕ ਇਲਾਜ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ ਭਾਵੇਂ ਕਿ ਪਹਿਲੀ ਜੋੜੀ ਤਬਦੀਲੀ ਢਿੱਲੀ ਹੋ ਜਾਂਦੀ ਹੈ ਅਤੇ ਇਸਨੂੰ ਸੋਧਣਾ ਪੈਂਦਾ ਹੈ, ਜਿਵੇਂ ਕਿ ਹੇਠਾਂ ਦਿੱਤਾ ਕੇਸ ਅਧਿਐਨ ਗਵਾਹੀ ਦਿੰਦਾ ਹੈ। ਇਸਦੀ ਘੱਟ ਵਾਰ-ਵਾਰ ਵਰਤੋਂ ਦੇ ਕਾਰਨ, ਇਹ ਓਪਰੇਸ਼ਨ ਸੰਭਵ ਤੌਰ 'ਤੇ ਉਹਨਾਂ ਸਰਜਨਾਂ ਦੁਆਰਾ ਸਭ ਤੋਂ ਵਧੀਆ ਢੰਗ ਨਾਲ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਜੋ ਉੱਪਰਲੇ ਅੰਗਾਂ ਦੀ ਸਰਜਰੀ ਵਿੱਚ ਮੁਹਾਰਤ ਰੱਖਦੇ ਹਨ।
ਮਾਮਲੇ 'ਦਾ ਅਧਿਐਨ
ਹੇਠਾਂ ਉਸਦੇ ਆਪਣੇ ਸ਼ਬਦਾਂ ਵਿੱਚ ਮੇਰੇ ਪਿਛਲੇ ਮਰੀਜ਼ਾਂ ਵਿੱਚੋਂ ਇੱਕ ਦਾ ਬਿਰਤਾਂਤ ਹੈ. ਉਸਨੇ ਕਿਰਪਾ ਕਰਕੇ ਸਾਨੂੰ ਆਖਰੀ ਓਪਰੇਸ਼ਨ ਤੋਂ 9 ਸਾਲ ਬਾਅਦ ਫਾਲੋ-ਅਪ ਐਕਸ-ਰੇ ਦੁਬਾਰਾ ਤਿਆਰ ਕਰਨ ਦੀ ਇਜਾਜ਼ਤ ਦਿੱਤੀ ਹੈ।
ਜੀਨ ਲਿਖਦਾ ਹੈ:
“ਮੈਂ ਆਪਣੀ ਸੱਜੀ ਕੂਹਣੀ ਨੂੰ ਬਦਲ ਦਿੱਤਾ (1992 ਵਿੱਚ) ਕਿਉਂਕਿ ਇਹ ਹਿਲਾਉਣਾ ਬਹੁਤ ਦਰਦਨਾਕ ਸੀ। ਮੈਂ ਕੁਝ ਦਿਨਾਂ ਲਈ ਹਸਪਤਾਲ ਵਿੱਚ ਰਿਹਾ, ਜਿਸ ਤੋਂ ਬਾਅਦ ਕਈ ਹਫ਼ਤਿਆਂ ਦੀ ਤੀਬਰ ਫਿਜ਼ੀਓਥੈਰੇਪੀ ਅਭਿਆਸਾਂ ਤੋਂ ਬਾਅਦ ਮੈਂ ਹਸਪਤਾਲ ਵਿੱਚ ਰਿਹਾ। ਮੈਂ ਅਪਰੇਸ਼ਨ ਤੋਂ ਕੁਝ ਦਿਨਾਂ ਬਾਅਦ ਅਤੇ ਕੁਝ ਮਹੀਨਿਆਂ ਦੇ ਅੰਦਰ-ਅੰਦਰ ਆਪਣੀ ਬਾਂਹ ਦੀ ਵਰਤੋਂ ਵੱਖੋ-ਵੱਖਰੇ ਪੱਧਰਾਂ ਤੱਕ ਕਰਨ ਦੇ ਯੋਗ ਸੀ ਅਤੇ ਇਸ ਨੂੰ ਬਿਨਾਂ ਸੋਚੇ ਸਮਝੇ ਆਮ ਤੌਰ 'ਤੇ ਬਾਂਹ ਦੀ ਵਰਤੋਂ ਕਰ ਰਿਹਾ ਸੀ। ਉਸ ਸਮੇਂ ਵਰਤੀ ਗਈ ਤਬਦੀਲੀ ਦੀ ਕਿਸਮ ਦੇ ਕਾਰਨ ਅਤੇ ਸੰਭਵ ਤੌਰ 'ਤੇ 1995 ਦੇ ਅਖੀਰ ਵਿੱਚ ਇੱਕ ਦੁਰਘਟਨਾ ਦੁਆਰਾ ਮਦਦ ਕੀਤੀ ਗਈ ਸੀ, ਜਦੋਂ ਮੇਰੀ ਕੂਹਣੀ ਵਿੱਚ ਕਾਫ਼ੀ ਸੱਟ ਲੱਗ ਗਈ ਸੀ, ਅੰਤ ਵਿੱਚ ਜੋੜ ਢਿੱਲਾ ਹੋ ਗਿਆ ਸੀ ਅਤੇ ਹਿੱਲ ਗਿਆ ਸੀ, ਜਿਸ ਨਾਲ ਦਰਦ ਹੋਇਆ ਸੀ। ਇਸਨੂੰ 2000 ਦੇ ਸ਼ੁਰੂਆਤੀ ਹਿੱਸੇ ਵਿੱਚ ਦੁਬਾਰਾ ਬਦਲ ਦਿੱਤਾ ਗਿਆ ਸੀ ਅਤੇ ਪੂਰੀ ਤਰ੍ਹਾਂ ਸਫਲ ਰਿਹਾ ਹੈ। ਦੋਨਾਂ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਬਾਂਹ ਦੀ ਵਰਤੋਂ ਕਰਨ ਵਿੱਚ ਮੇਰੀਆਂ ਸਿਰਫ ਸੀਮਾਵਾਂ ਉਹ ਹਨ ਜੋ ਮੇਰੇ ਹੱਥਾਂ, ਗੁੱਟ ਅਤੇ ਮੋਢਿਆਂ ਵਿੱਚ ਰਾਇਮੇਟਾਇਡ ਗਠੀਆ ਹੋਣ ਕਰਕੇ ਲਗਾਈਆਂ ਗਈਆਂ ਹਨ। ਮੇਰੀ ਕੂਹਣੀ ਦਾ ਜੋੜ ਦਰਦ ਤੋਂ ਮੁਕਤ, ਮਜ਼ਬੂਤ ਅਤੇ ਸਥਿਰ ਹੈ, ਸਿਰਫ ਇੱਕ ਪਤਲੇ ਦਾਗ ਦੇ ਨਾਲ ਜਿਸ ਨੂੰ ਕਦੇ ਕਿਸੇ ਨੇ ਦੇਖਿਆ ਨਹੀਂ ਹੈ। ਬਦਲਣਾ ਮੇਰੀ ਬਾਂਹ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਸਿੱਧੀ ਲਾਈਨ ਵਿੱਚ ਬੰਦ ਕਰਨ ਦੀ ਇਜਾਜ਼ਤ ਨਹੀਂ ਦੇਵੇਗਾ, ਪਰ ਮੈਨੂੰ ਕਦੇ ਵੀ ਮੇਰੀ ਬਾਂਹ ਦੀ ਉਸ ਸਥਿਤੀ ਵਿੱਚ ਹੋਣ ਦੀ ਕੋਈ ਲੋੜ ਨਹੀਂ ਪਈ। ਮੈਂ ਅਜੇ ਵੀ ਇੱਕ ਬ੍ਰੀਫਕੇਸ ਜਾਂ ਬੈਗ ਲੈ ਸਕਦਾ ਹਾਂ ਅਤੇ ਆਪਣੇ ਮੋਢਿਆਂ ਅਤੇ ਮੇਰੇ ਸਿਰ ਅਤੇ ਗਰਦਨ ਦੇ ਪਿਛਲੇ ਹਿੱਸੇ ਨੂੰ ਛੂਹਣ ਲਈ ਆਪਣੀ ਬਾਂਹ ਨੂੰ ਮੋੜ ਸਕਦਾ ਹਾਂ। ਕੂਹਣੀ ਬਦਲਣ ਦੀ ਲੋੜ ਵਾਲੇ ਕਿਸੇ ਵੀ ਵਿਅਕਤੀ ਨੂੰ ਮੇਰੀ ਸਲਾਹ ਇਹ ਹੈ:
- ਇੱਕ ਆਮ ਆਰਥੋਪੀਡਿਕ ਸਰਜਨ ਦੇ ਉਲਟ ਇੱਕ ਮਾਹਰ ਦੀ ਚੋਣ ਕਰੋ
- ਕੂਹਣੀ ਨੂੰ ਇਸਦੀ ਪੂਰੀ ਰੇਂਜ ਵਿੱਚ ਹਿਲਾਉਣ ਲਈ ਫਿਜ਼ੀਓਥੈਰੇਪੀ ਅਭਿਆਸਾਂ ਨੂੰ ਜਾਰੀ ਰੱਖੋ
- ਅੰਤਮ ਬਾਹਰੀ ਮਰੀਜ਼ਾਂ ਦੇ ਦੌਰੇ 'ਤੇ ਸਰਜਨ ਨੂੰ ਪੁੱਛੋ ਕਿ ਕੀ ਅਜਿਹਾ ਕੁਝ ਹੈ ਜੋ ਤੁਹਾਨੂੰ ਨਹੀਂ ਕਰਨਾ ਚਾਹੀਦਾ
- ਇਸਦੀ ਵਰਤੋਂ ਕਰਨ ਤੋਂ ਨਾ ਡਰੋ
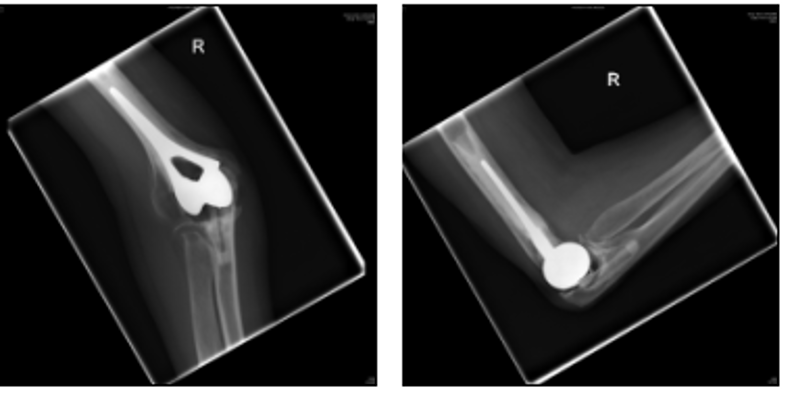
ਉੱਪਰ: 2006 ਐਕਸ-ਰੇ (ਖੱਬੇ ਪਾਸੇ ਦਾ ਸਾਹਮਣੇ ਦਾ ਦ੍ਰਿਸ਼ ਹੈ ਅਤੇ ਸੱਜੇ ਪਾਸੇ ਕੂਹਣੀ ਦਾ ਦ੍ਰਿਸ਼ ਹੈ)
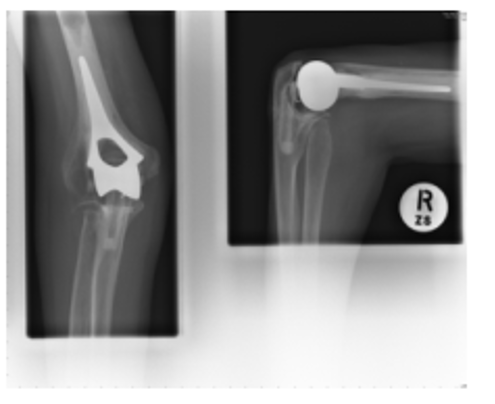
ਉੱਪਰ: 2007 ਐਕਸ-ਰੇ (ਖੱਬੇ ਪਾਸੇ ਦਾ ਸਾਹਮਣੇ ਦਾ ਦ੍ਰਿਸ਼ ਹੈ ਅਤੇ ਸੱਜੇ ਪਾਸੇ ਕੂਹਣੀ ਦਾ ਦ੍ਰਿਸ਼ ਹੈ)
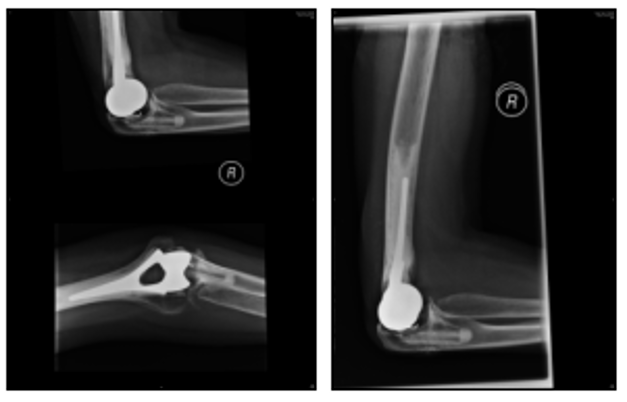
ਉੱਪਰ: 2009 ਐਕਸ-ਰੇ (ਖੱਬੇ ਪਾਸੇ ਅਤੇ ਸਾਹਮਣੇ ਦਾ ਦ੍ਰਿਸ਼ ਹੈ ਅਤੇ ਸੱਜੇ ਪਾਸੇ ਕੂਹਣੀ ਦਾ ਸਾਈਡ ਦ੍ਰਿਸ਼ ਹੈ)
ਇਹ ਐਕਸ-ਰੇ ਅਸਲ ਇਮਪਲਾਂਟ ਨੂੰ ਬਦਲਣ ਤੋਂ ਬਾਅਦ ਸਾਹਮਣੇ (ਏਪੀ) ਤੋਂ ਸੱਜੀ ਕੂਹਣੀ ਦੇ ਜੋੜ ਨੂੰ ਦਿਖਾਉਂਦੇ ਹਨ, ਅਤੇ ਪਾਸੇ (ਲੈਟ) 2000 ਇਸ ਦੇ ਢਿੱਲੇ ਆਉਣ ਤੋਂ ਬਾਅਦ.
ਜਿਵੇਂ ਕਿ ਅਗਲੇ 9 ਸਾਲਾਂ ਵਿੱਚ ਐਕਸ-ਰੇ ਵਿੱਚ ਦਿਖਾਇਆ ਗਿਆ ਹੈ, ਕੋਈ ਢਿੱਲਾ ਨਹੀਂ ਹੋਇਆ ਹੈ, ਪਰ ਮਰੀਜ਼ ਦਾ ਸਾਲਾਨਾ ਫਾਲੋ-ਅੱਪ ਜਾਰੀ ਰਹੇਗਾ। ਬੇਨਤੀ 'ਤੇ ਹਵਾਲੇ ਉਪਲਬਧ ਹਨ
ਜੇਕਰ ਇਸ ਜਾਣਕਾਰੀ ਨੇ ਤੁਹਾਡੀ ਮਦਦ ਕੀਤੀ ਹੈ, ਤਾਂ ਕਿਰਪਾ ਕਰਕੇ ਦਾਨ ਦੇ ਕੇ ਸਾਡੀ ਮਦਦ ਕਰੋ । ਤੁਹਾਡਾ ਧੰਨਵਾਦ.