ਫੇਫੜਿਆਂ 'ਤੇ RA ਦੇ ਪ੍ਰਭਾਵ
RA ਵਿੱਚ ਫੇਫੜੇ RA ਰਾਹੀਂ ਹੀ ਪ੍ਰਭਾਵਿਤ ਹੋ ਸਕਦੇ ਹਨ, ਜਾਂ RA ਲਈ ਦਿੱਤੇ ਗਏ ਇਲਾਜ ਦੇ ਪ੍ਰਭਾਵ ਵਜੋਂ।
ਕੀ ਤੁਹਾਨੂੰ ਇਹ ਲੇਖ ਮਦਦਗਾਰ ਲੱਗਿਆ?
ਰਾਇਮੇਟਾਇਡ ਗਠੀਏ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਤਿੰਨ ਸਥਿਤੀਆਂ ਹਨ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਫੇਫੜਿਆਂ 'ਤੇ ਬੁਰਾ ਪ੍ਰਭਾਵ ਪੈ ਸਕਦਾ ਹੈ:
- ਰਾਇਮੇਟਾਇਡ ਬਿਮਾਰੀ ਦਾ ਫੇਫੜਿਆਂ 'ਤੇ ਸਿੱਧਾ ਪ੍ਰਭਾਵ
- ਰਾਇਮੇਟਾਇਡ ਲਈ ਦਿੱਤੇ ਗਏ ਇਲਾਜ ਦਾ ਫੇਫੜਿਆਂ ਦੇ ਟਿਸ਼ੂ 'ਤੇ ਮਾੜਾ ਪ੍ਰਭਾਵ
- ਛਾਤੀ ਦੀ ਲਾਗ, ਰਾਇਮੇਟਾਇਡ ਜਾਂ ਇਸਦੇ ਇਲਾਜ ਲਈ ਦਿੱਤੀਆਂ ਜਾਣ ਵਾਲੀਆਂ ਇਮਿਊਨ-ਸਪਰੈਸਿੰਗ ਥੈਰੇਪੀਆਂ ਦੇ ਨਤੀਜੇ ਵਜੋਂ, ਫੇਫੜਿਆਂ ਦੇ ਕੰਮ ਵਿੱਚ ਹੋਰ ਗਿਰਾਵਟ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ।
ਇਸ ਲੇਖ ਦਾ ਉਦੇਸ਼ ਇਨ੍ਹਾਂ ਤਿੰਨ ਤਰੀਕਿਆਂ ਦਾ ਸੰਖੇਪ ਜਾਣਕਾਰੀ ਦੇਣਾ ਹੈ ਜਿਨ੍ਹਾਂ ਨਾਲ ਫੇਫੜੇ ਪ੍ਰਭਾਵਿਤ ਹੋ ਸਕਦੇ ਹਨ।.
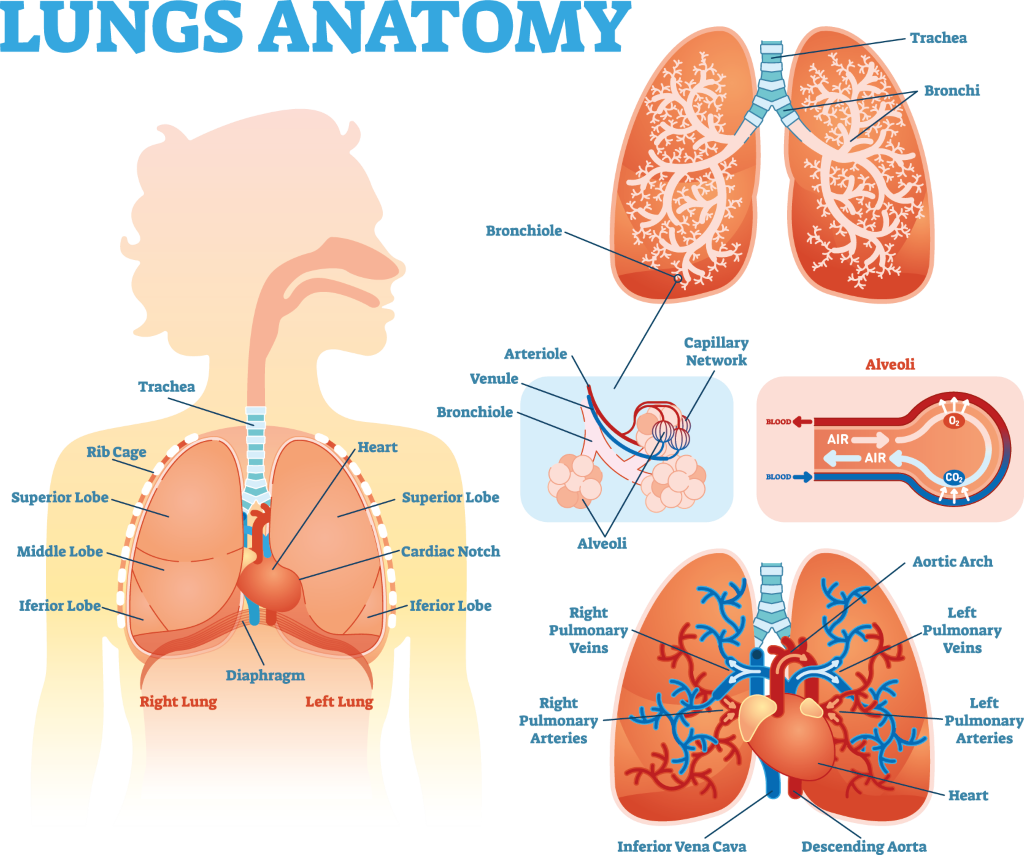
1. ਫੇਫੜਿਆਂ ਦੇ ਟਿਸ਼ੂ ਅਤੇ ਪਲੂਰਾ 'ਤੇ ਰਾਇਮੇਟਾਇਡ ਬਿਮਾਰੀ ਦੇ ਸਿੱਧੇ ਪ੍ਰਭਾਵ
RA ਵਾਲੇ ਲੋਕਾਂ ਦੇ ਫੇਫੜਿਆਂ ਵਿੱਚ ਬਿਮਾਰੀ ਹੋ ਸਕਦੀ ਹੈ, ਕਿਉਂਕਿ ਉਹਨਾਂ ਦਾ ਇਮਿਊਨ ਸਿਸਟਮ ਉਹਨਾਂ ਦੇ ਜੋੜਾਂ ਅਤੇ ਹੋਰ ਟਿਸ਼ੂਆਂ 'ਤੇ ਹਮਲਾ ਕਰਦਾ ਹੈ। ਫੇਫੜਿਆਂ ਦੀਆਂ ਵੱਖ-ਵੱਖ ਕਿਸਮਾਂ ਦੀਆਂ ਬਿਮਾਰੀਆਂ ਹੋ ਸਕਦੀਆਂ ਹਨ, ਜਿਸ ਵਿੱਚ ਇੰਟਰਸਟੀਸ਼ੀਅਲ ਲੰਗ ਡਿਜ਼ੀਜ਼ (ILD), ਬ੍ਰੌਨਕਾਈਟੇਸਿਸ ਅਤੇ ਬ੍ਰੌਨਕਾਈਟਿਸ ਓਬਲੀਟਰਨ ਸ਼ਾਮਲ ਹਨ। ਇਹਨਾਂ ਵਿੱਚੋਂ ਹਰੇਕ ਵਿੱਚ, ਫੇਫੜਿਆਂ ਦੇ ਟਿਸ਼ੂ ਨੂੰ ਸੋਜ ਅਤੇ ਨੁਕਸਾਨ ਹੋ ਸਕਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਅਸੀਂ ਸਾਹ ਰਾਹੀਂ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਵਿੱਚ ਆਕਸੀਜਨ ਨੂੰ ਜਜ਼ਬ ਕਰਨ ਦੀ ਸਮਰੱਥਾ ਨੂੰ ਘਟਾ ਸਕਦੇ ਹਾਂ ਅਤੇ ਪ੍ਰਭਾਵਿਤ ਲੋਕਾਂ ਵਿੱਚ ਸਾਹ ਚੜ੍ਹ ਸਕਦਾ ਹੈ। ਅਕਸਰ ਇਸ ਦੇ ਨਾਲ ਲਗਾਤਾਰ ਖੰਘ ਹੁੰਦੀ ਹੈ, ਖਾਸ ਕਰਕੇ ਮਿਹਨਤ ਦੇ ਨਾਲ। ਸਾਹ ਲੈਣ ਦੇ ਟੈਸਟ (ਜਿਸਨੂੰ ਫੇਫੜੇ ਦਾ ਫੰਕਸ਼ਨ ਜਾਂ ਪਲਮਨਰੀ ਫੰਕਸ਼ਨ ਟੈਸਟ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ) ਅਤੇ ਫੇਫੜਿਆਂ ਦਾ ਸੀਟੀ ਸਕੈਨ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਫੇਫੜਿਆਂ ਦੀ ਬਿਮਾਰੀ ਦੇ ਸਹੀ ਪੈਟਰਨ ਦੱਸੇ ਗਏ ਹਨ।.
ਇੰਟਰਸਟੀਸ਼ੀਅਲ ਫੇਫੜਿਆਂ ਦੀ ਬਿਮਾਰੀ (ILD)
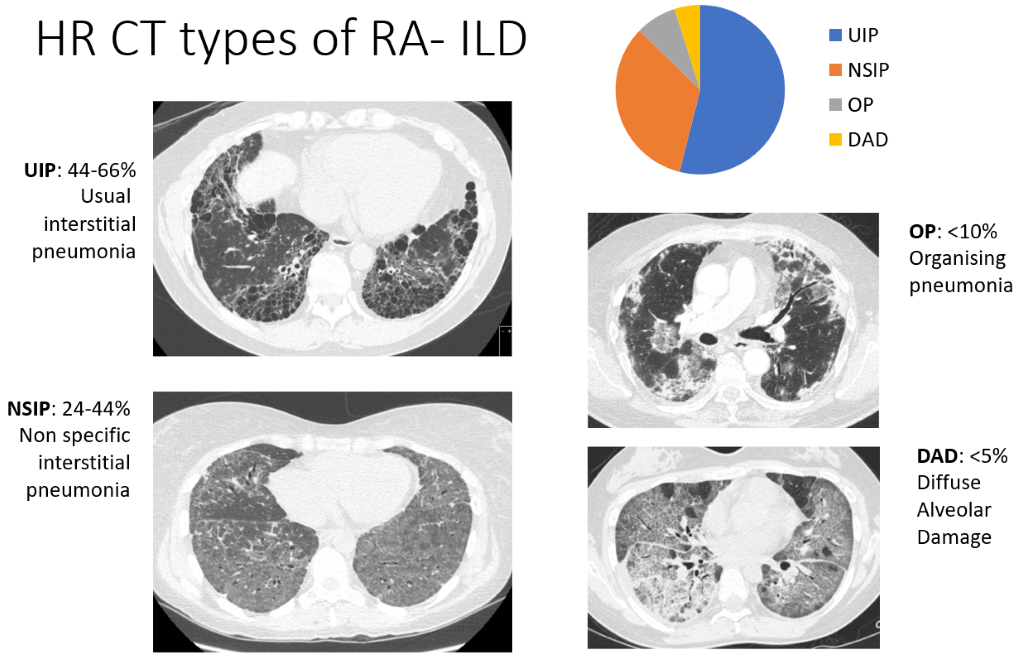
ਇੰਟਰਸਟੀਸ਼ੀਅਲ ਲੰਗ ਡਿਜ਼ੀਜ਼ (ILD) ਵਿੱਚ ਇਮਿਊਨ ਸੈੱਲ ਫੇਫੜਿਆਂ ਵਿੱਚ ਇਕੱਠੇ ਹੁੰਦੇ ਹਨ, ਜਿਸਦੇ ਨਾਲ ਟਿਸ਼ੂਆਂ ਦਾ ਮੋਟਾ ਹੋਣਾ ਜਾਂ ਫਾਈਬਰੋਸਿਸ ਹੁੰਦਾ ਹੈ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਹਵਾ ਦੀਆਂ ਥੈਲੀਆਂ (ਐਲਵੀਓਲੀ) ਸਾਡੇ ਦੁਆਰਾ ਸਾਹ ਰਾਹੀਂ ਖੂਨ ਵਿੱਚ ਸਾਹ ਲੈਣ ਵਾਲੀ ਆਕਸੀਜਨ ਨੂੰ ਜਜ਼ਬ ਕਰਨ ਦੇ ਘੱਟ ਯੋਗ ਹੁੰਦੀਆਂ ਹਨ। ਹਾਲਾਂਕਿ ਸੀਟੀ ਸਕੈਨ ਆਰਏ ਮਰੀਜ਼ਾਂ ਦੇ ਇੱਕ ਉੱਚ ਅਨੁਪਾਤ ਵਿੱਚ ਆਈਐਲਡੀ ਦੇ ਸਬੂਤ ਦਿਖਾਉਂਦੇ ਹਨ (ਕੁਝ ਅਧਿਐਨਾਂ ਵਿੱਚ ਅੱਧੇ ਤੋਂ ਵੱਧ), ਇਹ ਜ਼ਿਆਦਾਤਰ ਲੋਕਾਂ ਵਿੱਚ ਸਾਹ ਚੜ੍ਹਨ ਜਾਂ ਖੰਘ ਦਾ ਕਾਰਨ ਬਣਨ ਲਈ ਕਾਫ਼ੀ ਵਿਆਪਕ ਨਹੀਂ ਹੈ, ਜਿਸਦੇ ਲੱਛਣ 5% ਤੋਂ ਘੱਟ ਆਰਏ ਮਰੀਜ਼ਾਂ ਵਿੱਚ ਹੋਣ ਦਾ ਅਨੁਮਾਨ ਹੈ। ਸੀਟੀ ਦਿੱਖ ਇੰਨੀ ਵਿਸ਼ੇਸ਼ਤਾ ਵਾਲੀ ਹੈ ਕਿ ਰੇਡੀਓਲੋਜਿਸਟ ਆਈਐਲਡੀ ਦੇ ਚਾਰ ਪੈਟਰਨਾਂ ਦਾ ਵਰਣਨ ਕਰਨ ਦੇ ਯੋਗ ਹਨ, ਜੋ ਕਿ ਉਹਨਾਂ ਦੇ ਆਮ ਹੋਣ ਦੇ ਕ੍ਰਮ ਵਿੱਚ ਹੇਠਾਂ ਸੂਚੀਬੱਧ ਹਨ:
- ਇੰਟਰਸਟੀਸ਼ੀਅਲ ਨਮੂਨੀਆ (UIP) - ਸਭ ਤੋਂ ਆਮ ਰੂਪ
- ਗੈਰ-ਵਿਸ਼ੇਸ਼ ਇੰਟਰਸਟੀਸ਼ੀਅਲ ਨਮੂਨੀਆ (NSIP)
- ਨਿਮੋਨੀਆ (OP) ਅਤੇ ਫੈਲਣ ਵਾਲੇ ਐਲਵੀਓਲਰ ਡੈਮੇਜ (DAD) ਦਾ ਪ੍ਰਬੰਧਨ - ਬਹੁਤ ਘੱਟ ਵਾਰ
RA ਮਰੀਜ਼ ਜਿਨ੍ਹਾਂ ਨੂੰ ILD ਹੋਣ ਦੀ ਜ਼ਿਆਦਾ ਸੰਭਾਵਨਾ ਹੁੰਦੀ ਹੈ, ਉਹਨਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
- ਜਿਨ੍ਹਾਂ ਨੇ ਸਿਗਰਟ ਪੀਤੀ ਹੈ
- ਰਾਇਮੇਟਾਇਡ ਨੋਡਿਊਲ ਹਨ
- ਮੁਕਾਬਲਤਨ ਵੱਡੀ ਉਮਰ ਵਿੱਚ RA ਵਿਕਸਤ ਹੋਇਆ
- ਰਾਇਮੇਟਾਇਡ ਫੈਕਟਰ ਅਤੇ ਐਂਟੀ-ਸੀਸੀਪੀ ਐਂਟੀਬਾਡੀਜ਼ ਹਨ
- ਮਰਦ ਹਨ
ਆਮ ਤੌਰ 'ਤੇ, RA ਦੀ ਜਾਂਚ ਤੋਂ ਕਈ ਸਾਲਾਂ ਬਾਅਦ ILD ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ, ਪਰ RA ਦੇ ਇੱਕ ਚੌਥਾਈ ਮਰੀਜ਼ਾਂ ਨੂੰ ILD ਉਦੋਂ ਤੋਂ ਹੁੰਦਾ ਹੈ ਜਦੋਂ ਉਹਨਾਂ ਨੂੰ ਪਹਿਲੀ ਵਾਰ RA ਵਿਕਸਤ ਹੁੰਦਾ ਹੈ, ਜਾਂ ਉਹਨਾਂ ਦੇ ਜੋੜਾਂ ਦੇ ਪ੍ਰਭਾਵਿਤ ਹੋਣ ਤੋਂ ਪਹਿਲਾਂ ਵੀ। ਇਤਿਹਾਸਕ ਤੌਰ 'ਤੇ ILD ਦਾ ਕੋਈ ਇਲਾਜ ਨਹੀਂ ਸੀ ਅਤੇ ਬਚਾਅ ਮਾੜਾ ਸੀ, ਇਹ RA ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਸਮੇਂ ਤੋਂ ਪਹਿਲਾਂ ਮੌਤ (ਦਿਲ ਦੇ ਦੌਰੇ ਅਤੇ ਸਟ੍ਰੋਕ ਵਰਗੀਆਂ ਕਾਰਡੀਓਵੈਸਕੁਲਰ ਸਮੱਸਿਆਵਾਂ ਤੋਂ ਬਾਅਦ) ਦਾ ਦੂਜਾ ਸਭ ਤੋਂ ਆਮ ਕਾਰਨ ਸੀ। ਹਾਲਾਂਕਿ, ਹੁਣ ਹੋਰ ਮਦਦ ਉਪਲਬਧ ਹੈ ਅਤੇ ਇਸ ਗੱਲ ਦੇ ਸਬੂਤ ਹਨ ਕਿ ਕੁਝ ਥੈਰੇਪੀਆਂ, ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਮਾਈਕੋਫੇਨੋਲੇਟ ਮੋਫੇਟਿਲ, ਰਿਟਕਸੀਮੈਬ ਅਤੇ ਅਬਾਟਾਸੈਪਟ ਸ਼ਾਮਲ ਹਨ, ILD ਦੇ ਵਿਕਾਸ ਨੂੰ ਹੌਲੀ ਕਰਦੀਆਂ ਹਨ ਜਾਂ ਰੋਕਦੀਆਂ ਵੀ ਹਨ।.
ਬ੍ਰੌਨਕਾਈਐਕਟੇਸਿਸ
ਬ੍ਰੌਨਚੀਐਕਟੇਸਿਸ ਇੱਕ ਅਜਿਹੀ ਸਥਿਤੀ ਹੈ ਜਿਸ ਵਿੱਚ ਸਾਹ ਨਾਲੀਆਂ ਦੀਆਂ ਸ਼ਾਖਾਵਾਂ ਚੌੜੀਆਂ ਹੋ ਜਾਂਦੀਆਂ ਹਨ। ਇਹ ਵਾਰ-ਵਾਰ ਹੋਣ ਵਾਲੀਆਂ ਲਾਗਾਂ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਜਾਂ ਫਾਈਬਰੋਸਿਸ ਤੋਂ ਵੱਖ ਹੋਣ ਕਰਕੇ ਹੋ ਸਕਦਾ ਹੈ, ਜਿਵੇਂ ਕਿ ILD ਵਿੱਚ ਹੁੰਦਾ ਹੈ। ਨਤੀਜਾ ਇਹ ਹੁੰਦਾ ਹੈ ਕਿ ਬਲਗ਼ਮ ਅਤੇ સ્ત્રાવ ਸਾਹ ਨਾਲੀਆਂ ਦੇ ਅੰਦਰ ਇਕੱਠੇ ਹੁੰਦੇ ਹਨ, ਖੰਘਣ ਦੀ ਬਜਾਏ। સ્ત્રાવ ਨੂੰ ਬਰਕਰਾਰ ਰੱਖਣਾ ਇੱਕ ਸਮੱਸਿਆ ਹੈ ਕਿਉਂਕਿ ਇਹ ਹਵਾ ਦੇ ਪ੍ਰਵਾਹ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ ਅਤੇ ਇਸ ਲਈ ਆਕਸੀਜਨ ਸੋਖਣ ਨੂੰ ਘਟਾਉਂਦਾ ਹੈ, ਜਿਸ ਨਾਲ ਪ੍ਰਭਾਵਿਤ ਵਿਅਕਤੀ ਨੂੰ ਮਿਹਨਤ ਕਰਨ 'ਤੇ ਸਾਹ ਚੜ੍ਹ ਜਾਂਦਾ ਹੈ। ਬਰਕਰਾਰ સ્ત્રાવ ਬੈਕਟੀਰੀਆ ਨੂੰ ਵਧਣ ਲਈ ਵੀ ਉਤਸ਼ਾਹਿਤ ਕਰਦੇ ਹਨ, ਜਿਸ ਨਾਲ ਛਾਤੀ ਦੀ ਲਾਗ ਦੀ ਸੰਭਾਵਨਾ ਵੱਧ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਸਭ ਤੋਂ ਵੱਧ ਵਿਆਪਕ ਮਾਮਲਿਆਂ ਵਿੱਚ, ਇਹ ਇੱਕ ਆਵਰਤੀ ਸਮੱਸਿਆ ਬਣ ਜਾਂਦੇ ਹਨ। ਜਿਵੇਂ ਕਿ ILD ਵਿੱਚ, ਮਰੀਜ਼ਾਂ ਦੁਆਰਾ ਰਿਪੋਰਟ ਕੀਤੇ ਗਏ ਨਾਲੋਂ CT 'ਤੇ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਵਧੇਰੇ ਆਮ ਤੌਰ 'ਤੇ ਵੇਖੀਆਂ ਜਾਂਦੀਆਂ ਹਨ, 30% ਤੱਕ ਬ੍ਰੌਨਚੀਐਕਟੇਸਿਸ ਦੇ ਖੇਤਰ ਹੁੰਦੇ ਹਨ ਪਰ ਲੱਛਣ ਬਹੁਤ ਘੱਟ ਹੁੰਦੇ ਹਨ। ਬ੍ਰੌਨਚੀਐਕਟੇਸਿਸ ਅਤੇ RA ਬਾਰੇ ਕੁਝ ਮੁਰਗੀ ਅਤੇ ਅੰਡੇ ਦੇ ਸਿਧਾਂਤ ਹਨ ਜਿਨ੍ਹਾਂ ਦੇ ਵਿਚਾਰ ਹਨ ਕਿ ਬ੍ਰੌਨਚੀਐਕਟੇਸਿਸ ਵਿੱਚ ਬੈਕਟੀਰੀਆ CCP ਐਂਟੀਬਾਡੀਜ਼ ਦਾ ਕਾਰਨ ਹਨ ਜੋ ਫਿਰ RA ਦੀ ਸ਼ੁਰੂਆਤ ਨੂੰ ਚਾਲੂ ਕਰਦੇ ਹਨ, ਅਤੇ ਵਿਕਲਪਕ ਤੌਰ 'ਤੇ RA ਦੇ ਇਲਾਜ ਲਈ ਵਰਤੇ ਜਾਣ ਵਾਲੇ ਇਮਿਊਨ ਦਮਨ ਨਾਲ ਛਾਤੀ ਦੀ ਵਾਰ-ਵਾਰ ਲਾਗ ਹੁੰਦੀ ਹੈ ਜਿਸਦਾ ਨਤੀਜਾ ਅੰਤ ਵਿੱਚ ਬ੍ਰੌਨਚੀਐਕਟੇਸਿਸ ਹੁੰਦਾ ਹੈ।.
ਬ੍ਰੌਨਕਿਓਲਾਈਟਿਸ ਓਬਲੀਟੇਰਨਜ਼
ਬ੍ਰੌਨਕਿਓਲਾਈਟਿਸ ਓਬਲੀਟੇਰਨਜ਼ ਇੱਕ ਹੋਰ ਸੋਜਸ਼ ਵਾਲੀ ਸਥਿਤੀ ਹੈ, ਜਿਸ ਵਿੱਚ ਸਭ ਤੋਂ ਛੋਟੀਆਂ ਸਾਹ ਨਾਲੀਆਂ (ਬ੍ਰੌਨਕਿਓਲਜ਼) ਬੰਦ ਜਾਂ ਰੁਕਾਵਟ ਬਣ ਜਾਂਦੀਆਂ ਹਨ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਹਵਾ ਦੇ ਥੈਲਿਆਂ ਵਿੱਚ ਹਵਾ ਦਾ ਪ੍ਰਵਾਹ ਘੱਟ ਹੁੰਦਾ ਹੈ ਅਤੇ ਇਸ ਤਰ੍ਹਾਂ ਆਕਸੀਜਨ ਦਾ ਸਮਾਈ ਘੱਟ ਹੁੰਦਾ ਹੈ। ਪ੍ਰਭਾਵਿਤ ਵਿਅਕਤੀ ਨੂੰ ਸਾਹ ਚੜ੍ਹਦਾ ਮਹਿਸੂਸ ਹੁੰਦਾ ਹੈ ਅਤੇ ਉਸਨੂੰ ਖੰਘ ਅਤੇ ਘਰਘਰਾਹਟ ਹੋ ਸਕਦੀ ਹੈ। ਇਹ ਸਥਿਤੀ ਆਮ ਤੌਰ 'ਤੇ ਮਾਈਕ੍ਰੋਵੇਵ ਪੌਪਕਾਰਨ ਅਤੇ ਈ-ਸਿਗਰੇਟ ਵਿੱਚ ਸੁਆਦ ਵਜੋਂ ਵਰਤੇ ਜਾਣ ਵਾਲੇ ਡਾਇਸੀਟਾਈਲ ਵਰਗੇ ਰਸਾਇਣਾਂ ਨੂੰ ਸਾਹ ਲੈਣ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਦੇਖੀ ਜਾਂਦੀ ਹੈ, ਪਰ RA ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਇਹ ਬਹੁਤ ਘੱਟ ਹੀ ਹੋ ਸਕਦੀ ਹੈ। ILD ਦੇ ਉਲਟ, ਲੱਛਣ ਥੋੜ੍ਹੇ ਸਮੇਂ ਵਿੱਚ ਸ਼ੁਰੂ ਹੋ ਸਕਦੇ ਹਨ, ਤੇਜ਼ੀ ਨਾਲ ਵਿਗੜ ਸਕਦੇ ਹਨ, ਅਤੇ ਉਲਟਾਉਣ ਯੋਗ ਇਲਾਜ ਦੀ ਅਣਹੋਂਦ ਵਿੱਚ, ਸਭ ਤੋਂ ਗੰਭੀਰ ਮਾਮਲਿਆਂ ਵਿੱਚ ਫੇਫੜਿਆਂ ਦੇ ਟ੍ਰਾਂਸਪਲਾਂਟੇਸ਼ਨ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ।.
ਪਲੂਰਾ ਫੇਫੜਿਆਂ ਦੇ ਆਲੇ ਦੁਆਲੇ ਇੱਕ ਦੋ-ਪਰਤ ਵਾਲਾ ਲਿਫਾਫਾ ਹੁੰਦਾ ਹੈ। RA ਵਾਲੇ ਕੁਝ ਲੋਕਾਂ ਵਿੱਚ, ਪਲੂਰਾ ਪਰਤਾਂ ਸੋਜਸ਼ ਦੁਆਰਾ ਪ੍ਰਭਾਵਿਤ ਹੋ ਸਕਦੀਆਂ ਹਨ, ਜਿਸ ਨਾਲ ਪਲੂਰਾ ਟਿਸ਼ੂ ਸੰਘਣਾ ਹੋ ਜਾਂਦਾ ਹੈ ਅਤੇ ਪਲੂਰਾ ਸਪੇਸ ਵਿੱਚ ਤਰਲ ਇਕੱਠਾ ਹੁੰਦਾ ਹੈ। ਇਹ ਮਰਦਾਂ ਅਤੇ ਰਾਇਮੇਟਾਇਡ ਨੋਡਿਊਲ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਹੋਣ ਦੀ ਜ਼ਿਆਦਾ ਸੰਭਾਵਨਾ ਹੁੰਦੀ ਹੈ। ਪਲੂਰਾ ਮੋਟਾ ਹੋਣਾ ਅਤੇ ਤਰਲ ਇੱਕ ਜਾਂ ਦੋਵੇਂ ਫੇਫੜਿਆਂ ਦੇ ਆਲੇ-ਦੁਆਲੇ ਹੋ ਸਕਦਾ ਹੈ, ਅਤੇ ਜਦੋਂ ਕਿ ਸੀਟੀ ਸਕੈਨ 'ਤੇ ਸਾਰੇ RA ਮਰੀਜ਼ਾਂ ਵਿੱਚੋਂ ਅੱਧੇ ਤੋਂ ਵੱਧ ਵਿੱਚ ਇਸ ਦੇ ਸੰਕੇਤ ਹੁੰਦੇ ਹਨ, ਬਹੁਗਿਣਤੀ ਵਿੱਚ, ਹੱਦ ਹਲਕੀ ਹੁੰਦੀ ਹੈ ਅਤੇ 10% ਤੋਂ ਘੱਟ ਪਲੂਰਾ ਬਿਮਾਰੀ ਤੋਂ ਦਰਦ ਜਾਂ ਸਾਹ ਚੜ੍ਹਦਾ ਹੈ। ਅਕਸਰ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਜਾਂਚ ਕਰਨੀ ਪੈਂਦੀ ਹੈ, ਜਿਸ ਵਿੱਚ ਤਰਲ ਦਾ ਨਮੂਨਾ ਲੈਣ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਅਤੇ ਰੂਮੇਟਾਇਡ ਪਲੂਰਾ ਤਰਲ ਨੂੰ ਲਾਗ (ਬੈਕਟੀਰੀਆ ਜਾਂ ਟੀਬੀ) ਜਾਂ ਕੈਂਸਰ ਤੋਂ ਵੱਖ ਕਰਨ ਲਈ ਪਲੂਰਾ ਬਾਇਓਪਸੀ ਲਈ ਜਾਂਦੀ ਹੈ। RA ਲਈ ਮਿਆਰੀ ਇਲਾਜ ਆਮ ਤੌਰ 'ਤੇ ਪਲੂਰਾ ਬਿਮਾਰੀ ਲਈ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਤਰਲ ਇਕੱਠਾ ਹੋਣ ਤੋਂ ਰੋਕਣ ਲਈ ਬਹੁਤ ਘੱਟ ਸਰਜਰੀ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ।.
ਨੋਡਿਊਲ RA ਦੀ ਇੱਕ ਵਿਸ਼ੇਸ਼ਤਾ ਹਨ ਅਤੇ ਫੇਫੜਿਆਂ ਦੇ ਅੰਦਰ ਜਾਂ ਪਲੂਰਾ 'ਤੇ ਹੋ ਸਕਦੇ ਹਨ। ਇਹ ਇਮਿਊਨ ਸੈੱਲਾਂ ਦੇ ਸੰਗ੍ਰਹਿ ਹਨ, ਜੋ ਅਕਸਰ ਕੂਹਣੀ ਦੇ ਪਿਛਲੇ ਪਾਸੇ ਪਾਏ ਜਾਂਦੇ ਹਨ, ਅਤੇ ਜਦੋਂ ਕਿ ਇਹ ਸੰਕੇਤ ਦਿੰਦੇ ਹਨ ਕਿ ਇਮਿਊਨ ਸਿਸਟਮ ਬਹੁਤ ਜ਼ਿਆਦਾ ਸਰਗਰਮ ਹੈ (RA ਬਿਮਾਰੀ ਪ੍ਰਕਿਰਿਆ ਦਾ ਹਿੱਸਾ), ਨੋਡਿਊਲ ਖੁਦ ਘੱਟ ਹੀ ਲੱਛਣ ਪੈਦਾ ਕਰਦੇ ਹਨ ਅਤੇ ਆਮ ਤੌਰ 'ਤੇ ਕੋਈ ਨੁਕਸਾਨ ਨਹੀਂ ਕਰਦੇ। ਜਦੋਂ ਫੇਫੜਿਆਂ ਵਿੱਚ ਮੌਜੂਦ ਹੁੰਦੇ ਹਨ, ਤਾਂ ਉਹ ਇਕੱਲੇ ਜਾਂ ਮਲਟੀਪਲ ਹੋ ਸਕਦੇ ਹਨ ਅਤੇ ਛਾਤੀ ਦੇ ਐਕਸ-ਰੇ 'ਤੇ ਦਿਖਾਈ ਦੇਣ 'ਤੇ ਕੁਝ ਮਿਲੀਮੀਟਰ ਤੋਂ ਲੈ ਕੇ ਕਈ ਸੈਂਟੀਮੀਟਰ ਤੱਕ ਦੇ ਆਕਾਰ ਵਿੱਚ ਹੁੰਦੇ ਹਨ। ਹਾਲਾਂਕਿ CT ਅਤੇ PET ਸਕੈਨ 'ਤੇ ਉਨ੍ਹਾਂ ਦੀਆਂ ਕੁਝ ਵਿਸ਼ੇਸ਼ ਵਿਸ਼ੇਸ਼ਤਾਵਾਂ ਹਨ, ਕਈ ਵਾਰ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਇੱਕ ਬਾਇਓਪਸੀ (ਛੋਟੇ ਟਿਸ਼ੂ ਦਾ ਨਮੂਨਾ) ਲੈਣਾ ਪੈਂਦਾ ਹੈ, ਕਿਉਂਕਿ ਉਹ ਕੈਂਸਰ ਦੇ ਸਮਾਨ ਦਿਖਾਈ ਦੇ ਸਕਦੇ ਹਨ। ਮੈਥੋਟਰੈਕਸੇਟ ਇਲਾਜ ਰਾਇਮੇਟਾਇਡ ਨੋਡਿਊਲ ਨੂੰ ਵੱਡਾ ਅਤੇ ਵਧੇਰੇ ਗਿਣਤੀ ਵਿੱਚ ਬਣਾ ਸਕਦਾ ਹੈ, ਜਦੋਂ ਕਿ ਰਿਟਕਸੀਮੈਬ ਅਤੇ JAK ਇਨਿਹਿਬਟਰਸ ਸਮੇਤ ਹੋਰ ਥੈਰੇਪੀਆਂ ਉਹਨਾਂ ਨੂੰ ਸੁੰਗੜਨ ਵਿੱਚ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੁੰਦੀਆਂ ਹਨ।.
2. ਫੇਫੜਿਆਂ ਦੇ ਟਿਸ਼ੂ ਜਾਂ ਪਲੂਰਾ 'ਤੇ RA ਇਲਾਜ ਦੇ ਪ੍ਰਭਾਵ
ਸਿਧਾਂਤਕ ਤੌਰ 'ਤੇ, ਕੋਈ ਵੀ ਦਵਾਈ ਜੋ RA ਦਾ ਕਾਰਨ ਬਣਨ ਵਾਲੀਆਂ ਇਮਿਊਨ-ਸੰਚਾਲਿਤ ਸੋਜਸ਼ ਪ੍ਰਕਿਰਿਆਵਾਂ ਨੂੰ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਦਬਾਉਂਦੀ ਹੈ, ਬਿਮਾਰੀ ਦੇ ਸਾਰੇ ਪ੍ਰਗਟਾਵੇ ਲਈ, ਸਾਰੇ ਅੰਗਾਂ ਵਿੱਚ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਹੋਣੀ ਚਾਹੀਦੀ ਹੈ। ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਸੱਚ ਹੈ, ਬਹੁਤ ਸਾਰੇ ਮਾਮਲਿਆਂ ਵਿੱਚ ਜਿੱਥੇ CT ਸਕੈਨ 'ਤੇ ਫੇਫੜਿਆਂ ਜਾਂ ਪਲਿਊਰਲ ਬਿਮਾਰੀ ਦੇ ਸ਼ੁਰੂਆਤੀ ਸੰਕੇਤ ਕਦੇ ਵੀ ਇਸ ਹੱਦ ਤੱਕ ਨਹੀਂ ਵਧਦੇ ਕਿ ਪ੍ਰਭਾਵਿਤ ਵਿਅਕਤੀ ਸਾਹ ਚੜ੍ਹ ਜਾਂਦਾ ਹੈ ਜਾਂ ਖੰਘ ਦਾ ਵਿਕਾਸ ਕਰਦਾ ਹੈ, ਕਿਉਂਕਿ ਉਹ ਜੋ ਦਵਾਈਆਂ ਲੈ ਰਹੇ ਹਨ ਉਨ੍ਹਾਂ ਦੀ ਪ੍ਰਭਾਵਸ਼ੀਲਤਾ ਦੇ ਕਾਰਨ। ਫਿਰ ਵੀ, ਜਦੋਂ RA ਫੇਫੜਿਆਂ ਦੀ ਬਿਮਾਰੀ ਵਿਗੜਦੀ ਪਾਈ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਇਹ ਫੈਸਲਾ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੋ ਸਕਦਾ ਹੈ ਕਿ ਕੀ ਇਹ ਇਸ ਲਈ ਹੈ ਕਿਉਂਕਿ ਮੌਜੂਦਾ ਥੈਰੇਪੀ ਸੋਜਸ਼ RA ਪ੍ਰਕਿਰਿਆ ਨੂੰ ਦਬਾਉਣ ਵਿੱਚ ਪੂਰੀ ਤਰ੍ਹਾਂ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਨਹੀਂ ਹੈ ਜਾਂ ਵਿਕਲਪਕ ਤੌਰ 'ਤੇ ਕਿਉਂਕਿ ਥੈਰੇਪੀ ਖੁਦ ਫੇਫੜਿਆਂ 'ਤੇ ਸਿੱਧਾ ਜ਼ਹਿਰੀਲਾ ਪ੍ਰਭਾਵ ਪਾ ਰਹੀ ਹੈ ਜਾਂ ਛਾਤੀ ਦੀ ਲਾਗ ਦੇ ਨਤੀਜੇ ਵਜੋਂ ਅਸਿੱਧੇ ਪ੍ਰਭਾਵ ਪਾ ਰਹੀ ਹੈ।.
ਮੈਥੋਟਰੈਕਸੇਟ (MTX) RA ਦੇ ਇਲਾਜ ਲਈ ਵਰਤੀਆਂ ਜਾਣ ਵਾਲੀਆਂ ਸਭ ਤੋਂ ਮਹੱਤਵਪੂਰਨ ਬਿਮਾਰੀ ਸੋਧਣ ਵਾਲੀਆਂ ਐਂਟੀ-ਰਿਊਮੈਟਿਕ ਦਵਾਈਆਂ (DMARDs) ਵਿੱਚੋਂ ਇੱਕ ਹੈ। ਇਹ ਬਹੁਤ ਘੱਟ ਹੀ ਐਲਰਜੀ ਵਾਲੀ ਫੇਫੜਿਆਂ ਦੀ ਪ੍ਰਤੀਕ੍ਰਿਆ ਨਾਲ ਜੁੜਿਆ ਹੁੰਦਾ ਹੈ, ਜਿਸਨੂੰ ਹਾਈਪਰਸੈਂਸਿਟੀਵਿਟੀ ਨਿਊਮੋਨਾਈਟਿਸ ਕਿਹਾ ਜਾਂਦਾ ਹੈ (1% ਤੋਂ ਘੱਟ ਲੋਕਾਂ ਵਿੱਚ)। ਇਹ ਅਕਸਰ ਇਲਾਜ ਦੇ ਪਹਿਲੇ ਸਾਲ ਦੇ ਸ਼ੁਰੂ ਵਿੱਚ ਹੁੰਦਾ ਹੈ, ਪਰ ਇਲਾਜ ਸ਼ੁਰੂ ਕਰਨ ਤੋਂ ਬਾਅਦ 3 ਸਾਲਾਂ ਤੱਕ ਦੇਰੀ ਹੋ ਸਕਦੀ ਹੈ। ਮਰੀਜ਼ ਕੁਝ ਦਿਨਾਂ ਵਿੱਚ ਬਿਮਾਰ ਹੋ ਜਾਂਦੇ ਹਨ, ਸਾਹ ਚੜ੍ਹਨਾ, ਬੁਖਾਰ ਅਤੇ ਬੇਚੈਨੀ ਦੇ ਨਾਲ। MTX ਨੂੰ ਰੋਕਣਾ ਅਤੇ ਥੋੜ੍ਹੇ ਸਮੇਂ ਲਈ ਉੱਚ ਖੁਰਾਕ ਸਟੀਰੌਇਡ ਦੇਣਾ ਜ਼ਿਆਦਾਤਰ ਮਾਮਲਿਆਂ ਦੇ ਠੀਕ ਹੋਣ ਲਈ ਕਾਫ਼ੀ ਹੈ। ਹਾਲਾਂਕਿ, ਕਿਉਂਕਿ ਹਾਈਪਰਸੈਂਸਿਟੀਵਿਟੀ ਨਿਊਮੋਨਾਈਟਿਸ ਗੰਭੀਰ ਅਤੇ ਇੱਥੋਂ ਤੱਕ ਕਿ ਜਾਨਲੇਵਾ ਵੀ ਹੋ ਸਕਦਾ ਹੈ, ਪਹਿਲਾਂ ਤੋਂ ਮੌਜੂਦ ਫੇਫੜਿਆਂ ਦੀ ਬਿਮਾਰੀ (ਜਿਵੇਂ ਕਿ COPD) ਵਾਲੇ ਲੋਕਾਂ ਨੂੰ MTX ਨਹੀਂ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ ਜੇਕਰ ਇਹ ਮਹਿਸੂਸ ਕੀਤਾ ਜਾਂਦਾ ਹੈ ਕਿ ਜੇਕਰ ਇਹ ਹੁੰਦਾ ਹੈ ਤਾਂ ਉਹ MTX ਨਿਊਮੋਨਾਈਟਿਸ ਤੋਂ ਬਚ ਨਹੀਂ ਸਕਦੇ। ਇਸ ਪ੍ਰਤੀਕ੍ਰਿਆ ਤੋਂ ਇਲਾਵਾ, ਅਤੇ ਰਾਇਮੇਟਾਇਡ ਨੋਡਿਊਲਜ਼ ਦੇ ਵਧਣ ਦੀ ਸੰਭਾਵਨਾ ਤੋਂ ਇਲਾਵਾ, ਇਸ ਗੱਲ ਦਾ ਕੋਈ ਸਬੂਤ ਨਹੀਂ ਹੈ ਕਿ MTX ਇਸ ਗੱਲ ਦੀ ਜ਼ਿਆਦਾ ਸੰਭਾਵਨਾ ਬਣਾਉਂਦਾ ਹੈ ਕਿ RA ਨਾਲ ਸਬੰਧਤ ਫੇਫੜਿਆਂ ਦੀਆਂ ਹੋਰ ਪੇਚੀਦਗੀਆਂ, ਜਿਵੇਂ ਕਿ ILD, ਹੋਣਗੀਆਂ, ਅਤੇ ਇਸਦੇ ਉਲਟ, ਅੰਡਰਲਾਈੰਗ RA ਬਿਮਾਰੀ ਪ੍ਰਕਿਰਿਆ ਦਾ ਇੰਨੇ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਢੰਗ ਨਾਲ ਇਲਾਜ ਕਰਕੇ ਸੁਰੱਖਿਆਤਮਕ ਹੋ ਸਕਦਾ ਹੈ।
ਸਲਫਾਸਲਾਜ਼ੀਨ ਨੂੰ ਲੂਪਸ ਵਰਗੇ ਸਿੰਡਰੋਮ ਨਾਲ ਜੋੜਿਆ ਗਿਆ ਹੈ ਜਿੱਥੇ ਪਲਿਊਰਲ ਬਿਮਾਰੀ ਦੇਖੀ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਇੱਕ ਅਤਿ ਸੰਵੇਦਨਸ਼ੀਲਤਾ 'ਈਓਸਿਨੋਫਿਲਿਕ' ਨਮੂਨੀਆ ਵੀ। ਇਹ ਆਮ ਘਟਨਾਵਾਂ ਨਹੀਂ ਹਨ ਅਤੇ ਇਲਾਜ ਬੰਦ ਕਰਨ ਤੋਂ ਬਾਅਦ ਆਮ ਤੌਰ 'ਤੇ ਉਲਟੀਆਂ ਹੋ ਜਾਂਦੀਆਂ ਹਨ।
ਲੇਫਲੂਨੋਮਾਈਡ ਨੂੰ ILD ਦੇ ਵਿਕਾਸ ਨਾਲ ਬਹੁਤ ਘੱਟ ਜੋੜਿਆ ਗਿਆ ਹੈ, ਖਾਸ ਕਰਕੇ ਏਸ਼ੀਆਈ ਲੋਕਾਂ ਵਿੱਚ।
TNF ਇਨਿਹਿਬਟਰਸ ਦੀਆਂ ਸ਼ੁਰੂਆਤੀ ਰਿਪੋਰਟਾਂ ਨੇ ਪ੍ਰਗਤੀਸ਼ੀਲ ILD ਅਤੇ ਮੌਤ ਨਾਲ ਇੱਕ ਸਬੰਧ ਸੁਝਾਇਆ। ਹਾਲਾਂਕਿ, ਇਹ ਨਿਰਧਾਰਤ ਕਰਨਾ ਮੁਸ਼ਕਲ ਰਿਹਾ ਹੈ ਕਿ ਕੀ ਇਹ ਸਬੰਧ ਦਵਾਈਆਂ ਕਾਰਨ ਹੋਇਆ ਸੀ, ਕਿਉਂਕਿ TNFi ਸ਼ੁਰੂ ਵਿੱਚ ਛਾਤੀ ਦੀ ਲਾਗ ਦੇ ਉੱਚ ਜੋਖਮ ਅਤੇ ਬਚਣ ਦੀ ਘੱਟ ਸੰਭਾਵਨਾ ਵਾਲੇ ਉੱਨਤ ਗੰਭੀਰ ILD ਵਾਲੇ ਲੋਕਾਂ ਨੂੰ ਦਿੱਤਾ ਗਿਆ ਸੀ। ਬਾਇਓਲੋਜਿਕ ਏਜੰਟ ਦੀ ਇਹ ਸ਼੍ਰੇਣੀ ਹੋਰ ਇਮਿਊਨ-ਸੰਚਾਲਿਤ ਬਿਮਾਰੀਆਂ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ILD ਦਾ ਕਾਰਨ ਨਹੀਂ ਪਾਈ ਗਈ ਹੈ, ਜੋ ਆਪਣੇ ਆਪ ਵਿੱਚ ਫੇਫੜਿਆਂ ਦੀ ਬਿਮਾਰੀ (ਜਿਵੇਂ ਕਿ ਸੋਰਾਇਸਿਸ, ਕੋਲਾਈਟਿਸ) ਨਾਲ ਸੰਬੰਧਿਤ ਨਹੀਂ ਹਨ, ਪਰ ਬਾਇਓਲੋਜਿਕ ਥੈਰੇਪੀ 'ਤੇ ਗੰਭੀਰ ਫੇਫੜਿਆਂ ਦੀ ਬਿਮਾਰੀ ਅਤੇ ਛਾਤੀ ਦੀ ਲਾਗ ਦੇ ਉੱਚ ਜੋਖਮ ਵਾਲੇ ਮਰੀਜ਼ ਨੂੰ ਸ਼ੁਰੂ ਕਰਦੇ ਸਮੇਂ ਸਾਵਧਾਨੀ ਅਜੇ ਵੀ ਮਹੱਤਵਪੂਰਨ ਹੈ।
ਵਰਤਮਾਨ ਵਿੱਚ, ਰਿਟਕਸੀਮੈਬ , ਅਬਾਟਾਸੈਪਟ ਅਤੇ ਮਾਈਕੋਫੇਨੋਲੇਟ ਮੋਫੇਟਿਲ ਟੀਐਨਐਫਆਈ ਦੇ ਮੁਕਾਬਲੇ ਪਸੰਦੀਦਾ ਵਿਕਲਪ ਹਨ, ਅੰਸ਼ਕ ਤੌਰ 'ਤੇ ਛਾਤੀ ਦੀ ਲਾਗ ਦੇ ਘੱਟ ਜੋਖਮ ਦੇ ਕਾਰਨ।
4. ਛਾਤੀ ਦੀ ਲਾਗ
RA ਅਤੇ ਫੇਫੜਿਆਂ ਦੀ ਬਿਮਾਰੀ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਛਾਤੀ ਦੀ ਲਾਗ (ਬ੍ਰੌਨਕਾਈਟਿਸ ਅਤੇ ਨਮੂਨੀਆ) ਦੇ ਵਧੇ ਹੋਏ ਜੋਖਮ ਦੇ ਕਈ ਕਾਰਨ ਹੁੰਦੇ ਹਨ। ਪਹਿਲਾਂ, ਕਿਉਂਕਿ ਫੇਫੜੇ ਨੂੰ ਨੁਕਸਾਨ ਪਹੁੰਚਦਾ ਹੈ, ਇਸ ਲਈ ਲਾਗ ਤੋਂ ਕੁਦਰਤੀ ਬਚਾਅ ਘੱਟ ਜਾਂਦਾ ਹੈ। ਇਹ ਉਨ੍ਹਾਂ ਲੋਕਾਂ ਵਿੱਚ ਹੋਰ ਵੀ ਬਦਤਰ ਹੋ ਜਾਂਦਾ ਹੈ ਜੋ ਸਿਗਰਟ ਪੀਂਦੇ ਹਨ ਜਾਂ ਧੂੰਏਂ ਜਾਂ ਹੋਰ ਫੇਫੜਿਆਂ ਦੇ ਜ਼ਹਿਰੀਲੇ ਪਦਾਰਥਾਂ ਦੇ ਸੰਪਰਕ ਵਿੱਚ ਆਉਂਦੇ ਹਨ, ਅਤੇ ਸਿਗਰਟਨੋਸ਼ੀ ਬੰਦ ਕਰਨ ਲਈ ਹਰ ਸੰਭਵ ਕੋਸ਼ਿਸ਼ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ। ਇਹ ਇਸ ਤੱਥ ਤੋਂ ਪਰੇ ਹੈ ਕਿ ਸਿਗਰਟ ਪੀਣ ਨਾਲ DMARDs ਅਤੇ TNFi ਦੀ ਪ੍ਰਭਾਵਸ਼ੀਲਤਾ ਘੱਟ ਜਾਂਦੀ ਹੈ। ਦੂਜਾ, RA (ਸਾਰੇ DMARDs ਅਤੇ ਜੀਵ ਵਿਗਿਆਨ) ਦੇ ਇਲਾਜ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਦਬਾ ਕੇ ਕੰਮ ਕਰਦੇ ਹਨ। ਅਜਿਹਾ ਕਰਨ ਨਾਲ, ਉਹ ਸਰੀਰ ਦੀ ਲਾਗ ਦੇ ਵਿਰੁੱਧ ਰੱਖਿਆ ਨੂੰ ਘਟਾਉਂਦੇ ਹਨ ਅਤੇ ਇਸ ਤਰ੍ਹਾਂ ਲਾਗਾਂ ਦੇ ਜੋਖਮ ਨੂੰ ਵਧਾਉਂਦੇ ਹਨ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਇੱਕ ਅਣਚਾਹੇ ਚੱਕਰ ਵਿਕਸਤ ਹੋ ਸਕਦਾ ਹੈ ਜਿਸ ਵਿੱਚ ਛਾਤੀ ਦੀ ਲਾਗ ਤੋਂ ਰਿਕਵਰੀ ਨੂੰ ਸਮਰੱਥ ਬਣਾਉਣ ਲਈ DMARD ਅਤੇ ਜੀਵ ਵਿਗਿਆਨਕ ਥੈਰੇਪੀਆਂ ਨੂੰ ਰੋਕਣਾ ਪੈਂਦਾ ਹੈ, ਜਿਸਦੇ ਨਤੀਜੇ ਵਜੋਂ RA ਅਤੇ ਇਸਦੀ ਫੇਫੜਿਆਂ ਦੀ ਬਿਮਾਰੀ ਭੜਕ ਜਾਂਦੀ ਹੈ, ਜਿਸ ਨਾਲ ਫੇਫੜਿਆਂ ਨੂੰ ਵਧੇਰੇ ਨੁਕਸਾਨ ਹੁੰਦਾ ਹੈ ਅਤੇ ਲਾਗ ਪ੍ਰਤੀ ਹੋਰ ਵੀ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਹੁੰਦੀ ਹੈ।.
ਲਾਗ ਦੇ ਜੋਖਮ ਅਤੇ ਅੰਤਰੀਵ ਰਾਇਮੇਟਾਇਡ ਪ੍ਰਕਿਰਿਆ ਦੇ ਇਲਾਜ ਵਿਚਕਾਰ ਸੰਤੁਲਨ ਬਣਾਉਣ ਦੀ ਲੋੜ ਹੈ। ਮਦਦਗਾਰ ਉਪਾਵਾਂ ਵਿੱਚ ਭੀੜ-ਭੜੱਕੇ ਵਾਲੀਆਂ ਥਾਵਾਂ ਵਰਗੇ ਲਾਗ ਦੇ ਸਰੋਤਾਂ ਨਾਲ ਸੰਪਰਕ ਤੋਂ ਬਚਣਾ, ਟੀਕਿਆਂ ਨਾਲ ਅੱਪਡੇਟ ਰਹਿਣਾ (ਸਾਲ ਵਿੱਚ ਇਨਫਲੂਐਂਜ਼ਾ, ਨਿਊਮੋਕੋਕਲ ਪੋਲੀਸੈਕਰਾਈਡ ਟੀਕਾ ਪੀਪੀਵੀ ਇੱਕ ਵਾਰ) ਅਤੇ ਫੇਫੜਿਆਂ ਦੇ સ્ત્રાવ ਨੂੰ ਸਾਫ਼ ਕਰਨ ਦੇ ਕੁਦਰਤੀ ਤਰੀਕਿਆਂ ਵਿੱਚ ਸਹਾਇਤਾ ਲਈ ਸਾਹ ਲੈਣ ਦੀਆਂ ਕਸਰਤਾਂ ਸ਼ਾਮਲ ਹਨ। ਸਿਗਰਟਨੋਸ਼ੀ ਬੰਦ ਕਰਨਾ ਬਹੁਤ ਮਹੱਤਵਪੂਰਨ ਹੈ।
ਜਦੋਂ ਕਿ ਸਾਰੇ DMARDs ਅਤੇ ਜੀਵ-ਵਿਗਿਆਨਕ ਥੈਰੇਪੀਆਂ ਵਿੱਚ ਲਾਗ ਦਾ ਵੱਧ ਖ਼ਤਰਾ ਹੁੰਦਾ ਹੈ, ਇਹ ਸਪੱਸ਼ਟ ਹੁੰਦਾ ਜਾ ਰਿਹਾ ਹੈ ਕਿ ਸਟੀਰੌਇਡ (ਪ੍ਰੇਡਨੀਸੋਲੋਨ) ਸਭ ਤੋਂ ਵੱਡਾ ਖ਼ਤਰਾ ਪ੍ਰਦਾਨ ਕਰਦੇ ਹਨ, ਅਤੇ ਰਾਇਮੇਟਾਇਡ ਫੇਫੜਿਆਂ ਦੀ ਬਿਮਾਰੀ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ ਓਰਲ ਸਟੀਰੌਇਡ (ਪ੍ਰੇਡਨੀਸੋਲੋਨ) ਇਲਾਜ ਨੂੰ ਰੋਕਣ ਲਈ ਹਰ ਕੋਸ਼ਿਸ਼ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ।.
ਅੱਪਡੇਟ ਕੀਤਾ ਗਿਆ: 29/10/2019