કોણીની સર્જરી
કુલ કોણી રિપ્લેસમેન્ટ એ મુખ્યત્વે એક પ્રક્રિયા છે જે લાંબા સમયથી RA ધરાવતા દર્દીઓમાં હાથ ધરવામાં આવે છે. જ્યારે તેની જરૂર હોય, ત્યારે કોણીમાં મેટલ અને પ્લાસ્ટિક રિપ્લેસમેન્ટ સંયુક્ત દર્દીના જીવનની નોંધપાત્ર ગુણવત્તા ઉમેરી શકે છે.
પ્રથમ પ્રકારની કોણીની સંધિવાની શસ્ત્રક્રિયા સાંધાના હાડકાના છેડાને સંપૂર્ણપણે અથવા આંશિક રીતે એક્સાઇઝ કરીને અને પછી બાકીના હાડકાના છેડાને દર્દીઓના પોતાના સોફ્ટ પેશીથી ઢાંકીને હાથ ધરવામાં આવી હતી. આ પદ્ધતિઓનો ઉપયોગ આજે પણ થાય છે પરંતુ મોટાભાગે એવી પરિસ્થિતિઓ માટે આરક્ષિત છે જ્યાં શરૂઆતમાં દાખલ કરાયેલી ધાતુ અને પ્લાસ્ટિકની બદલીને દૂર કરવી પડી હતી, મોટેભાગે સતત ચેપને કારણે.
કોણીના રિપ્લેસમેન્ટના જોખમો અને ફાયદા
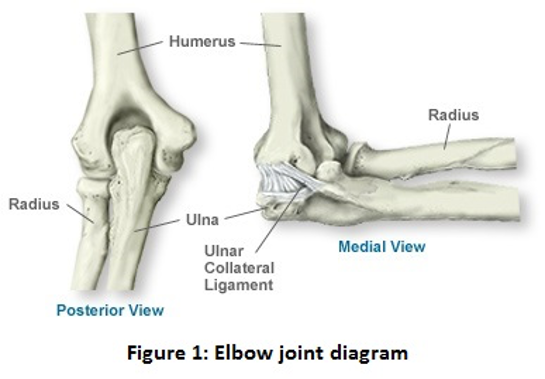
જોઈન્ટ રિપ્લેસમેન્ટના પ્રકારો જે હાલમાં 1970ની આસપાસની તારીખથી ઉપયોગમાં લેવાય છે. કોણીના સાંધા એ ઉપલા હાથ (હ્યુમરસ) અને આગળના હાથ (ઉલ્ના) વચ્ચેનો એક મિજાગર છે, જે અસ્થિબંધન સાથે જોડાયેલ છે, જેમ કે ફિગ 1 . કોણીના સાંધામાં પ્રમાણમાં ઓછી માત્રામાં હાડકાં જોવા મળે છે (હિપ અને ઘૂંટણની સરખામણીમાં) અને અસ્થિબંધનને નુકસાન કે જે ગંભીર સંધિવા ડીજનરેટિવ રોગને કારણે થઈ શકે છે, કોણીના સ્થાનાંતરણના સાંધા હિપ, ઘૂંટણ અથવા ખભાના સાંધા જેટલા લાંબા સમય સુધી ટકી શકતા નથી. બદલીઓ
જોકે, મારા અનુભવ મુજબ, મને મળવા આવતા મોટાભાગના દર્દીઓ સાંધા બદલવાની વિચારણા કરવા માગે છે કારણ કે કોણીના સાંધામાં હલનચલનની શ્રેણી ધીમે ધીમે ઘટાડી દેવામાં આવી છે જેથી તેઓ હવે તેમના મોં કે કોણીના સાંધા સુધી હાથ લઈ શકતા નથી. હવે એટલી પીડાદાયક છે કે ઉપયોગી કાર્ય અશક્ય છે. છેલ્લા દાયકા દરમિયાન, સુધારેલ તબીબી સારવારને કારણે ગંભીર રીતે પીડાદાયક અને નાશ પામેલા સાંધા ઓછા સામાન્ય બન્યા છે અને મારા અનુભવમાં, કોણી બદલવાની પ્રક્રિયા પહેલા કરતા ઓછી વખત કરવામાં આવી છે. કોણીની જોઈન્ટ રિપ્લેસમેન્ટ શસ્ત્રક્રિયા, જો સફળ થાય, તો તે પ્રથમ અઠવાડિયામાં દુખાવો ઘટાડવાની દ્રષ્ટિએ ખૂબ જ સારી છે, પરંતુ તે અગાઉ જે શક્ય હતું તેનાથી આગળ કોણીને વાળવાની ક્ષમતાને સુધારવામાં પણ સારી છે. કૃત્રિમ કોણીના સાંધા કોણીના કોઈ પણ સુધારેલા સીધા થવાની બાંયધરી આપતા નથી, જો કે, મોટાભાગના દર્દીઓ માટે તે ઘણી વખત ઓછી મહત્વની સમસ્યા હોય છે.
સૈદ્ધાંતિક રીતે, ત્રણ પ્રકારના કૃત્રિમ કોણીના સંયુક્ત રિપ્લેસમેન્ટ ઉપલબ્ધ છે, જે બે ઘટકો એકસાથે કેટલી સુરક્ષિત રીતે લૉક કરે છે તેના પર આધાર રાખે છે, જેને અવરોધિત, અર્ધ- અને બિન-અવરોધ કહેવાય છે. અસ્થિબંધન વધુ સારી રીતે કાર્ય કરે છે, સંયુક્ત રિપ્લેસમેન્ટથી ઓછી સ્થિરતાની જરૂર પડે છે, અને હાડકામાં દાખલ કરાયેલા ઇમ્પ્લાન્ટને વળી જવાને કારણે તે છૂટી જવાની શક્યતા ઓછી હોય છે. જો કે, જો રોગે અસ્થિબંધનનો નાશ કર્યો હોય અથવા અગાઉની શસ્ત્રક્રિયાઓ કરવામાં આવી હોય, તો તે ઇમ્પ્લાન્ટ પ્રકારનો ઉપયોગ કરવાની જરૂર પડી શકે છે જ્યાં સાંધાને અવ્યવસ્થિત થતા અટકાવવા માટે બે ઘટકો સુરક્ષિત રીતે એકસાથે બંધ હોય. સામાન્ય રીતે, પ્રથમ વખત કોણી બદલવા માટે, અર્ધ અથવા અનિયંત્રિત ઇમ્પ્લાન્ટનો ઉપયોગ કરવામાં આવે છે, (આકૃતિઓ 2 અને 3 જુઓ) . સામાન્ય રીતે, જો કોણીની આસપાસ મજબૂત અને કાર્યરત અસ્થિબંધન હોય, તો સાંધાની ફેરબદલી આખરે તે છૂટી જાય તે પહેલાં લાંબા સમય સુધી કામ કરશે. એલ્બો રિપ્લેસમેન્ટ પછીના પરિણામ મોટા પ્રમાણમાં બદલાય છે અને કેટલાક કિસ્સાઓમાં કેટલાક કિસ્સાઓમાં એવું નોંધવામાં આવ્યું છે કે અમુક ઇમ્પ્લાન્ટ્સ થોડા વર્ષોમાં 50% સુધી ઢીલું પડી જાય છે અને અન્ય કિસ્સાઓમાં અન્ય પ્રત્યારોપણ સાથે 15 વર્ષથી વધુ સમય સુધી ઑસ્ટિયોઆર્થરાઇટિસ અથવા ઘણા દર્દીઓ માટે સફળ થાય છે. રુમેટોઇડ સંધિવા.
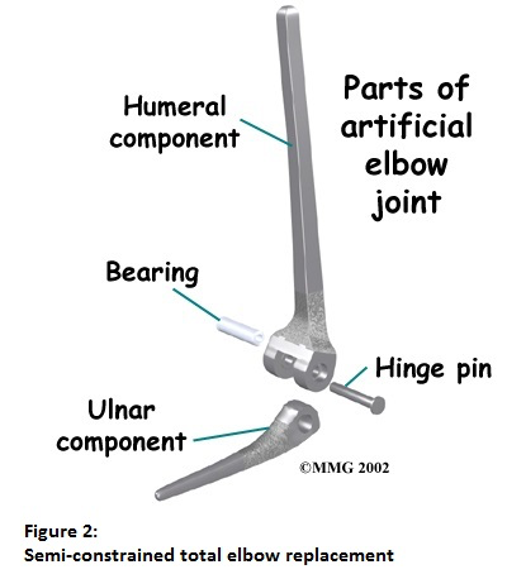 |  |
આ સર્જરી
જો દર્દી અને સર્જન સહમત થાય છે કે સહજ જોખમો હોવા છતાં કોણીની સંપૂર્ણ સંયુક્ત બદલી દર્દી માટે ફાયદાકારક રહેશે, તો મોટાભાગે આ પ્રક્રિયાઓ સામાન્ય એનેસ્થેટિક હેઠળ ઇનપેશન્ટ પ્રક્રિયા તરીકે હાથ ધરવામાં આવે છે. પ્રક્રિયામાં લગભગ બે કલાક લાગે છે, જે દરમિયાન હાથને રક્ત પુરવઠો બંધ થઈ જાય છે. સૌથી નોંધપાત્ર જોખમ અલ્નર નર્વ (જે હાથના કેટલાક રજ્જૂ અને સ્નાયુઓને નિયંત્રિત કરે છે) અને કોણીની આસપાસના હાડકાંમાં ફ્રેક્ચર છે. આ બંને જોખમો 1% કરતા ઓછા છે. શસ્ત્રક્રિયા પછી, લગભગ 1% કેસોમાં ચેપ થવાનું જોખમ રહેલું છે, જેને એન્ટિબાયોટિક સારવારની જરૂર પડી શકે છે અને ભાગ્યે જ કિસ્સાઓમાં પ્રત્યારોપણ કરાયેલ સંયુક્ત રિપ્લેસમેન્ટને દૂર કરવામાં આવે છે.
સામાન્ય સંજોગોમાં, દર્દીને શસ્ત્રક્રિયા પછી બીજા દિવસે કોણીના સાંધાને ખસેડવાની મંજૂરી આપવામાં આવશે અને તે પછી એક અઠવાડિયા કરતાં ઓછા સમય માટે હોસ્પિટલમાં રહેશે, જેની લંબાઈ શસ્ત્રક્રિયા પછી કેટલો દુખાવો થાય છે અને કેવી રીતે પ્રગતિ થાય છે તેના પર નિર્ભર રહેશે. પુનર્વસન સાથે છે. સામાન્ય રીતે પ્રથમ અઠવાડિયામાં, દર્દી ઓપરેશન હાથથી તેમના મોં સુધી પહોંચવા સક્ષમ હોવા જોઈએ. અસ્થિબંધન અને કંડરાની શસ્ત્રક્રિયાને કારણે, તેમને પ્રથમ છ અઠવાડિયા સુધી એક્સ્ટેંશન (કોણીને સીધું કરવા) માટે બળની માત્રામાં પ્રતિબંધ છે, પરંતુ તે પછી સામાન્ય રીતે સામાન્ય પ્રવૃત્તિ ફરી શરૂ કરી શકાય છે. જે દર્દીઓ ચલાવવામાં આવતા હાથમાં વૉકિંગ સ્ટીક અથવા ક્રૉચનો ઉપયોગ કરે છે, તેમના માટે આ સંભવિત ભાવિ સમસ્યાઓ ઊભી કરે છે, કારણ કે જો કોણીના સાંધાને ક્રૉચ પર શરીરનું સંપૂર્ણ વજન ઉપાડવા માટે બનાવવામાં આવે તો કોણીના સાંધા વધુ ઝડપથી છૂટા પડતા જોવા મળે છે. શસ્ત્રક્રિયા પહેલાં આ જોખમને ધ્યાનમાં લેવું જોઈએ, અને જો કોઈ જરૂરી હોય તો નીચલા અંગોની શસ્ત્રક્રિયા, હિપ અને/અથવા ઘૂંટણની શસ્ત્રક્રિયા હોય, તેથી કોણીની શસ્ત્રક્રિયા કરવામાં આવે તે પહેલાં હાથ ધરવામાં આવે તે શ્રેષ્ઠ છે.
નિષ્કર્ષ
મારા અનુભવમાં, જે દર્દીઓને નોંધપાત્ર પીડા અને કાર્યાત્મક વિકલાંગતા હોય, ખાસ કરીને જો બંને કોણીને અસર થતી હોય, તો કોણીમાં મેટલ અને પ્લાસ્ટિક રિપ્લેસમેન્ટ સંયુક્ત દર્દીના જીવનની નોંધપાત્ર ગુણવત્તા ઉમેરી શકે છે. જો કે, આ પ્રકારની શસ્ત્રક્રિયા માટે દરેક સંભવિત દર્દીએ એ વાતની પ્રશંસા કરવી જોઈએ કે હિપ, ઘૂંટણ અથવા ખભાની શસ્ત્રક્રિયામાં જોવામાં આવે છે તેના કરતા કોણીમાં ઈમ્પ્લાન્ટ ઢીલું થવાનું જોખમ વધારે છે, ખાસ કરીને જો દર્દી વૉકિંગ સ્ટીક અથવા ક્રચનો ઉપયોગ કરતો હોય. અસરગ્રસ્ત હાથ. આથી હિપ રિપ્લેસમેન્ટ સર્જરી માટે અપનાવવામાં આવેલા અભિગમ કરતાં થોડો વધુ સાવધ અભિગમ સલાહભર્યું છે. જો કે, એકંદરે, કોણીના સાંધા બદલવાની શસ્ત્રક્રિયા એ કાળજીપૂર્વક પસંદ કરાયેલા દર્દીના જૂથમાં એક ઉત્તમ ઑપરેશન હોઈ શકે છે, અને જો પ્રથમ સંયુક્ત રિપ્લેસમેન્ટ ઢીલું થઈ જાય અને તેને સુધારવું પડે તો પણ મોટાભાગની જટિલતાઓને સફળતાપૂર્વક સારવાર કરી શકાય છે, કારણ કે નીચેનો કેસ અભ્યાસ સાક્ષી આપે છે. તેના ઓછા વારંવાર ઉપયોગને કારણે, આ ઓપરેશન કદાચ શ્રેષ્ઠ સર્જનો દ્વારા કરવામાં આવે છે જેઓ ઉપલા અંગોની શસ્ત્રક્રિયામાં નિષ્ણાત હોય છે.
કેસ સ્ટડી
નીચે તેમના પોતાના શબ્દોમાં મારા અગાઉના દર્દીઓમાંથી એકનું એકાઉન્ટ છે. તેણીએ કૃપા કરીને અમને છેલ્લા ઓપરેશનના 9 વર્ષ પછી ફોલો-અપ એક્સ-રેનું પુનઃઉત્પાદન કરવાની મંજૂરી આપી છે.
જીન લખે છે:
“મેં મારી જમણી કોણી બદલી (1992 માં) કારણ કે તે ખસેડવામાં ખૂબ પીડાદાયક હતી. હું થોડા દિવસો માટે હોસ્પિટલમાં હતો, ત્યારબાદ કેટલાક અઠવાડિયાની સઘન ફિઝિયોથેરાપી કસરતો થઈ. ઓપરેશનના થોડા દિવસો પછી અને થોડા મહિનાઓમાં હું મારા હાથનો ઉપયોગ સામાન્ય રીતે અને વધુ વિચાર કર્યા વિના, વિવિધ અંશે કરવા સક્ષમ હતો. તે સમયે ઉપયોગમાં લેવાતા રિપ્લેસમેન્ટના પ્રકારને કારણે અને સંભવતઃ 1995ના અંતમાં અકસ્માતમાં મદદ મળી હતી, જ્યારે મારી કોણીમાં એકદમ ધક્કો પહોંચ્યો હતો, સાંધો આખરે ઢીલો અને ખસી ગયો હતો, જેના કારણે દુખાવો થતો હતો. તેને 2000 ના પ્રારંભિક ભાગમાં ફરીથી બદલવામાં આવ્યું હતું અને તે સંપૂર્ણપણે સફળ રહ્યું છે. બંને કિસ્સાઓમાં, હાથનો ઉપયોગ કરવામાં મારી એકમાત્ર મર્યાદાઓ મારા હાથ, કાંડા અને ખભામાં રુમેટોઇડ સંધિવાને કારણે લાદવામાં આવી છે. મારી કોણીનો સાંધો દુખાવાથી મુક્ત છે, મજબૂત અને સ્થિર છે, માત્ર એક પાતળા ડાઘ સાથે જે ક્યારેય કોઈએ નોંધ્યું નથી. રિપ્લેસમેન્ટ મારા હાથને સંપૂર્ણપણે સીધી રેખામાં લૉક થવા દેશે નહીં, પરંતુ મને મારા હાથની તે સ્થિતિમાં રહેવાની ક્યારેય જરૂર પડી નથી. હું હજી પણ બ્રીફકેસ અથવા બેગ લઈ શકું છું અને મારા ખભા અને મારા માથા અને ગળાના પાછળના ભાગને સ્પર્શ કરવા માટે મારા હાથને વાળું છું. કોણી બદલવાની જરૂર હોય તેવા કોઈપણને મારી સલાહ છે:
- સામાન્ય ઓર્થોપેડિક સર્જનના વિરોધમાં નિષ્ણાતને પસંદ કરો
- કોણીને તેની સંપૂર્ણ શ્રેણીમાં ખસેડવા માટે ફિઝિયોથેરાપી કસરતો સાથે સતત રહો
- આઉટ પેશન્ટ્સની અંતિમ મુલાકાત વખતે સર્જનને પૂછો કે જો તમારે કંઈ ન કરવું જોઈએ
- તેનો ઉપયોગ કરવા માટે ડરશો નહીં
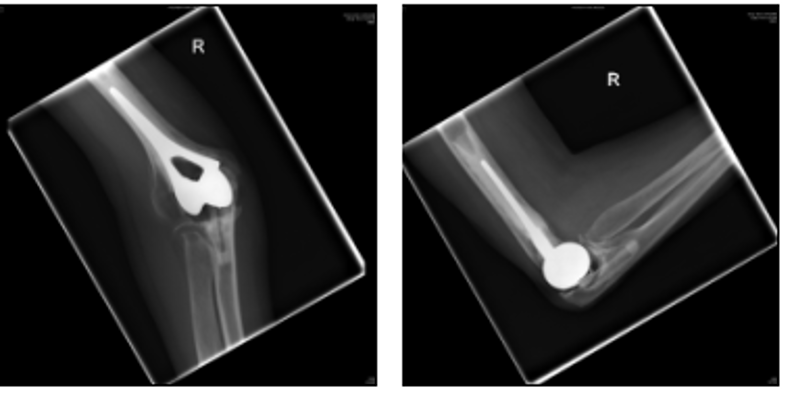
ઉપર: 2006 એક્સ-રે (ડાબે એ આગળનું દૃશ્ય છે અને જમણે એ કોણીની બાજુનું દૃશ્ય છે)
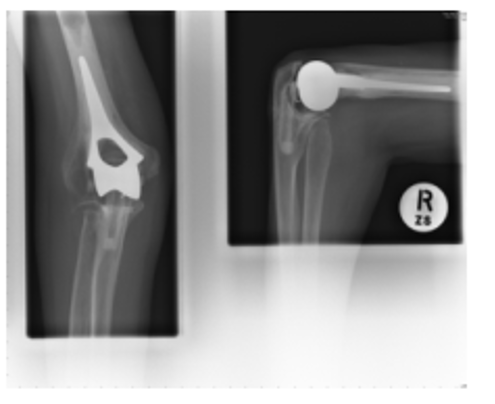
ઉપર: 2007 એક્સ-રે (ડાબે એ આગળનું દૃશ્ય છે અને જમણે કોણીની બાજુનું દૃશ્ય છે)
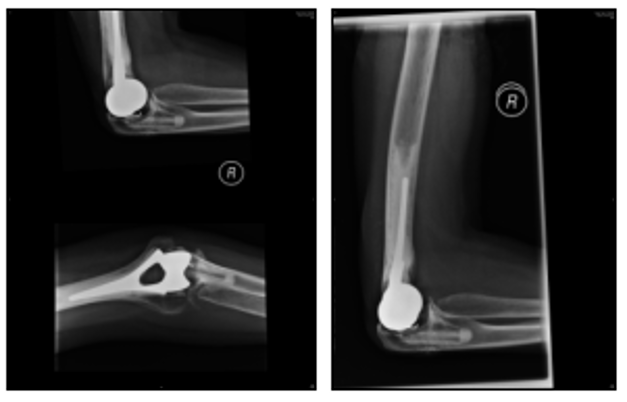
ઉપર: 2009 એક્સ-રે (ડાબે બાજુ અને આગળનું દૃશ્ય છે અને જમણે કોણીની બાજુનું દૃશ્ય છે)
આ એક્સ-રે મૂળ ઇમ્પ્લાન્ટને બદલ્યા પછી આગળની બાજુથી જમણી કોણીની સાંધા (એપી) અને બાજુ (લેટ) દર્શાવે છે. 2000 છૂટી ગયા પછી. ત્યારપછીના 9 વર્ષોમાં એક્સ-રેમાં બતાવ્યા પ્રમાણે, કોઈ ઢીલું પડ્યું નથી, પરંતુ દર્દીનું વાર્ષિક ફોલો-અપ ચાલુ રહેશે.
વિનંતી પર ઉપલબ્ધ સંદર્ભો
જો આ માહિતીએ તમને મદદ કરી હોય, તો કૃપા કરીને દાન આપીને અમને . આભાર.