આરએમાં ઓસ્ટીયોપોરોસિસ
ઓસ્ટીયોપોરોસિસ એક એવી સ્થિતિ છે જે હાડકાને નબળા બનાવે છે, જેના કારણે લોકો ફ્રેક્ચર થવાની સંભાવના વધારે છે. RA ધરાવતા લોકો ઓસ્ટીયોપોરોસિસ માટે વધુ સંવેદનશીલ હોય છે, ખાસ કરીને જો તેઓએ લાંબા સમય સુધી સ્ટેરોઇડ્સ લીધા હોય.
રુમેટોઇડ સંધિવામાં ઓસ્ટીયોપોરોસિસ
પરિચય
રુમેટોઇડ સંધિવા (RA) ધરાવતા પુખ્ત વયના લોકોમાં ઑસ્ટિયોપોરોસિસ એક સામાન્ય લક્ષણ છે અને તેનાથી ફ્રેક્ચર થવાનું જોખમ વધી શકે છે. ફ્રેક્ચર થયેલા દર્દીઓ ઘણીવાર નોંધપાત્ર સમયગાળા માટે સ્થિર રહે છે, અને આનાથી હાડકા પર વધુ પ્રતિકૂળ અસર થઈ શકે છે. સામાન્ય રીતે, ઘણા અભ્યાસોએ RA ધરાવતા દર્દીઓમાં ઑસ્ટિયોપોરોસિસમાં સમાન ઉંમર અને લિંગના વ્યક્તિઓની સરખામણીમાં બે ગણો વધારો દર્શાવ્યો છે જેમને RA નથી. ઘણા પરિબળો વધતા જોખમમાં ફાળો આપી શકે છે, જેમાં કસરત કરવામાં મુશ્કેલી અને કોર્ટીકોસ્ટેરોઇડ્સ (ઘણીવાર 'સ્ટીરોઈડ્સ' તરીકે ઓળખાય છે) ના લાંબા ગાળાના ઉપયોગનો સમાવેશ થાય છે. ઑસ્ટિયોપોરોસિસ, અલબત્ત, RA હોવા સિવાયના કારણોસર થઈ શકે છે, તેથી ઑસ્ટિયોપોરોસિસનું નિદાન થયેલા કોઈપણ દર્દીમાં, અન્ય સ્પષ્ટતાઓને બાકાત રાખવા માટે યોગ્ય (અને સામાન્ય) પરીક્ષણો કરવા જોઈએ. આ સમીક્ષા RA માં આ મહત્વપૂર્ણ ગૂંચવણને રોકવા માટે લઈ શકાય તેવા પગલાંઓ પર પ્રકાશ પાડે છે.
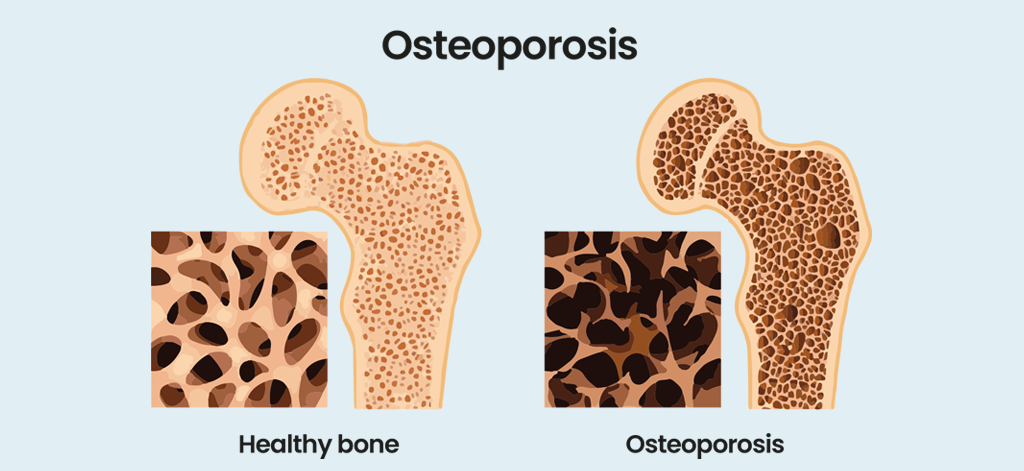
ઓસ્ટીયોપોરોસિસ શું છે?
ઓસ્ટીયોપોરોસિસ એટલે છિદ્રાળુ હાડકું, અને તે હાડપિંજરની એક એવી સ્થિતિ છે જેમાં હાડકાની માત્રા અને ગુણવત્તામાં ઘટાડો જોવા મળે છે. હાડકાનો સમૂહ લગભગ ત્રીસ વર્ષની ઉંમર સુધીમાં ટોચ પર પહોંચે છે અને ત્યારબાદ ધીમે ધીમે ઘટતો જાય છે. હાડકાં સતત તૂટી જવા અને રચનાની પ્રક્રિયામાંથી પસાર થાય છે જેથી દર વર્ષે પુખ્ત વયના લોકોમાં આશરે 10% હાડપિંજર ફરીથી બનાવવામાં આવે છે. ભંગાણ અને રચનાના દર વચ્ચે અસંતુલન હાડકાંનું નુકશાન તરફ દોરી જાય છે. આના પરિણામે હાડકાં નાજુક બને છે અને ફ્રેક્ચર થવાનું જોખમ વધે છે. ફ્રેક્ચર માટે સૌથી સામાન્ય સ્થળો હિપ, કરોડરજ્જુ અને કાંડા છે. ઓસ્ટીયોપોરોસિસ સામાન્ય છે; તે વિશ્વભરમાં 200 મિલિયનથી વધુ લોકોને અસર કરે છે એવો અંદાજ છે. 50 વર્ષથી વધુ ઉંમરના ત્રણમાંથી એક મહિલા અને પાંચમાંથી એક પુરુષ, આખરે ઓસ્ટીયોપોરોટિક ફ્રેક્ચરનો અનુભવ કરી શકે છે.
RA ધરાવતા લોકોમાં જોખમ કેમ વધારે છે?
RA માં, હાડકાં માળખાકીય સાંધાના નુકસાન (ધોવાણ) અને ઓસ્ટીયોપોરોસિસથી પ્રભાવિત થઈ શકે છે. RA સાથે સંકળાયેલા ઓસ્ટીયોપોરોસિસના કારણો અસંખ્ય છે અને તેમાં ક્રોનિક બળતરા, દવા અને જીવનશૈલી પરિબળોની અસરોનો સમાવેશ થાય છે.
RA માં ઓસ્ટીયોપોરોસિસ બે રીતે થઈ શકે છે: સામાન્યકૃત હાડકાનું નુકશાન અથવા પેરીઆર્ટિક્યુલર (સાંધા જગ્યાની આસપાસ) ઓસ્ટીયોપોરોસિસ. બાદમાં કદાચ બળતરા એજન્ટોના સ્થાનિક પ્રકાશનને કારણે છે. બળતરા હિપ અથવા કરોડરજ્જુની તુલનામાં હાથમાં વધુ ગંભીર હાડકાનું નુકશાન તરફ દોરી જાય છે અને જે દર્દીઓમાં બળતરા રોગની સારવાર વધુ આક્રમક રીતે કરવામાં આવે છે તેમાં ઘટાડો જોવા મળ્યો છે. આ લેખનો બાકીનો ભાગ સામાન્યકૃત ઓસ્ટીયોપોરોસિસ પર ધ્યાન કેન્દ્રિત કરે છે.
RA માં સામાન્યકૃત ઓસ્ટીયોપોરોસિસ અને ફ્રેક્ચરના જોખમ પરિબળોને બે જૂથોમાં વિભાજિત કરી શકાય છે: 1) રોગ સંબંધિત જોખમ પરિબળો અને 2) પરંપરાગત જોખમ પરિબળો. સૌથી વધુ વારંવાર નોંધાયેલા RA સંબંધિત જોખમ પરિબળો ખાસ કરીને બળતરા, રોગનો સમયગાળો, પણ સ્થિરતા, અપંગતા અને ઉચ્ચ ડોઝ કોર્ટીકોસ્ટેરોઇડનો ઉપયોગ છે). ઉપર વર્ણવેલ પરિબળો ઉપરાંત, ઘણા પરંપરાગત જોખમ પરિબળો છે જે RA માટે વિશિષ્ટ નથી. આમાં સ્ત્રી હોવું, વધતી ઉંમર, મેનોપોઝ પછીની સ્થિતિ, ઓસ્ટીયોપોરોસિસનો કૌટુંબિક ઇતિહાસ, ઓછું વજન, અપૂરતી શારીરિક પ્રવૃત્તિ, સિગારેટનું ધૂમ્રપાન, વધુ પડતું દારૂનું સેવન અને પડવાનું જોખમ શામેલ છે.
ઓસ્ટીયોપોરોસિસનું નિદાન કેવી રીતે થાય છે?
હાડકાની ઘનતા 'ડ્યુઅલ-એનર્જી એક્સ-રે એબ્સોર્પ્ટિઓમેટ્રી' (DEXA) નામના સ્કેન દ્વારા માપવામાં આવે છે. DEXA એ ઓસ્ટીયોપોરોસિસના નિદાનને સ્થાપિત કરવા અથવા પુષ્ટિ કરવા માટે વપરાતી પ્રમાણભૂત પદ્ધતિ છે. આ તકનીક રેડિયેશનના ઓછા ડોઝનો ઉપયોગ કરે છે, ઝડપી છે અને તેને કપડાં ઉતારવાની જરૂર નથી. તે એવા વ્યક્તિઓ માટે યોગ્ય છે જે ક્લોસ્ટ્રોફોબિયાથી પીડાય છે કારણ કે સ્કેન દરમિયાન દર્દીને બંધ કરવામાં આવતો નથી. સ્કેનમાંથી પરિણામોને FRAX નામના ઓનલાઈન વેબ-આધારિત ટૂલમાં સમાવી શકાય છે જેથી આગામી 10 વર્ષમાં વ્યક્તિના હાડકા તૂટવાના જોખમની ગણતરી કરી શકાય. જે દર્દીઓને લાગે છે કે તેઓ ઓસ્ટીયોપોરોસિસનું જોખમ ધરાવે છે તેઓ તેમના GP અથવા હોસ્પિટલ કન્સલ્ટન્ટ સાથે આ અંગે ચર્ચા કરી શકે છે જે વધુ સલાહ આપી શકે છે. કેટલાક કિસ્સાઓમાં, જો ઓસ્ટીયોપોરોટિક ફ્રેક્ચરનું જોખમ વધારે હોય તો દર્દીઓને DEXA સ્કેન કરાવવાની જરૂર વગર સારવાર શરૂ કરી શકાય છે. સામાન્ય રીતે, જ્યારે પ્રારંભિક સ્કેન ઘણીવાર મદદરૂપ થાય છે અને સામાન્ય રીતે કરવામાં આવે છે, ત્યારે હવે ફોલો-અપ સ્કેનનો ઉપયોગ ઓછો થાય છે. જે કિસ્સાઓમાં તે સૂચવવામાં આવે છે, તે સામાન્ય રીતે દર 3-5 વર્ષે થશે. તમારા હોસ્પિટલ કન્સલ્ટન્ટ આની જરૂરિયાત અંગે સલાહ આપી શકે છે.
સારવારના વિકલ્પો શું છે?
ઓસ્ટીયોપોરોસિસના સંચાલનનો એક મહત્વપૂર્ણ ભાગ શિક્ષણ છે, કારણ કે જીવનશૈલીમાં ફેરફાર ઓસ્ટીયોપોરોસિસ થવાની શક્યતા ઘટાડી શકે છે. સ્વસ્થ આહાર (કેલ્શિયમ અને વિટામિન ડીથી ભરપૂર), વજન ઉપાડવાની કસરત અને સૂર્યપ્રકાશ (વિટામિન ડીનો મુખ્ય સ્ત્રોત) ના યોગ્ય સંપર્કમાં રહેવું એ બધા હાડકાના જથ્થાને જાળવવામાં મદદ કરી શકે છે. ધૂમ્રપાન અને વધુ પડતા આલ્કોહોલનું સેવન હાનિકારક અસર કરે છે અને તેથી, ટાળવું જોઈએ. જો આહારનું સેવન અને સૂર્યપ્રકાશનો સંપર્ક અપૂરતો હોય તો કેલ્શિયમ અને વિટામિન ડી પૂરક સૂચવવામાં આવી શકે છે. ફ્રેક્ચરનું
જોખમ ઘટાડવા માટે ઘણી દવાઓ પણ ઉપલબ્ધ છે - આ કાં તો હાડકાના ભંગાણને ઘટાડીને અથવા હાડકાના નિર્માણને ઉત્તેજીત કરીને કાર્ય કરે છે. સામાન્ય પ્રથમ-લાઇન ઉપચાર એ બિસ્ફોસ્ફોનેટ્સ નામની દવાઓનો એક જૂથ છે, જેમાં એજન્ટો એલેન્ડ્રોનેટ અને રાઇઝડ્રોનેટનો સમાવેશ થાય છે, અને હાડકાના ભંગાણને ઘટાડવા માટે કાર્ય કરે છે. આ દવાઓ મૌખિક રીતે અથવા નસમાં આપી શકાય છે, તેથી જો ગોળીઓ યોગ્ય ન હોય (ઉદાહરણ તરીકે જો તમે ગેસ્ટ્રિક સમસ્યાઓથી પીડાતા હોવ તો) ઇન્ફ્યુઝન (જેમ કે ઝોલેડ્રોનેટ) વધુ યોગ્ય હોઈ શકે છે. દવાઓનો બીજો જૂથ જેનો ઉપયોગ હાડકાના ભંગાણ માટે જવાબદાર કોષોને નિયંત્રિત કરવા માટે મહત્વપૂર્ણ સેલ્યુલર માર્ગોને લક્ષ્ય બનાવવા માટે થઈ શકે છે. આ પ્રાદેશિક અને સામાન્યકૃત ઓસ્ટીયોપોરોસિસ બંનેના વિકાસ માટે અને ધોવાણના વિકાસને રોકવા માટે મહત્વપૂર્ણ હોઈ શકે છે. આવી જ એક દવા, ડેનોસુમાબ (જેને સબક્યુટેનીયસ ઇન્જેક્શન તરીકે આપવામાં આવે છે), ઓછી હાડકાની ખનિજ ઘનતા ધરાવતી પોસ્ટમેનોપોઝલ સ્ત્રીઓમાં હાડકાના ટર્નઓવરને ઘટાડવા અને હાડકાના ખનિજ ઘનતામાં વધારો કરવા, પોસ્ટમેનોપોઝલ ઓસ્ટીયોપોરોસિસ ધરાવતી સ્ત્રીઓમાં ફ્રેક્ચરનું જોખમ ઘટાડવા અને ચાલુ મેથોટ્રેક્સેટ સારવારમાં ઉમેરવામાં આવે ત્યારે રુમેટોઇડ આર્થરાઇટિસવાળા દર્દીઓમાં માળખાકીય નુકસાન ઘટાડવા માટે દર્શાવવામાં આવ્યું છે. જો કે, તે બધા દર્દીઓ માટે યોગ્ય ન પણ હોય. કેટલાક દર્દીઓ માટે જેમને સૌથી વધુ ફ્રેક્ચરનું જોખમ હોય છે અને જેમની પાસે અન્ય ઉપચાર નિષ્ફળ ગયા હોય, ટેરીપેરાટાઇડ (મર્યાદિત સમયગાળા માટે દૈનિક ઇન્જેક્શન દ્વારા આપવામાં આવે છે) નો ઉપયોગ કરી શકાય છે. તે પેરાથાઇરોઇડ હોર્મોન સારવાર છે અને હાડકાના નિર્માણ કોષોની પ્રવૃત્તિમાં વધારો કરીને કાર્ય કરે છે. સ્ક્લેરોસ્ટિન સામે મોનોક્લોનલ એન્ટિબોડી જેવી નવી ઉપચાર પદ્ધતિઓ વિકસાવવામાં આવી રહી છે અને ભવિષ્યમાં ઉપયોગ માટે આશાસ્પદ છે.
બધા કિસ્સાઓમાં, એવી ભલામણ કરવામાં આવે છે કે ક્લિનિશિયન ત્રણ વર્ષ સુધી ઇન્ટ્રાવેનસ બિસ્ફોસ્ફોનેટ/સબક્યુટેનીયસ ડેનોસુમેબ અને પાંચ વર્ષ સુધી મૌખિક બિસ્ફોસ્ફોનેટ લીધા પછી સારવારની જરૂરિયાતનું ફરીથી મૂલ્યાંકન કરે. ઉચ્ચ જોખમ ધરાવતા દર્દીઓ માટે, સારવાર ચાલુ રાખવી સામાન્ય રીતે જરૂરી છે, પરંતુ જ્યાં કોઈ નવા ફ્રેક્ચર થયા નથી, અને હાડકાની ઘનતામાં સુધારો થયો છે, ત્યાં સારવાર વિનાનો સમયગાળો ભલામણ કરી શકાય છે. મહત્વપૂર્ણ રીતે, ઇન્ટ્રાવેનસ બિસ્ફોસ્ફોનેટ ઇન્જેક્શન અથવા અન્ય સારવારનો વિચાર કર્યા વિના ડેનોસુમેબ બંધ ન કરવો જોઈએ, કારણ કે બંધ કરવું કરોડરજ્જુના ફ્રેક્ચર સાથે સંકળાયેલું છે. કહેવાની જરૂર નથી કે, અગાઉના વિભાગમાં ધ્યાનમાં લેવામાં આવેલા જીવનશૈલીના પગલાં પણ દવા ઉપચારની સાથે ધ્યાનમાં લેવા માટે ખૂબ જ મહત્વપૂર્ણ પરિબળો છે, અને સાંધાના સોજાનું સારું નિયંત્રણ મહત્વપૂર્ણ છે.
નિષ્કર્ષ
ઓસ્ટીયોપોરોટિક ફ્રેક્ચર સામાન્ય છે, અને RA ધરાવતા દર્દીઓમાં તેનું જોખમ વધી શકે છે. જોકે, અમારી પાસે શોધ અને ઉપચાર માટે ઉત્તમ પદ્ધતિઓ છે, જેમાં જીવનશૈલીના પગલાં આ સ્થિતિના નિવારણ અને સારવારનો એક મહત્વપૂર્ણ ભાગ છે.
ઉપયોગી લિંક્સ
અપડેટ: 18/06/2019