ફેફસાં પર RA ની અસરો
સારવારના પરિણામે પ્રભાવિત થઈ શકે છેRA માટે આપવામાં આવતી
રુમેટોઇડ સંધિવા ધરાવતા લોકોમાં ફેફસાં પર પ્રતિકૂળ અસર થતી ત્રણ પરિસ્થિતિઓ છે:
- રુમેટોઇડ રોગની ફેફસાં પર સીધી અસર
- રુમેટોઇડ માટે આપવામાં આવતી સારવારની ફેફસાના પેશીઓ પર પ્રતિકૂળ અસર
- છાતીમાં ચેપ, રુમેટોઇડ રોગ અથવા તેની સારવાર માટે આપવામાં આવતી રોગપ્રતિકારક શક્તિને દબાવતી ઉપચારોના પરિણામે, ફેફસાના કાર્યમાં વધુ બગાડનું કારણ બને છે
આ લેખનો ઉદ્દેશ્ય ફેફસાંને કઈ ત્રણ રીતે અસર થઈ શકે છે તેની ઝાંખી આપવાનો છે.
૧. રુમેટોઇડ રોગની સીધી અસર ફેફસાના પેશીઓ અને પ્લુરા પર થાય છે
RA ધરાવતા લોકો તેમના ફેફસાંમાં રોગ વિકસાવી શકે છે, કારણ કે તેમની રોગપ્રતિકારક શક્તિ તેમના સાંધા અને અન્ય પેશીઓ પર હુમલો કરે છે. વિવિધ પ્રકારના ફેફસાંના રોગ થઈ શકે છે, જેમાં ઇન્ટર્સ્ટિશલ ફેફસાંનો રોગ (ILD), બ્રોન્કાઇક્ટેસિસ અને બ્રોન્કિઓલાઇટિસ ઓબ્લિટેરન્સનો સમાવેશ થાય છે. આ દરેકમાં, ફેફસાના પેશીઓમાં બળતરા અને નુકસાન થઈ શકે છે, જે આપણે શ્વાસમાં લઈએ છીએ તે હવામાંથી લોહીના પ્રવાહમાં ઓક્સિજન શોષવાની ક્ષમતા ઘટાડે છે અને અસરગ્રસ્ત લોકોમાં શ્વાસ લેવામાં તકલીફ થાય છે. ઘણીવાર આ સતત ઉધરસ સાથે હોય છે, ખાસ કરીને શ્રમ સાથે. નિદાનની પુષ્ટિ કરવા માટે શ્વાસ પરીક્ષણો (જેને ફેફસાંનું કાર્ય અથવા પલ્મોનરી કાર્ય પરીક્ષણો પણ કહેવાય છે) અને ફેફસાંના CT સ્કેનનો ઉપયોગ કરવામાં આવે છે, અને ફેફસાના રોગના ચોક્કસ દાખલાઓનું વર્ણન કરવામાં આવે છે.
ઇન્ટર્સ્ટિશલ ફેફસાના રોગ (ILD)
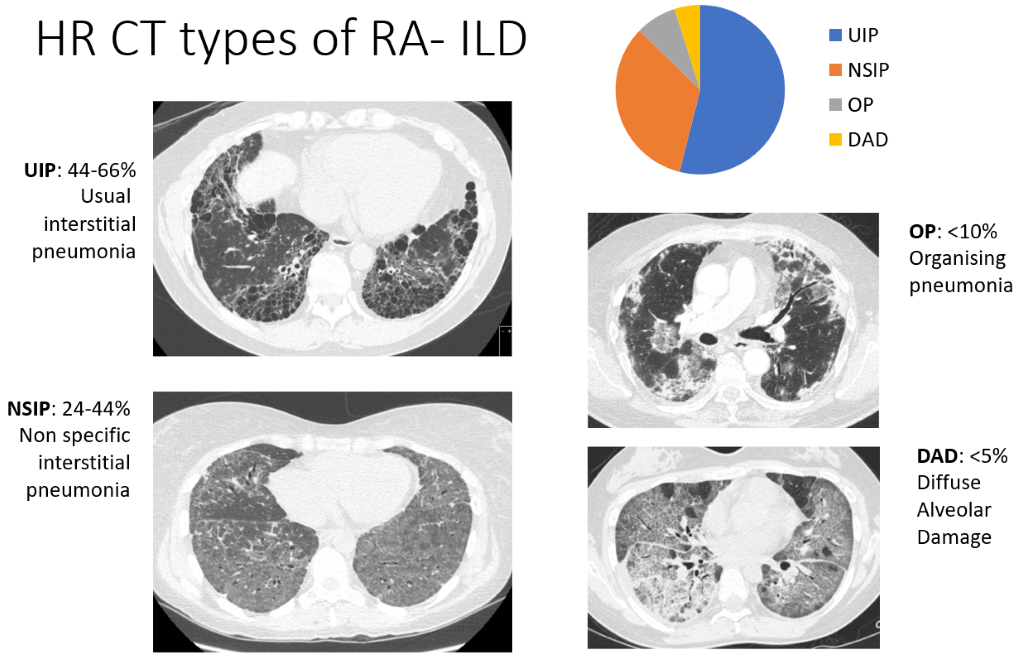
ઇન્ટર્સ્ટિશલ લંગ ડિસીઝ (ILD) માં રોગપ્રતિકારક કોષો ફેફસામાં એકઠા થાય છે, જેની સાથે પેશીઓ જાડા થાય છે અથવા ફાઇબ્રોસિસ થાય છે. આનો અર્થ એ થાય કે હવાના કોથળીઓ (એલ્વેઓલી) લોહીના પ્રવાહમાં આપણે શ્વાસમાં લઈએ છીએ તે ઓક્સિજનને શોષી લેવામાં ઓછી સક્ષમ હોય છે. જોકે CT સ્કેન RA દર્દીઓના ઊંચા પ્રમાણમાં ILD ના પુરાવા દર્શાવે છે (કેટલાક અભ્યાસોમાં અડધાથી વધુ), આ મોટાભાગના દર્દીઓમાં શ્વાસ લેવામાં તકલીફ અથવા ઉધરસનું કારણ બને તેટલા વ્યાપક નથી, RA દર્દીઓના 5% જેટલા ઓછા લોકોમાં લક્ષણો જોવા મળે છે. CT દેખાવ એટલા લાક્ષણિક છે કે રેડિયોલોજિસ્ટ ILD ના ચાર પેટર્નનું વર્ણન કરી શકે છે, જે નીચે મુજબ છે તે ક્રમમાં:
- ઇન્ટર્સ્ટિશલ ન્યુમોનિયા (UIP) - સૌથી સામાન્ય સ્વરૂપ
- બિન-વિશિષ્ટ ઇન્ટર્સ્ટિશલ ન્યુમોનિયા (NSIP)
- ઓર્ગેનાઇઝિંગ ન્યુમોનિયા (OP) અને ડિફ્યુઝ એલ્વીલોર ડેમેજ (DAD) - ઘણી ઓછી વારંવાર
RA દર્દીઓ જેમને ILD થવાની શક્યતા વધુ હોય છે તેમાં નીચેનાનો સમાવેશ થાય છે:
- જેમણે ધૂમ્રપાન કર્યું છે
- રુમેટોઇડ નોડ્યુલ્સ હોય
- પ્રમાણમાં મોટી ઉંમરે RA વિકસાવ્યા
- રુમેટોઇડ ફેક્ટર અને એન્ટી-સીસીપી એન્ટિબોડીઝ હોય છે
- પુરુષ છો
સામાન્ય રીતે, RA નિદાન પછી ઘણા વર્ષો પછી ILD વિકસે છે, પરંતુ RA દર્દીઓમાંથી એક ચતુર્થાંશ દર્દીઓમાં ILD ત્યારે થાય છે જ્યારે તેઓ પહેલી વાર RA વિકસે છે, અથવા તેમના સાંધાને અસર થાય તે પહેલાં પણ. ઐતિહાસિક રીતે ILD માટે કોઈ સારવાર નહોતી અને જીવન ટકાવી રાખવાની ક્ષમતા નબળી હતી, RA ધરાવતા લોકોમાં આ અકાળ મૃત્યુનું બીજું સૌથી સામાન્ય કારણ હતું (હૃદય હુમલા અને સ્ટ્રોક જેવી કાર્ડિયોવેસ્ક્યુલર સમસ્યાઓ પછી). જો કે, હવે વધુ મદદ ઉપલબ્ધ છે અને એવા પુરાવા છે કે માયકોફેનોલેટ મોફેટિલ, રિટુક્સિમાબ અને એબેટાસેપ્ટ સહિતની કેટલીક ઉપચાર પદ્ધતિઓ ILD ની પ્રગતિને ધીમી કરે છે અથવા અટકાવે છે.
બ્રોન્કાઇક્ટેસિસ
બ્રોન્કાઇક્ટેસિસ એક એવી સ્થિતિ છે જેમાં વાયુમાર્ગની શાખાઓ પહોળી થઈ જાય છે. આ વારંવાર થતા ચેપના પરિણામે અથવા ફાઇબ્રોસિસથી અલગ થઈ જવાને કારણે થઈ શકે છે, જેમ કે ILD માં થાય છે. પરિણામ એ છે કે લાળ અને સ્ત્રાવ વાયુમાર્ગમાં એકઠા થાય છે, ઉધરસ ખાવાને બદલે. સ્ત્રાવને જાળવી રાખવાની સમસ્યા છે કારણ કે આ હવાના પ્રવાહને ઘટાડે છે અને તેથી ઓક્સિજન શોષણ ઘટાડે છે, જેના કારણે અસરગ્રસ્ત વ્યક્તિને શ્રમ દરમિયાન શ્વાસ લેવામાં તકલીફ પડે છે. જાળવી રાખેલા સ્ત્રાવ બેક્ટેરિયાને વધવા માટે પણ પ્રોત્સાહન આપે છે, જેનાથી છાતીમાં ચેપ થવાની શક્યતા વધુ હોય છે, અને સૌથી વ્યાપક કિસ્સાઓમાં, આ વારંવાર થતી સમસ્યા બની જાય છે. ILD ની જેમ, દર્દીઓ દ્વારા નોંધાયેલા લક્ષણો કરતાં CT પર લક્ષણો વધુ જોવા મળે છે, જેમાં 30% સુધી બ્રોન્કાઇક્ટેસિસના વિસ્તારો હોય છે પરંતુ લક્ષણો ઘણા ઓછા હોય છે. બ્રોન્કાઇક્ટેસિસ અને RA સંબંધિત કેટલાક ચિકન અને ઇંડા સિદ્ધાંતો છે જેમાં એવું માનવામાં આવે છે કે બ્રોન્કાઇક્ટેસિસમાં બેક્ટેરિયા CCP એન્ટિબોડીઝનું કારણ છે જે પછી RA ની શરૂઆતને ઉત્તેજિત કરે છે, અને વૈકલ્પિક રીતે RA ની સારવાર માટે ઉપયોગમાં લેવાતા રોગપ્રતિકારક દમનથી વારંવાર છાતીમાં ચેપ થાય છે જે આખરે બ્રોન્કાઇક્ટેસિસમાં પરિણમે છે.
બ્રોન્કિઓલાઇટિસ ઓબ્લિટેરન્સ
બ્રોન્કિઓલાઇટિસ ઓબ્લિટેરન્સ એ બીજી બળતરા સ્થિતિ છે, જેમાં નાનામાં નાના વાયુમાર્ગો (બ્રોન્કિઓલ્સ) અવરોધિત અથવા અવરોધિત થઈ જાય છે. આનો અર્થ એ થાય કે હવાના કોથળીઓમાં હવાનો પ્રવાહ ઓછો થાય છે અને તેથી ઓક્સિજનનું શોષણ ઓછું થાય છે. અસરગ્રસ્ત વ્યક્તિને શ્વાસ લેવામાં તકલીફ થાય છે અને તેને ખાંસી અને શ્વાસ લેવામાં તકલીફ થઈ શકે છે. આ સ્થિતિ સામાન્ય રીતે માઇક્રોવેવ પોપકોર્ન અને ઇ-સિગારેટમાં સ્વાદ તરીકે ઉપયોગમાં લેવાતા ડાયસેટીલ જેવા રસાયણો શ્વાસમાં લેવાના પરિણામે જોવા મળે છે, પરંતુ RA ધરાવતા લોકોમાં ભાગ્યે જ જોવા મળે છે. ILD થી વિપરીત, લક્ષણો ટૂંકા ગાળામાં શરૂ થઈ શકે છે, ઝડપથી વધુ ખરાબ થઈ શકે છે, અને ઉલટાવી શકાય તેવી સારવારની ગેરહાજરીમાં, સૌથી ગંભીર કિસ્સાઓમાં ફેફસાના પ્રત્યારોપણની જરૂર પડી શકે છે.
પ્લ્યુરા એ ફેફસાંની આસપાસ બે સ્તરીય આવરણ છે. RA ધરાવતા કેટલાક લોકોમાં, પ્લ્યુરલ સ્તરો બળતરાથી પ્રભાવિત થઈ શકે છે, જેના કારણે પ્લ્યુરલ પેશીઓ જાડા થાય છે અને પ્લ્યુરલ જગ્યામાં પ્રવાહી એકઠું થાય છે. પુરુષો અને રુમેટોઇડ નોડ્યુલ્સ ધરાવતા લોકોમાં આ થવાની શક્યતા વધુ હોય છે. પ્લ્યુરલ જાડું થવું અને પ્રવાહી એક અથવા બંને ફેફસાંની આસપાસ થઈ શકે છે, અને જ્યારે CT સ્કેન કરાવતા RA દર્દીઓમાંથી અડધાથી વધુ દર્દીઓમાં આના સંકેતો જોવા મળે છે, ત્યારે મોટાભાગના દર્દીઓમાં, આ હદ હળવી હોય છે અને 10% કરતા ઓછા દર્દીઓમાં પ્લ્યુરલ રોગથી દુખાવો અથવા શ્વાસ લેવામાં તકલીફ થાય છે. નિદાનની પુષ્ટિ કરવા માટે ઘણીવાર તપાસ કરવી પડે છે, જેમાં પ્રવાહીના નમૂના લેવાની જરૂર પડે છે અને રુમેટોઇડ પ્લ્યુરલ પ્રવાહીને ચેપ (બેક્ટેરિયા અથવા ક્ષય રોગ) અથવા કેન્સરથી અલગ પાડવા માટે પ્લ્યુરલ બાયોપ્સી લેવામાં આવે છે. RP માટે માનક સારવાર સામાન્ય રીતે પ્લ્યુરલ રોગ માટે અસરકારક હોય છે, અને પ્રવાહી એકઠું થતું અટકાવવા માટે ખૂબ જ ભાગ્યે જ શસ્ત્રક્રિયા જરૂરી હોય છે.
નોડ્યુલ્સ એ RA નું લક્ષણ છે અને ફેફસાંની અંદર અથવા પ્લ્યુરા પર થઈ શકે છે. તે રોગપ્રતિકારક કોષોનો સંગ્રહ છે, જે ઘણીવાર કોણીના પાછળના ભાગમાં જોવા મળે છે, અને જ્યારે રોગપ્રતિકારક શક્તિ વધુ પડતી સક્રિય હોવાનો સંકેત આપે છે (RA રોગ પ્રક્રિયાનો ભાગ), નોડ્યુલ્સ પોતે ભાગ્યે જ લક્ષણોનું કારણ બને છે અને સામાન્ય રીતે કોઈ નુકસાન કરતા નથી. જ્યારે ફેફસાંમાં હાજર હોય, ત્યારે તે એકલા અથવા બહુવિધ હોઈ શકે છે અને છાતીના એક્સ-રે પર દેખાય ત્યારે થોડા મિલીમીટરથી લઈને કેટલાક સેન્ટિમીટર સુધીના કદમાં હોય છે. જોકે CT અને PET સ્કેન પર તેમની કેટલીક લાક્ષણિકતા હોય છે, કેટલીકવાર નિદાનની પુષ્ટિ કરવા માટે બાયોપ્સી (નાના પેશીના નમૂના) લેવી પડે છે, કારણ કે તે કેન્સર જેવા જ દેખાઈ શકે છે. મેથોટ્રેક્સેટ સારવાર રુમેટોઇડ નોડ્યુલ્સને મોટા અને વધુ અસંખ્ય બનાવી શકે છે, જ્યારે રિટુક્સિમાબ અને JAK અવરોધકો સહિત અન્ય ઉપચારો તેમને સંકોચવામાં અસરકારક છે.
2. ફેફસાના પેશીઓ અથવા પ્લુરા પર RA સારવારની અસરો
સૈદ્ધાંતિક રીતે, કોઈપણ દવા જે રોગપ્રતિકારક શક્તિ દ્વારા સંચાલિત બળતરા પ્રક્રિયાઓને અસરકારક રીતે દબાવી દે છે જે RA નું કારણ બને છે તે રોગના તમામ અભિવ્યક્તિઓ માટે, બધા અવયવોમાં અસરકારક હોવી જોઈએ. આ સામાન્ય રીતે સાચું છે, ઘણા કિસ્સાઓમાં જ્યાં CT સ્કેન પર ફેફસાં અથવા પ્લ્યુરલ રોગના પ્રારંભિક સંકેતો ક્યારેય એટલી હદે આગળ વધતા નથી કે અસરગ્રસ્ત વ્યક્તિ શ્વાસ લેતી નથી અથવા ઉધરસનો અનુભવ કરે છે, કારણ કે તે જે દવાઓ લઈ રહી છે તેની અસરકારકતા. તેમ છતાં, જ્યારે RA ફેફસાંનો રોગ વધુ ખરાબ થતો જોવા મળે છે, ત્યારે તે નક્કી કરવું મુશ્કેલ બની શકે છે કે આ કારણ છે કે હાલની ઉપચાર બળતરા RA પ્રક્રિયાને દબાવવામાં સંપૂર્ણપણે અસરકારક નથી અથવા વૈકલ્પિક રીતે કારણ કે ઉપચાર પોતે ફેફસાં પર સીધી ઝેરી અસર કરી રહ્યો છે અથવા છાતીના ચેપના પરિણામે પરોક્ષ અસર કરી રહ્યો છે.
મેથોટ્રેક્સેટ (MTX) એ RA ની સારવાર માટે વપરાતી સૌથી મહત્વપૂર્ણ રોગ સુધારક એન્ટિ-ર્યુમેટિક દવાઓ (DMARDs) માંની એક છે. તે ખૂબ જ ભાગ્યે જ ફેફસાની એલર્જીક પ્રતિક્રિયા સાથે સંકળાયેલું છે, જેને અતિસંવેદનશીલતા ન્યુમોનાઇટિસ કહેવાય છે (1% કરતા ઓછા લોકોમાં). આ ઘણીવાર સારવારના પહેલા વર્ષમાં શરૂઆતમાં થાય છે, પરંતુ સારવાર શરૂ કર્યા પછી 3 વર્ષ સુધી વિલંબિત થઈ શકે છે. દર્દીઓ થોડા દિવસોમાં બીમાર થઈ જાય છે, શ્વાસ લેવામાં તકલીફ, તાવ અને અસ્વસ્થતા સાથે. મોટાભાગના કેસોમાં સ્વસ્થ થવા માટે MTX બંધ કરવું અને થોડા સમય માટે ઉચ્ચ ડોઝ સ્ટીરોઈડ આપવું પૂરતું છે. જો કે, કારણ કે અતિસંવેદનશીલતા ન્યુમોનાઇટિસ ગંભીર અને જીવલેણ પણ હોઈ શકે છે, પહેલાથી અસ્તિત્વમાં રહેલા ફેફસાના રોગ (જેમ કે COPD) ધરાવતા લોકોને MTX શરૂ કરવામાં આવતું નથી જો એવું લાગે કે જો MTX ન્યુમોનાઇટિસ થાય તો તેઓ બચી શકશે નહીં. આ પ્રતિક્રિયા અને રુમેટોઇડ નોડ્યુલ્સ વધવાની શક્યતા સિવાય, એવા કોઈ પુરાવા નથી કે MTX RA સાથે સંકળાયેલ ફેફસાની અન્ય કોઈપણ ગૂંચવણો, જેમ કે ILD, થવાની શક્યતા વધારે છે, અને તેનાથી વિપરીત, અંતર્ગત RA રોગ પ્રક્રિયાની અસરકારક રીતે સારવાર કરીને રક્ષણાત્મક હોઈ શકે છે.
સલ્ફાસાલાઝીન લ્યુપસ જેવા સિન્ડ્રોમ સાથે સંકળાયેલું છે જ્યાં પ્લ્યુરલ રોગ જોવા મળે છે, અને અતિસંવેદનશીલતા 'ઇઓસિનોફિલિક' ન્યુમોનિયા પણ જોવા મળે છે. આ સામાન્ય ઘટનાઓ નથી અને સારવાર બંધ કર્યા પછી સામાન્ય રીતે ઉલટાવી શકાય છે.
લેફ્લુનોમાઇડને ILD ના વિકાસ સાથે ખૂબ જ ભાગ્યે જ જોડવામાં આવ્યું છે, ખાસ કરીને એશિયન લોકોમાં.
ના પ્રારંભિક અહેવાલોમાં TNF અવરોધકો પ્રગતિશીલ ILD અને મૃત્યુ સાથે જોડાણ સૂચવવામાં આવ્યું હતું. જોકે, આ જોડાણ દવાઓના કારણે થયું હતું કે કેમ તે નક્કી કરવું મુશ્કેલ રહ્યું છે, કારણ કે શરૂઆતમાં TNFi એવા લોકોને આપવામાં આવતું હતું જેમને છાતીમાં ચેપનું જોખમ વધારે હતું અને બચવાની શક્યતા ઓછી હતી. આ વર્ગના જૈવિક એજન્ટ અન્ય રોગપ્રતિકારક શક્તિ ધરાવતા રોગો ધરાવતા લોકોમાં ILD પેદા કરતા હોવાનું જાણવા મળ્યું નથી, જે પોતે ફેફસાના રોગ (દા.ત. સોરાયસિસ, કોલાઇટિસ) સાથે સંકળાયેલા નથી, પરંતુ ગંભીર ફેફસાના રોગ અને છાતીના ચેપનું જોખમ વધારે હોય તેવા દર્દીને બાયોલોજિક ઉપચાર શરૂ કરતી વખતે સાવધાની રાખવી હજુ પણ મહત્વપૂર્ણ છે.
હાલમાં, રિટુક્સિમાબ, એબેટાસેપ્ટ અને માયકોફેનોલેટ મોફેટીલને વધુ પસંદ કરવામાં આવે છે, કારણ કે છાતીમાં ચેપનું જોખમ થોડું ઓછું છે.
૪. છાતીમાં ચેપ
RA અને ફેફસાના રોગ ધરાવતા લોકોને છાતીના ચેપ (બ્રોન્કાઇટિસ અને ન્યુમોનિયા) નું જોખમ વધવાના ઘણા કારણો છે. પ્રથમ, કારણ કે ફેફસાંને નુકસાન થાય છે, ચેપ સામે કુદરતી સંરક્ષણ ઓછું થાય છે. જે લોકો ધૂમ્રપાન કરે છે અથવા ધુમાડા અથવા અન્ય ફેફસાના ઝેરના સંપર્કમાં આવે છે તેમનામાં આ વધુ ખરાબ થાય છે, અને ધૂમ્રપાન બંધ કરવા માટે દરેક પ્રયાસ કરવો જોઈએ. આ હકીકતથી ઉપર છે કે ધૂમ્રપાન DMARDs અને TNFi ની અસરકારકતા ઘટાડે છે. બીજું, RA (બધા DMARDs અને બાયોલોજિક્સ) ની સારવાર રોગપ્રતિકારક શક્તિને દબાવીને કામ કરે છે. આમ કરવાથી, તેઓ ચેપ સામે શરીરના સંરક્ષણને ઘટાડે છે અને તેથી ચેપનું જોખમ વધારે છે. વધુમાં, એક અનિચ્છનીય ચક્ર વિકસી શકે છે જેમાં છાતીના ચેપમાંથી પુનઃપ્રાપ્તિને સક્ષમ કરવા માટે DMARD અને બાયોલોજિક ઉપચારોને વિક્ષેપિત કરવા પડે છે, જે બદલામાં RA અને તેના ફેફસાના રોગના ભડકામાં પરિણમે છે, જેના પરિણામે ફેફસાને વધુ નુકસાન થાય છે અને ચેપ પ્રત્યે વધુ સંવેદનશીલતા વધે છે.
ચેપના જોખમ અને અંતર્ગત રુમેટોઇડ પ્રક્રિયાની સારવાર વચ્ચે સંતુલન જાળવવું જરૂરી છે. મદદરૂપ પગલાંમાં ચેપના સ્ત્રોતો જેમ કે ભીડવાળી જગ્યાઓ સાથે સંપર્ક ટાળવો, રસીઓ (દર વર્ષે ઈન્ફલ્યુએન્ઝા, ન્યુમોકોકલ પોલિસેકરાઇડ રસી PPV એક વાર) સાથે અપડેટ રહેવું અને ફેફસાના સ્ત્રાવને સાફ કરવાના કુદરતી માર્ગોમાં મદદ કરવા માટે શ્વસન કસરતોનો સમાવેશ થાય છે. ધૂમ્રપાન બંધ કરવું ખૂબ જ મહત્વપૂર્ણ છે.
જ્યારે બધી DMARDs અને જૈવિક ઉપચારોમાં ચેપનું જોખમ વધારે છે, તે વધુને વધુ સ્પષ્ટ થઈ રહ્યું છે કે સ્ટેરોઇડ્સ (પ્રેડનિસોલોન) સૌથી વધુ જોખમ ધરાવે છે, અને રુમેટોઇડ ફેફસાના રોગ ધરાવતા લોકોમાં મૌખિક સ્ટેરોઇડ (પ્રેડનિસોલોન) સારવાર બંધ કરવા માટે દરેક પ્રયાસ કરવો જોઈએ.
અપડેટ: 29/10/2019