08/05/09: ક્લાઇવ મોન્ટેગ્યુ
મારા વિશે થોડું: હું એડલ્ટ સ્ટિલ ડિસીઝથી પીડિત છું, જે ક્રોનિક રુમેટોઇડ સંધિવાનું એક સ્વરૂપ છે જે છેલ્લા વર્ષોથી છે, જેના પરિણામે મારા સંખ્યાબંધ સાંધાઓ નિષ્ફળ ગયા છે. જ્યારે ઘૂંટણ, ખભા અને હિપ્સ, તે સમય દરમિયાન, વ્યવસ્થિત રીતે બદલવામાં આવ્યા હતા, મેં હંમેશા પગની ઘૂંટી બદલવાની પ્રક્રિયાને રોકવાનો પ્રયાસ કર્યો છે. મને ખરેખર શા માટે ખબર નથી, પરંતુ ચાલવા સક્ષમ ન હોવાના ડરને કારણે મોટે ભાગે વિચારો.
જો કે, જેમ જેમ મારા પગની ઘૂંટી વધુ પીડાદાયક બનવા લાગી, તે મારા માટે સ્પષ્ટ થઈ ગયું કે કંઈક કરવું પડશે, અને હું તેને હવે વધુ રોકી શકતો નથી. કેટલાક સમયથી મારા પગની ઘૂંટીમાં ખૂબ જ સોજો આવી ગયો છે, ચાલવું મુશ્કેલ થઈ ગયું છે, શિન ઉપર દુખાવો અને હલનચલન ગંભીર રીતે પ્રતિબંધિત છે. દરેક પગલા સાથે, સાંધાને ધ્રુજારી કે નિસાસો સંભળાતો હતો, એટલો બધો કે મારી પત્ની, જેણે સૌપ્રથમ વિચાર્યું કે તે ફ્લોરબોર્ડ છે, માત્ર ત્યારે જ સમજાયું કે જ્યારે હું ટાઇલ્ડ ફ્લોર પર ચાલતો હતો ત્યારે તેણીએ તે સાંભળ્યું ન હતું. ત્યાં થોડી એડીમા (પ્રવાહી રીટેન્શન) હતી જેણે મદદ કરી ન હતી જો કે સોજો સામાન્ય રીતે રાત્રે થોડો ઓછો થતો હતો.
રુમેટોલોજિસ્ટની મારી એક નિયમિત મુલાકાત દરમિયાન, તેમણે સૂચન કર્યું કે હું કોઈ ચોક્કસ સર્જનનો સંપર્ક કરું કે જેઓ પગની ઘૂંટી અને પગમાં નિષ્ણાત હોય. બધું સારું થઈ રહ્યું હોય તેવું લાગતું હતું. મને મારા જી.પી. તરફથી રેફરલનો પત્ર મળ્યો અને ભલામણ કરેલ ખાસ હોસ્પિટલનો સંપર્ક કર્યો. પછી પ્રથમ સમસ્યા આવી; સર્જન નિવૃત્ત થઈ ગયા હતા. આ કારણે, મેં પછી સર્જનને મળવાનું નક્કી કર્યું કે જેમણે મારા અગાઉના તમામ સંયુક્ત ઓપરેશનો કર્યા હતા, તેમની સલાહ માટે. એક્સ-રે અને સાંધાની તપાસ કર્યા પછી, તેમણે ચોક્કસ નિષ્ણાત સર્જનની ભલામણ કરી અને જરૂરી આગળનો રેફરલ કર્યો.
સર્જન દ્વારા વધુ તપાસ બાદ સમસ્યાનું વર્ણન કરવામાં આવ્યું હતું. તેણે મને કહ્યું કે સાંધાની નબળી સ્થિતિને કારણે સૌથી સારી બાબત એ છે કે પગની ઘૂંટી બદલવાની જગ્યાએ પગની ઘૂંટી ફ્યુઝન હશે. તેમણે જણાવ્યું હતું કે, તે પ્રમાણમાં સરળ ઓપરેશન છે, જોકે તેમણે ચેતવણી આપી હતી કે પુનઃપ્રાપ્તિનો સમય અગાઉના ઓપરેશન કરતાં ઘણો લાંબો હશે.
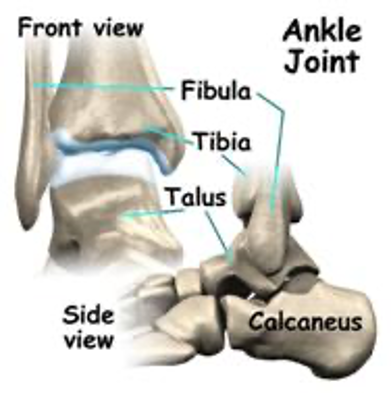
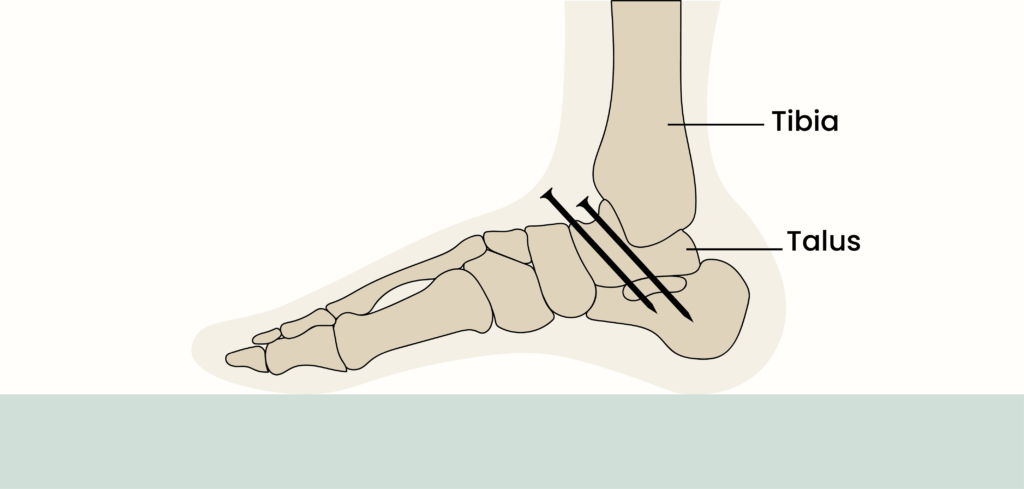
પગની ઘૂંટીનો સાંધો ત્રણ ભાગોનો બનેલો છે [1]:
ટિબિયાનો નીચેનો છેડો (શિનબોન)
2. ફાઈબ્યુલા (નીચલા પગનું નાનું હાડકું), અને
3. તાલુસ (હાડકું જે ટિબિયા અને ફાઇબ્યુલા દ્વારા રચાયેલી સોકેટમાં બંધબેસે છે).
તાલુસ કેલ્કેનિયસ (હીલનું હાડકું) ની ટોચ પર બેસે છે. જ્યાં હાડકાં સાંધાની અંદર એકસાથે આવે છે, તેઓ આર્ટિક્યુલર કોમલાસ્થિ તરીકે ઓળખાતી ચીકણી સામગ્રીથી ઢંકાયેલા હોય છે. આર્ટિક્યુલર કોમલાસ્થિ એ એવી સામગ્રી છે જે શરીરના સાંધામાં હાડકાંને એકબીજા સામે સરળતાથી ખસેડવા દે છે. મોટા ભાગના મોટા સાંધાઓમાં કોમલાસ્થિનું અસ્તર લગભગ એક ઇંચના એક ચતુર્થાંશ જાડા હોય છે, અને તે શરીરનું વજન વહન કરી શકે છે, જેમ કે પગની ઘૂંટી, હિપ અથવા ઘૂંટણના સાંધામાં. તે આઘાત શોષણ માટે પરવાનગી આપવા માટે પૂરતું નરમ છે પરંતુ જ્યાં સુધી તે ઘાયલ ન થાય ત્યાં સુધી જીવનભર ટકી શકે તેટલું અઘરું છે. મારા કિસ્સામાં, એક્સ-રેની તપાસ દર્શાવે છે કે કોમલાસ્થિ જતી રહી હતી, રોગ દ્વારા ખાઈ ગઈ હતી. ત્યાં કોઈ જગ્યા બાકી ન હતી, અને હાડકાં હાડકાં પર હાડકાંને વર્ચ્યુઅલ રીતે ખસેડતા હતા.
ઓપરેશન પહેલા, મને ફિઝિયોથેરાપિસ્ટ દ્વારા સલાહ આપવામાં આવી હતી કે જ્યારે હું ઘરે પાછો આવું ત્યારે શું જરૂર પડશે. સીડીવાળા મકાનમાં રહેતાં, મેં પહેલેથી જ એક પલંગ નીચે ખસેડ્યો હતો. પહેલી સમસ્યા એ હતી કે મારી પાસે બે પ્રોસ્થેટિક હિપ્સ હતા, છેલ્લી બે વર્ષ પહેલાં ફીટ કરવામાં આવી હતી. ફિઝિયોથેરાપિસ્ટે કહ્યું કે તે સમયે કોઈને થોડી તકલીફ થઈ હોવાથી નુકસાન થવાનો ડર હતો. મેં શૌચાલયની આસપાસ ફિટ કરવા માટે રેડ ક્રોસ પાસેથી એક ફ્રેમ ઉધાર લીધી હતી, અને અગાઉના ઑપરેશનમાંથી શૌચાલય રાઇઝર પહેલેથી જ હતું. ચાલવામાં મદદ કરવા માટે મેં સ્વ-સંચાલિત વ્હીલચેર અને પાલખનો ટુકડો (સામાન્ય રીતે 'ઝિમર ફ્રેમ' તરીકે ઓળખાય છે) પણ ઉધાર લીધો હતો.
બે અઠવાડિયા સુધી કોઈ વ્યક્તિ ઑપરેશન કરેલા પગ પર કોઈ વજન મૂકી શકતો નથી, અને મારી અન્ય સમસ્યાઓને કારણે, મને પાંચ દિવસ માટે હોસ્પિટલમાં રાખવાનું સૂચન કરવામાં આવ્યું હતું જ્યારે હું આ ફ્રેમનો ઉપયોગ કરીને આસપાસ કેવી રીતે હલનચલન કરવું તે શીખી ગયો હતો. અંતે, હું સામાન્ય વૉકિંગ ફ્રેમને હેન્ડલ કરી શક્યો ન હતો અને હૉસ્પિટલ મારા માટે જે માનું છું તેને 'ગટર' અથવા 'ટ્રફ' ફ્રેમ કહેવામાં આવે છે અને તેમાં ગાદીવાળાં સ્વરૂપો છે જે મને મારા હાથને બદલે મારા કોણીઓ પર આરામ કરવા દે છે.
મારી આગામી મુલાકાત એનેસ્થેટીસ્ટની હતી, જેઓ પીડા નિયંત્રણના નિષ્ણાત પણ હતા. સામાન્ય આરોગ્ય તપાસ પછી, તેણે સમજાવ્યું કે તે મારા અગાઉના ઓપરેશન કરતાં અલગ રીતે શું કરવાનો ઈરાદો ધરાવે છે. તેણે મને કહ્યું કે તે પગની આસપાસની ચેતાઓમાં સ્થાનિક એનેસ્થેટિક સાથે સામાન્ય એનેસ્થેટિકનો ઉપયોગ કરશે. આનાથી તેણે મને નીચે મૂકતી વખતે હળવા સામાન્ય એનેસ્થેટિકનો ઉપયોગ કરવાની મંજૂરી આપી. આ પદ્ધતિ અગાઉના ઓપરેશન્સ કરતા ઘણી સારી સાબિત થઈ, જ્યાં હું ઘણા કલાકો સુધી નિસ્તેજ રહીશ અને ઘણી વાર થોડી બીમાર રહીશ. આ વખતે હું વોર્ડમાં પાછા આવ્યા પછી તરત જ મારી પત્ની સાથે ફોન પર વાત કરી શક્યો અને પછી એક કપ ચા અને ટોસ્ટનો ટુકડો કોઈ ખરાબ અસર વિના લઈ શક્યો.
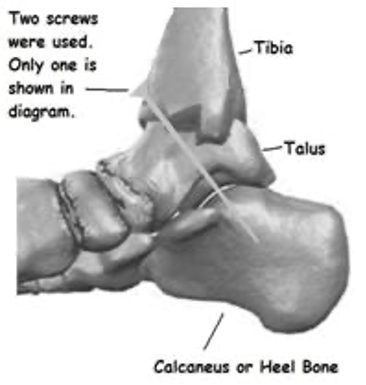
ઓપરેશન હાથ ધરવામાં આવ્યું હતું, અને મારી જાણ મુજબ, ત્યાં કોઈ જટિલતાઓ નહોતી. હાડકાનો થોડો ભાગ કાપીને સાંધાની સપાટી પરના કોમલાસ્થિના તમામ નિશાનો દૂર કર્યા પછી, સાંધાને મજબૂત રીતે એકસાથે પકડી રાખવા માટે બે સ્ક્રૂ મૂકવામાં આવ્યા હતા. ચિત્ર (ડાબે) કેવી રીતે (તે સમયે લીધેલા એક્સ-રેની નકલો મારી પાસે નથી) તે સમજાવવા માટે બનાવાયેલ છે. આ પછી, પગની ઘૂંટી હળવા, વજન વગરના પ્લાસ્ટર કાસ્ટમાં બંધ થઈ ગઈ હતી અને મેં પછીના દિવસો પલંગ પર સૂઈને વધુને વધુ કંટાળી ગયા. મને જણાયું કે ત્યાં થોડો દુખાવો હતો, અને શરૂઆતના થોડા દિવસોમાં પેરાસિટામોલ દ્વારા સરળતાથી નિયંત્રિત કરવામાં આવી હતી. સાંધા પર કોઈ ભાર મૂક્યા વિના ફરવું વધુ મુશ્કેલ હતું. મારી સૌથી મોટી સમસ્યા એક પગ પર ઉડવાની અસમર્થતા હતી. આનો મારો જવાબ શાબ્દિક રીતે ગાદીવાળી ફ્રેમ પર લટકતો હતો જ્યારે સારા પગ પર સરકતો હતો. મારા આગળના હાથ અને કોણીઓ શ્રેષ્ઠ ન હોવાથી, આની થોડી આદત પડી ગઈ, પરંતુ જ્યાં ઇચ્છા છે, ત્યાં એક માર્ગ છે.
પાંચ દિવસ પછી હું મારી પત્નીની સંભાળ માટે ઘરે ગયો, જેની મદદ વિના હું શું કરી શક્યો હોત તે મને ખબર નથી. મને લાગે છે કે તેણીએ વિચાર્યું કે તેણીને હેવીવેઇટ હોવા છતાં નવું બાળક છે. ઘરે, હું મોટાભાગનો સમય મારા પલંગ પર સૂઈ રહ્યો છું, કારણ કે મને ફરવા માટે મદદની જરૂર હતી અને મને વ્હીલચેરમાં હલનચલન કરવું મુશ્કેલ લાગ્યું, કારણ કે મારા હાથમાં શક્તિ ઓછી છે. જો હું વ્હીલચેરમાં બેઠો હોઉં, તો મારે ખરેખર આરામ પર મારા પગને આગળ વધારવાની જરૂર હતી. રેડ ક્રોસ મને સ્વ-સંચાલિત ખુરશી માટે લેગ એક્સ્સ્ટેન્ડર રાખવા દેતું નથી, જે હું હવે સમજી શકું છું, જેમ કે આધુનિક મકાનમાં, જ્યાં રૂમ નાના હોય છે અને દરવાજા માત્ર એટલા જ પહોળા હોય છે કે કાળજી સાથે તેમાંથી પસાર થઈ શકે, તે થઈ ગયું હોત. અશક્ય સામાન્ય ખુરશી સાથે ફરવું હજુ પણ મુશ્કેલ છે, પરંતુ અશક્ય નથી. જો કે, 18 દિવસ પછી પ્રારંભિક પ્લાસ્ટર દૂર કરી શકાય ત્યાં સુધી તે જરૂરી હતું.
અંતે, પ્રથમ સોફ્ટ પ્લાસ્ટર કાસ્ટ દૂર કરવાનો દિવસ આવ્યો. સર્જને તેને કાપી નાખ્યો અને ઘાની તપાસ કરી, જે સારી રીતે રૂઝાઈ રહ્યો હતો. તે પછી તેણે કહ્યું કે તેણે મને એર બુટ સાથે ફીટ કરવાનું વિચાર્યું હતું, પરંતુ મારી અન્ય મુશ્કેલીઓને કારણે તેણે તેની વિરુદ્ધ નિર્ણય લીધો હતો અને તે હળવા વજનના પ્લાસ્ટર કાસ્ટને ફિટ કરવા જઈ રહ્યો હતો, જે ઊભા રહેવા માટે યોગ્ય હતો, અને તે ચાર કે પાંચ પછી દૂર કરવામાં આવશે. અઠવાડિયા એવું લાગે છે કે દર ચોવીસ કલાકમાં ઓછામાં ઓછું એક વાર એર બૂટ દૂર કરવું પડે છે અને પછી ફરીથી પમ્પ કરવું પડે છે. જ્યારે મને હજુ પણ ચાલવું મુશ્કેલ લાગ્યું કારણ કે પ્લાસ્ટર શિન હાડકાની સામે દબાવતું હતું, જે ખૂબ પીડાદાયક હતું, ઓછામાં ઓછું હું મારી જાતે ફ્રેમ સાથે ફરવા સક્ષમ હતો. અત્યાર સુધી, પગની ઘૂંટીના સાંધામાં થોડો કે કોઈ દુખાવો થયો નથી.
બાર દિવસમાં, મારી શિન પર ઘસવું વધુ ખરાબ બન્યું જ્યાં સુધી તે ચામડી તૂટી ન જાય. ચેપનું જોખમ ન લેવા ઇચ્છતા, હું હોસ્પિટલમાં પાછો ફર્યો જ્યાં સર્જને, તપાસ કર્યા પછી, શિનના આગળના ભાગનું પ્લાસ્ટર કાપવાનું નક્કી કર્યું. આ હાથ ધરવામાં આવ્યું હતું અને એવું લાગે છે કે ઘસવામાં ઘટાડો થયો છે, જો કે દબાણ હજી પણ છે, ફક્ત પગને નીચે કરો. મને કહેવામાં આવ્યું હતું કે મારે એકદમ જરૂરી કરતાં વધુ ન ચાલવું જોઈએ અને પગની ઘૂંટી હૃદય કરતાં ઉંચી રાખવી જોઈએ. જો તમે ક્યારેય આનો પ્રયાસ કર્યો હોય, તો તમે જાણશો કે તે કેટલું અસ્વસ્થ છે અને તે દરેક સમયે કરવું લગભગ અશક્ય છે. શું ખરાબ છે, આ વધુ ત્રણ અઠવાડિયા સુધી ચાલવું પડશે. મુખ્ય રિડીમિંગ લક્ષણ એ છે કે સતત દુખાવો દૂર થઈ ગયો છે.
અંતે, ગણતરીનો દિવસ આવ્યો, અને પ્લાસ્ટર દૂર કરવામાં આવ્યું. એક અથવા બે કામચલાઉ પગલાં પછી, હું હવે ફરીથી ચાલવાનું શીખી રહ્યો છું. આ ઑપરેશન કરાવવાનો એક વધારાનો, મુખ્ય ફાયદો એ છે કે મારા સારા પગમાં સોજો ઓછો થયો છે, જો કે ઑપરેશન કરવામાં આવેલું ઑપરેશન હંમેશાં ચાલુ અને બંધ રહે છે. આ સમય જતાં વધુ સારું થવું જોઈએ. સર્જને મને કહ્યું કે પગની ઘૂંટી પર ફિઝિયો બહુ ઓછું કરી શકે છે પરંતુ મને ભલામણ કરી કે હું એકને બીજા સાંધા બનાવવાનો પ્રયાસ કરું, જે આળસુ બની ગયા હતા. આનાથી મદદ મળી છે, પરંતુ જ્યારે હું સામાન્ય જીવન જીવવાનું શરૂ કરીશ ત્યારે આ સુધારો ચાલુ રહેશે કે કેમ, કોણ જાણે છે? હું શા માટે ક્યારેય ચિંતા કરતો હતો?
[૧] સાંધાનું મોટાભાગનું વર્ણન અને ચિત્રો ઈન્ટરનેટ સોસાયટી ઓફ ઓર્થોપેડિક સર્જરી અને ટ્રોમા માટેની ઈન્ટરનેટ વેબસાઈટ www.orthogate.org
જો આ માહિતીએ તમને મદદ કરી હોય, તો કૃપા કરીને દાન કરીને . આભાર.
વધુ વાંચો
-
આરએ પગ આરોગ્ય →
RA સામાન્ય રીતે હાથ અને પગના નાના સાંધાઓને અસર કરે છે અને RA ધરાવતા 90% લોકો તેમના પગમાં દુખાવો અને સમસ્યાઓ અનુભવે છે, તેમ છતાં ઘણી વાર દર્દીઓ અને આરોગ્યસંભાળ વ્યાવસાયિકો દ્વારા પગની અવગણના થઈ શકે છે.
-
પગની સર્જરી →
મોટા ભાગના લોકો માટે, પગના ઓર્થોટિક્સ, દવા અને સારા ફૂટવેર RA માં પગના સ્વાસ્થ્યને સંચાલિત કરવા માટે પૂરતા હોઈ શકે છે, પરંતુ કેટલાક કિસ્સાઓમાં, શસ્ત્રક્રિયાની જરૂર પડી શકે છે, પછી ભલે તે પીડાદાયક ઘોડાને દૂર કરવા અથવા વધુ વ્યાપક સુધારાત્મક સંયુક્ત શસ્ત્રક્રિયા હોય.