Dietă
Există o cantitate imensă de sfaturi dietetice destinate persoanelor cu poliartrită reumatoidă (AR). Acest articol rezumă câteva dintre sfaturile dietetice pentru care există dovezi ale beneficiilor pentru persoanele cu AR.

Următorul este un rezumat „pe scurt” al articolului de pe această pagină. Pentru mai multe informații, consultați versiunea completă de mai jos.
Dovezile sugerează că dieta poate juca un rol important în gestionarea artritei reumatoide (AR) și a artritei idiopatice juvenile (AIJ).
Există o mulțime de informații nutriționale, iar odată cu acestea vin și dezinformarea. Modificarea dietei pentru a ameliora simptomele poliartrită reumatoidă/artrită juvenilă idiopatică este foarte individuală. Afecțiunile autoimune sunt complexe. Efectele pe care le au asupra organismului variază de la o persoană la alta.
Informațiile solide, bazate pe dovezi, arată că următoarele modificări ar putea îmbunătăți artrita reumatoidă/arteria idiopatică juvenilă (AR)/arteria idiopatică juvenilă (AIJ):
Nimeni nu se așteaptă să-ți schimbi obiceiurile alimentare peste noapte. Nu uita, orice mici schimbări pe care le faci pe baza acestor sugestii reprezintă un progres. Ai mai multe șanse să ții o dietă bună pe termen lung dacă faci schimbări graduale care se potrivesc stilului tău de viață.
Câteva schimbări rapide pe care le poți face chiar acum includ:
- Pierdere în greutate – dacă ați depășit greutatea ideală
- Exerciții fizice – totul contează – grădinărit, mers pe jos, înot – fă doar ceea ce iubești/îți place
- Dieta mediteraneană – aceasta este o modalitate colorată și integrală de a mânca și de a trăi, fiind totodată bună pentru artrita reumatoidă/artrită idiopatică juvenilă (ARJ)
- Crește cantitatea de fructe și legume colorate pe care o consumi
- Reduceți cantitatea de alimente și băuturi procesate și cu conținut ridicat de zahăr
- Ține un jurnal al alimentelor și simptomelor , monitorizând ce mănânci și simptomele pe care le ai. Acest lucru
te poate ajuta să identifici orice alimente care ți-ar putea agrava simptomele. - Creșteți nivelul de omega 3 consumând pește gras sau luând suplimente. Asigurați-vă că orice
supliment pe care îl luați este sigur împreună cu medicamentele dumneavoastră. Omega 3 poate reduce numărul de
articulații sensibile și umflate la persoanele cu poliartrită reumatoidă/artrită idiopatică juvenilă. - Mănâncă pentru sănătatea intestinală, consumând alimente precum:
- iaurt natural sau grecesc
- supă de oase
- varză murată
- usturoi
- ceapă
- banane
- mere și ovăz
Citiți articolul nostru complet (de mai jos) pentru informații mai detaliate despre cum fiecare dintre aceste modificări v-ar putea ajuta să gestionați artrita reumatoidă/arteria idiopatică juvenilă (ARJ).
Prebiotice și probiotice
Am creat un nou modul SMILE-RA despre dietă și nutriție, care face parte din cele 3 module ale noastre despre gestionarea riscului de boli de inimă, care vor fi lansate în februarie 2026. Ca parte a acestui modul, experta noastră în nutriție, Emma-Jayne Adams, explică rolul alimentelor pre și probiotice într-o dietă sănătoasă și echilibrată. Mai jos este un PDF care listează exemple de diferite alimente sub aceste două titluri.
Urmăriți-vă greutatea
Menținerea unei greutăți sănătoase este importantă în gestionarea poliartrită reumatoidă (AR). Excesul de greutate poate agrava activitatea bolii și poate crește puseele, așa cum se arată mai jos.
Cargarea unei greutăți excesive nu este benefică pentru sănătatea și mobilitatea articulațiilor. Presiunea asupra articulațiilor care susțin greutatea, cum ar fi genunchii, este de aproximativ 5-6 ori mai mare decât greutatea corporală.
Mai important este modul în care grăsimea acționează în organism. Grăsimea joacă un rol important în sistemul endocrin (adică hormonal) al organismului. Excesul de grăsime poate crește inflamația prin activarea suplimentară a sistemului imunitar deja hiperactiv. În special, „grăsimea viscerală” (grăsimea din jurul zonei abdominale) poate provoca inflamații. Dacă sunteți supraponderal, pierderile mici în greutate pot avea un impact mare.
Subponderalitatea poate cauza, de asemenea, probleme, deoarece este posibil să aveți o masă musculară scăzută, necesară pentru susținerea articulațiilor. Vă rugăm să consultați medicul de familie dacă simțiți că aceasta este o problemă.
Ce să fac
Dacă sunteți supraponderal, urmați conceptele din secțiunea Dieta mediteraneană de mai jos. Concentrați-vă pe alimente integrale și limitați alimentele bogate în carbohidrați procesați și rafinați. Acest lucru vă poate ajuta să mențineți o greutate sănătoasă.
Exercita
De ce?
Exercițiile fizice joacă un rol important în gestionarea artritei reumatoide (AR) și a artritei idiopatice juvenile (AIJ). O rutină bună de exerciții fizice poate îmbunătăți funcția articulară și poate reduce rigiditatea și inflamația. De asemenea, este benefică pentru sănătate, în general.
Exercițiile fizice pot crește funcția lichidului sinovial, care se află în interiorul articulației. Lichidul sinovial ajută la protejarea articulațiilor și reduce frecarea dintre oase. În artrita reumatoidă (AR) și artrita idiopatică juvenilă (AIJ), calitatea și cantitatea lichidului sinovial pot fi reduse din cauza inflamației.
Exercițiile fizice pot reduce, de asemenea, proteinele proinflamatorii numite citokine, care joacă un rol important în sistemul imunitar. În cazul artritei reumatoide (AR) și artritei idiopatice juvenile (AIJ), unde sistemul imunitar este hiperactiv, citokinele vizează articulațiile sănătoase.
De asemenea, puținele exerciții fizice sau lipsa acestora cresc riscul de creștere în greutate, mai ales dacă dieta nu este modificată. Acest risc crește odată cu vârsta.
Cum?
Cel mai bun exercițiu este cel pe care îl faci tu. Ar putea fi mersul pe jos, înotul, dansul, tai-chi sau yoga, de exemplu. Găsește ceva ce îți place, care se încadrează în limitele tale, și fii constant. Ar putea merita să discuți cu un profesionist în fitness care are oarecare cunoștințe despre artrita reumatoidă (AR) și artrita idiopatică juvenilă (AIJ). Bonusul suplimentar este îmbunătățirea stării de spirit, adesea resimțită în urma exercițiilor fizice regulate.
Beneficiile dietei mediteraneene, antiinflamatoare
Dieta mediteraneană (DM) este bogată în fructe, legume, cereale integrale, ulei de măsline și pește. Multe studii asupra acestei diete au arătat un impact pozitiv asupra tuturor domeniilor sănătății. Cercetările sugerează că o dietă mediteraneană poate îmbunătăți artrita reumatoidă/artrită juvenilă idiopatică (AJI). O dietă mediteraneană poate reduce activitatea bolii și poate îmbunătăți funcția fizică. Acest lucru se poate datora nivelurilor ridicate de antioxidanți și polifenoli (substanțe chimice vegetale). Acestea pot ajuta la reglarea sistemelor din organism. Lăsate necontrolate, aceste sisteme pot determina sistemul imunitar să reacționeze exagerat, crescând inflamația. Acesta este motivul pentru care ne referim la dieta mediteraneană ca la o dietă „antiinflamatorie”.
Cercetările au arătat că urmarea unei diete mediteraneene poate ameliora simptomele poliartritei reumatoide. Aceasta a inclus reducerea articulațiilor umflate și sensibile și a duratei redorii matinale. De asemenea, s-a observat o îmbunătățire a stării generale de bine.
Dieta MD este o modalitate sănătoasă de a mânca în general și va avea impact pozitiv dincolo de artrită. O dietă MD poate crește pierderea în greutate și poate reduce riscul de diabet și boli cardiovasculare. De asemenea, poate reduce riscul anumitor tipuri de cancer. Nu este de mirare că a câștigat o atenție atât de semnificativă și binemeritată.
Ce este dieta mediteraneană?
Există adesea confuzie cu privire la ce este dieta medică (MD). Acest lucru se datorează faptului că nu există o dietă MD specifică. MD este o modalitate de schimbare a stilului de viață alimentar, adoptată împreună cu alte obiceiuri sănătoase. Cercetările arată că aceste schimbări ale dietei și stilului de viață vă pot ajuta să gestionați simptomele. Pentru a urma o dietă MD, faceți următoarele:
Bazează-te pe mese și stil de viață:
- Mai multe fructe și legume colorate la fiecare masă. Încercați ca jumătate până la două treimi din farfurie să fie alcătuite din legume fără amidon. Acestea includ verdețuri, ciuperci, dovlecei, sfeclă roșie, conopidă sau broccoli. Nu uitați să le adăugați și la micul dejun.
- Alimente fibroase, cum ar fi cerealele integrale, lintea, fasolea și legumele.
- Surse simple de proteine, cum ar fi bucăți slabe de carne, multe fructe de mare, ouă și tofu.
- Consumați multe grăsimi sănătoase – uleiuri de măsline extravirgine, nuci și semințe, avocado și pește gras.
- Consumați pește, în special pește gras (suficient de important pentru a avea propria secțiune). Cercetările arată că omega 3 este important pentru dezvoltarea și funcționarea creierului. De asemenea, poate ameliora simptomele articulațiilor poliartrită reumatoidă/artrită juvenilă idiopatică.
- Nu mânca din mers. Viața poate fi uneori aglomerată, dar mâncarea este mai bine digerată atunci când este consumată într-un ritm mai lent. La masă, încearcă să te relaxezi și să te așezi la masă.
- Multă activitate în aer liber și exerciții ușoare.
- Conexiune socială.
Consumă mai puțin și limitează-te:
- Alimente procesate (în special alimente ultraprocesate) și mâncare la pachet
- Băuturi zaharoase – nu doar sucuri de la mărcile mari, ci și sucuri de fructe. Persoanele cu un consum ridicat de zahăr au niveluri mult mai ridicate de haptoglobină în sânge. Nivelurile ridicate de haptoglobină cresc riscul de diabet, atacuri de cord, accident vascular cerebral și obezitate.
- Acizi grași Omega 6, cum ar fi uleiurile vegetale și cele din semințe. Folosiți doar ulei de măsline extravirgin, ulei de avocado sau cantități mici de ulei de cocos.
- Carnea roșie poate crește inflamația. Acest lucru este valabil mai ales pentru carnea procesată (de exemplu, cârnați sau slănină). Public Health England sugerează consumul acestor tipuri de carne cu moderație. În schimb, alegeți carne mai slabă, cum ar fi peștele și carnea de pasăre.
- Zaharuri adăugate
- Cereale rafinate, cum ar fi făina albă, orezul alb și alimentele pe bază de făină. Concentrați-vă pe cereale integrale, cum ar fi quinoa, orezul brun și grâul bulgur. Făina albă crește glicemia și contribuie la încărcătura inflamatorie.
- Cofetărie
- Alcool – Consumul excesiv de alcool pune presiune pe ficat. Cel mai bine este să evitați consumul sau să îl consumați cu moderație împreună cu anumite medicamente. Dacă consumați alcool, este mai bine să evitați să consumați prea mult alcool dintr-o singură ședere. Consumul excesiv de alcool pune o presiune mai mare pe ficat. De asemenea, alcoolul are un conținut caloric ridicat și poate contribui la creșterea în greutate. Reumatologul dumneavoastră poate discuta cu dumneavoastră dacă consumul de alcool vă va afecta medicamentele. Ghidurile guvernamentale vă pot oferi o idee despre numărul de unități recomandate.
Construiește-ți farfuria în jurul proteinelor slabe, grăsimilor sănătoase și legumelor fără amidon. Adaugă la acestea o porție mică de cereale integrale.
Dacă acesta este un mod de a mânca foarte diferit de cel actual, atunci fă schimbări mici și sustenabile. Poți începe prin a adăuga proteine, coloranți și cereale integrale la fiecare mic dejun și poți continua de acolo.
Sănătatea intestinală – mănâncă pentru bacteriile intestinale
De ce?
Intestinul nostru găzduiește trilioane de bacterii, virusuri și ciuperci. Numim acesta „microbiom” intestinal. Relația microbiomului intestinal cu sistemul imunitar influențează bolile autoimune. Cercetările emergente subliniază importanța menținerii sănătății intestinale în gestionarea acestor afecțiuni.
Disbioza este un dezechilibru între bacteriile „prietenoase” și cele „neprietenoase” din intestin. Acest dezechilibru poate duce la o inflamație crescută în intestin. Aceasta poate agrava inflamația articulară în cazul poliartrită reumatoidă/artrită juvenilă idiopatică, precum și simptome precum oboseala și ceața mentală.
Disbioza poate provoca, de asemenea, sindromul intestinului permeabil. Intestinul permeabil este o afecțiune în care bariera intestinală devine mai „permeabilă”. Aceasta înseamnă că mai multă apă și nutrienți pot trece (sau „se pot scurge”) prin ea. Acest lucru poate determina pătrunderea toxinelor, alimentelor, bacteriilor și a altor substanțe în sistemul nostru sanguin. Sistemul nostru imunitar reacționează la acest lucru, ceea ce, la rândul său, provoacă inflamație.
Este vital să menții un microbiom sănătos, iar ceea ce mănânci contează. Mănânci pentru doi - pentru tine și pentru bacteriile tale! Hrănește microbiota benefică și aceasta va ajuta la promovarea toleranței imunitare și la reducerea inflamației.
Cum se face
Creșteți consumul de alimente bogate în fibre (vezi Tabelul 1) , alimente prebiotice și alimente fermentate. Alimentele fermentate sunt alimente probiotice care pot hrăni bacteriile pe care dorim să le creștem și le pot elimina pe cele pe care nu le dorim. Insectele pe care nu le dorim tind să se hrănească cu zahăr și alimente ultra-procesate.
Eliminați carbohidrații rafinați, zaharurile și alimentele procesate. Aceste alimente hrănesc bacteriile „neprietenoase”, care pot duce la inflamații și disbioză.
Alimente probiotice
Probioticele sunt bacterii „prietenoase”. Ele ne pot îmbunătăți sănătatea prin îmbunătățirea funcționării intestinelor. Ele fac acest lucru prin restabilirea sau menținerea unui echilibru sănătos în intestin. Dacă luați un medicament biologic și doriți să adăugați alimente fermentate în dieta dumneavoastră, ar trebui să faceți acest lucru cu precauție. Căutați surse de probiotice cumpărate din magazin și comerciale, mai degrabă decât preparate în casă. Acest lucru se datorează faptului că persoanele care iau medicamente biologice sunt mai predispuse la infecții. Fermentația poate provoca răspândirea bacteriilor dăunătoare dacă nu se face în condiții controlate. Exemple de alimente probiotice includ:
- Chefir
- Kimchi
- Varză murată
- Iaurt natural/iaurt grecesc
- Kombucha
Alimente prebiotice
Prebioticele sunt alimentele care alimentează bacteriile benefice din intestin. Sunt tipuri de carbohidrați pe care doar bacteriile intestinale le pot digera. Alimentele care conțin prebiotice includ:
- Usturoi
- In măcinat
- Ceapă
- Topinambur
- Praz
- Sparanghel
- Banane
- Ovăz
- Mere
- Avocado
Tabelul 1. Cereale integrale și sursa de fibre alimentare
| Cereale integrale | Surse de fibre alimentare „bogate în fibre” = mai mult de 6 g de fibre la 100 g; o „sursă de fibre” = cel puțin 3 g de fibre la 100 g. |
| Grâu Orez Ovăz Porumb Secară Orz Mei Sorg | Paste integrale Pâine integrală Terci de ovăz Cereale bogate în fibre pentru micul dejun Coji de cartofi Cartofi dulci – fasole coaptă, năut Leguminoase Legume Fructe , în special acolo unde consumați coaja și semințele Semințe , de exemplu semințe de in, semințe de chia, floarea-soarelui Nuci , de exemplu migdale, alune de pădure, unt de arahide |
Uleiuri de pește și acizi grași Omega-3
Acizii grași omega 3 joacă un rol important în răspunsul inflamator al organismului. Dovezile sugerează că omega 3 (din peștele gras sau suplimente) poate îmbunătăți simptomele poliartrită reumatoidă/artrită juvenilă idiopatică. Poate dura până la 3 luni pentru a vedea beneficiile administrării regulate de omega 3. Aceste beneficii pot include o reducere a numărului de articulații umflate și sensibile.
Suplimente Omega 3
Cantitatea de acizi grași omega 3 necesară pentru a îmbunătăți simptomele poliartrită reumatoidă/artrită juvenilă idiopatică este de aproximativ 3 g pe zi. Cantitatea de acizi grași omega 3 conținută într-o capsulă de ulei de pește variază. Verificați cantitatea per capsulă atunci când comparați prețurile. Este important să verificați dacă suplimentele de ulei de pește pot fi administrate în siguranță împreună cu orice medicamente pe care le luați. Adresați-vă unui profesionist din domeniul sănătății, cum ar fi medicul de familie sau un nutriționist înregistrat la BANT.
Omega 3 în alimente
Grăsimile Omega 3 pot proveni și din alimente. Sursele naturale de acizi grași omega 3 sunt peștele gras, cum ar fi macroul și tonul proaspăt (nu conservat). Alegeți pește din surse sustenabile, acolo unde este posibil. Căutați produse certificate de Marine Stewardship Council (MSC). De asemenea, puteți consulta Ghidul Peștelui Bun de la MSC pentru îndrumări. Unii pești pot conține niveluri mai ridicate de mercur și toxine din mediu. Evitați peștii mai bătrâni și mai mari (tipul care se poate ospăta cu pești mai mici). Printre aceștia se numără rechinul, peștele spadă și macroul regal.
Peștii mai mici sunt surse mai bune de omega 3. Următorul acronim „SMASH” vă poate ajuta să vi-i amintiți:
Somon
Macrou
Ciovănie
Sardine
Hering
Consumul de pește gras de 2 sau 3 ori pe săptămână oferă un aport rezonabil de omega 3. Omega 3 poate proveni și din surse vegetale, cum ar fi semințele de in și luminița nopții. Acesta are un efect mai slab asupra inflamației decât omega 3 din uleiul de pește.
Notă: Dacă luați suplimente cu ulei de pește, asigurați-vă că acestea conțin acizi grași omega 3, EPA și DHA. Folosiți întotdeauna produse din ulei de pește pur și verificați dacă sunt certificate pentru puritate, potență și siguranță. Uleiurile de pește pot interacționa cu anumite medicamente, de exemplu, warfarina. Solicitați întotdeauna sfatul medicului înainte de a începe să luați suplimente.
Uleiurile de pește Omega 3 se pot deteriora, așa că asigură-te că păstrezi orice lichide în frigider și orice capsule într-un dulap întunecat. Asigură-te că capsulele conțin un antioxidant adăugat, cum ar fi vitamina E, pentru a le menține mai stabile.
Raportul omega 3:omega 6
În timp ce acizi grași omega 3 reduc inflamația, acizi grași omega 6 pot crește inflamația. Este important să reduceți acizi grași omega 6 din dietă, crescând în același timp aportul de omega 3.
Una dintre cele mai bune metode de a reduce omega 6 este să renunțați la utilizarea uleiurilor de floarea soarelui/margarinei/unturilor tartinabile. Înlocuiți-le cu unt adevărat, de la vaci hrănite cu iarbă, sau folosiți ulei de măsline. Majoritatea unturilor tartinabile conțin un volum mare de ulei de rapiță, care este o sursă de omega 6.
Acizii grași Omega 6 sunt prezenți în:
- uleiuri vegetale/din semințe (nu ulei de măsline extravirgin)
- margarine
- alimente ultraprocesate
- semințe și nuci
- unturi tartinabile
- toate alimentele prăjite în ulei
- chipsuri
- cofetărie
- majoritatea alimentelor ultra-procesate și chiar alimentele cu aspect sănătos din magazinele alimentare. Uită-te la ingredientele din humus, salsa și chiar uleiul din măsline!
Nucile, semințele și carnea de pasăre pot conține Omega 6. Totuși, unele beneficii ale acestor alimente pot depăși negativele. Concentrați-vă pe eliminarea „grăsimilor din fabrică” produse de om, mai degrabă decât pe grăsimile care sunt prezente „în mod natural”. Natura produce grăsimile corect!
Reducerea inflamației nu este importantă doar pentru ameliorarea durerilor și rigidității articulare. De asemenea, va reduce riscul de boli de inimă, de care persoanele cu poliartrită reumatoidă prezintă un risc crescut.
Tabelul 2. Pește alb, pește gras și surse vegetale de Omega 3
| Coregon 1 porție pe săptămână, 1 porție = 140g | Surse de pește gras Omega 3 2 porții pe săptămână 1 porție = 140 g (un file mic) | Surse vegetale de Omega 3 |
| Cod Cambulă de mare Pollack Coley Limbă de mare Dover Limbă Cambulă de mare Chefal roșu Gurnard | Sardine Macrou Anșoa Hering Somon Lutjan Păstrăv Șprot Crab (proaspăt) Pește alb | Nuci Semințe de dovleac Uleiuri vegetale, de exemplu uleiuri de rapiță și de in Soia și produse din soia, de exemplu fasole, băuturi, tofu Legume cu frunze verzi Unele ouă fortificate, iaurt, pâine și creme tartinabile |
Legume, fructe și antioxidanți
Antioxidanții sunt substanțe care pot preveni sau întârzia anumite tipuri de deteriorare celulară. Fructele și legumele conțin antioxidanți. Consumul regulat de alimente bogate în antioxidanți poate fi benefic pentru sănătate. Acestea pot reduce simptomele bolilor cronice, inclusiv artrita inflamatorie.
Soiurile de fructe și legume viu colorate sunt surse deosebit de bune de antioxidanți. Acestea includ:
- fructe de pădure
- verdețuri cu frunze
- ceapă roșie
- portocale
- caise
- morcovi
- ardei
- roșii.
Cei mai comuni antioxidanți sunt vitaminele A, C și E, dar există mult mai mulți, dintre care unii nu îi cunoaștem încă.
Când apare inflamația în artrita reumatoidă (AR), sistemul imunitar produce substanțe numite „radicali liberi”. Aceștia pot fi dăunători organismului. Antioxidanții găsiți în fructele și legumele viu colorate pot ajuta la limitarea acestor daune. De asemenea, pot avea un efect antiinflamator. Acest lucru este important pentru ameliorarea simptomelor și reducerea riscului de boli de inimă.
Există multe modalități de a crește aportul de legume. Încearcă să „mănânci curcubeul” și consumă cel puțin trei culori de fructe sau legume la fiecare masă. Mai multe culori înseamnă mai multă varietate. Această varietate te va ajuta să obții toți nutrienții de care corpul tău are nevoie.
Alte sfaturi
- Alege o legumă nouă pe săptămână pentru a găti
- Decorează-ți micul dejun cu fructe de pădure colorate
- Înlocuiți pastele sau orezul cu orez cu dovlecei sau conopidă
- Gătește în loturi un amestec de fripturi în weekend și adaugă-le la mesele săptămânale
- Depozitați fructele și legumele în congelator. Fermierii ambalează fructele și legumele pentru alimente congelate în câteva ore de la cules. Acest lucru ajută la sigilarea nutrienților.
- Smoothie-urile de legume pot fi o modalitate utilă de a crește aportul de alimente
- Mănâncă fructe ca desert
Tabelul 3. Fructe și legume
| Fructe 2+ porții pe zi, 1 porție = 80g Congelate, proaspete sau conservate în suc de fructe | Legume 4+ porții pe zi, 1 porție = 80g Congelate, proaspete sau la conservă |
| Fructe de sezon Prune uscate Grapefruit Struguri Afine Rodie Mango Banane Piersici Mere | Legume de sezon Mazăre Păstârnac Legume mixte Fasole verde, morcovi, porumb dulce Legume cu frunze verzi, de exemplu, muștar/varză verde, varză kale, spanac, salată verde, rucola, broccoli |
Vitamine și minerale
Există anumite vitamine și minerale în care persoanele cu poliartrită reumatoidă sunt mai predispuse să aibă deficiențe:
Calciu
Utilizarea medicamentelor cu steroizi poate crește riscul de osteoporoză (o slăbire a oaselor). Acest lucru se datorează faptului că steroizii pot împiedica organismul să absoarbă calciul așa cum ar trebui. Alegeți lapte integral organic. Dacă utilizați lapte de soia sau alte alternative, utilizați produse îmbogățite cu calciu. Rețineți că laptele de soia în sine nu conține calciu. Calciul și vitamina D sunt importante pentru asigurarea unor oase puternice și sănătoase.
Vitamina D
Deficitul de vitamina D este mai frecvent la persoanele cu poliartrită reumatoidă. Dovezile sugerează că acest lucru poate duce la o progresie mai rapidă a bolii. Vitamina D este mai degrabă un hormon decât o vitamină și are un efect puternic asupra sistemului imunitar. Este important ca cei cu probleme articulare să își mențină aportul de vitamina D la niveluri adecvate.
Medicul dumneavoastră de familie poate determina dacă nivelurile de vitamina D sunt prea scăzute printr-un test de sânge. Persoanele cu expunere redusă la soare pot avea nevoie de un supliment. Unele persoane cu poliartrită reumatoidă/artrită juvenilă idiopatică iau medicamente care le pot face mai susceptibile la arsuri solare. Acest lucru le poate limita expunerea la soare.
Este important ca oricine are o afecțiune autoimună să își verifice nivelul de vitamina D. Dacă luați suplimente de vitamina D, verificați aceste niveluri la fiecare trei luni. Corpul dumneavoastră poate stoca vitamine liposolubile, cum ar fi A, D și E, care au potențialul de a fi toxice în niveluri ridicate. Rugați-vă medicul să vă verifice nivelul de vitamina D înainte de a lua niveluri ridicate de vitamina D.
Tabelul 4. Surse alimentare de fier, calciu și vitamina D
| Alimente bogate în fier | Alimente bogate în calciu | Surse de vitamina D |
| Carne roșie slabă Ouă Legume cu frunze verzi Mazăre Fasole și linte Cereale fortificate pentru micul dejun | Iaurt Lapte Brânză Migdale Sardine/pește cu oase Băuturi din soia fortificate Legume cu frunze de culoare verde închis Cereale, lapte sau înlocuitori de lapte fortificate | Pește gras, Cereale fortificate pentru micul dejun, Margarină fortificată |
Excluzând glutenul
Boala celiacă este o afecțiune autoimună. Este o afecțiune în care sistemul imunitar atacă organismul atunci când consumi gluten. Boala celiacă are multe caracteristici comune cu artrita reumatoidă (AR), iar persoanele cu AR sunt mai predispuse să o dezvolte.
Dietele fără gluten pot fi deosebit de benefice pentru persoanele cu boala celiacă. De asemenea, pot ajuta persoanele cu o sensibilitate mai puțin severă la gluten. Un studiu publicat în BMC Gastroenterology a demonstrat beneficiile unei diete fără gluten. Studiul a constatat o ameliorare a simptomelor și o scădere a inflamației la persoanele cu intoleranță la gluten. Printre acestea se numărau și persoanele cu boala celiacă.
Glutenul este prezent în multe alimente procesate. Este o proteină prezentă în grâu, orz și secară. Decizia dacă o dietă fără gluten ți-ar aduce beneficii este foarte individuală. Un jurnal alimentar și al simptomelor te poate ajuta să vezi dacă ai o sensibilitate la gluten. Vezi mai jos mai multe informații despre cum să începi un jurnal alimentar.
Cum se face:
Eliminați toate cerealele care conțin gluten timp de trei săptămâni. Aceasta include
- Grâu (paste făinoase, cuscus, pâine, biscuiți, prăjituri)
- Secară
- Orz
- Malţ
Citește toate ingredientele și fii strict timp de trei săptămâni. Alege un moment în care nu trebuie să depinzi de alții pentru a găti (de exemplu, sărbători, nunți).
După trei săptămâni, reintroduceți o porție mare de alimente care conțin gluten (de exemplu, baghetă). Nu mai consumați alimentele timp de 72 de ore, dar observați toate simptomele. Dacă aveți o reacție adversă, este posibil să aveți o sensibilitate sau boală celiacă. Dacă credeți că aveți o problemă cu glutenul, vă rugăm să discutați cu medicul dumneavoastră de familie. Acesta vă poate testa pentru boala celiacă, deoarece există dovezi că persoanele cu artrită reumatoidă (AR) și artrită idiopatică juvenilă (AIJ) pot fi mai predispuse la aceasta. Ar trebui să faceți acest test în timp ce încă urmați o dietă care conține gluten, așa că cel mai bine este să faceți testul și apoi să excludeți consumul.
Reduceți carbohidrații rafinați și alimentele zaharoase.
Atunci când excluzi orice tip de alimente din dieta ta, este important să obții nutrienții potriviți din alte alimente. Cererea de sfatul unui nutriționist sau dietetician te poate ajuta să faci acest lucru.
Suplimente alimentare
Există numeroase dovezi care demonstrează că unele suplimente pot ajuta la ameliorarea artritei reumatoide/artrită juvenilă idiopatică (AR/AIJ). Acest lucru se poate datora efectelor antiinflamatorii și antioxidante sau susținerii articulațiilor. Înainte de a lua orice suplimente, trebuie să solicitați sfatul unui profesionist din domeniul sănătății. Verificați cu echipa dumneavoastră de reumatologie dacă suplimentul nu va interfera cu medicația dumneavoastră. Aceasta include medicamentele luate pentru alte afecțiuni, fie ele eliberate pe bază de rețetă, fie cele fără prescripție medicală.
Metotrexatul scade nivelurile unei vitamine numite „acid folic”. Suplimentele de acid folic sunt de obicei prescrise împreună cu metotrexat pentru a crește aceste niveluri. De asemenea, acestea pot reduce unele dintre efectele secundare ale metotrexatului.
Medicul dumneavoastră de familie vă poate recomanda suplimente de calciu și/sau vitamina D dacă luați steroizi. Este important să luați doar doza recomandată. Un profesionist din domeniul sănătății ar trebui să verifice acest lucru la fiecare câteva luni.
Schimbările în dietă și adăugarea de suplimente sunt foarte individuale. Ceea ce poate funcționa pentru unii s-ar putea să nu funcționeze deloc pentru alții sau să creeze mai multe probleme.
Cum să ții un jurnal alimentar și al simptomelor
Un jurnal alimentar și al simptomelor vă poate ajuta să identificați tipurile de alimente care vă pot agrava simptomele poliartrită reumatoidă/artrită juvenilă idiopatică. De asemenea, vă poate ajuta să identificați intoleranțe sau sensibilități alimentare mai generale.
Vedeți mai jos un exemplu de jurnal alimentar și al simptomelor. Includeți o coloană pentru „simptome intestinale” dacă suspectați că unele alimente vă pot irita stomacul. Folosiți jurnalul pentru a urmări alimentele pe care le consumați și efectele pe care le pot avea asupra organismului dumneavoastră. De asemenea, este bine să aveți o coloană pentru „alte informații importante”. Acesta este un loc unde puteți nota motivele non-dietetice pentru care simptomele dumneavoastră pot fi mai bune sau mai rele.
Dacă observați că anumite alimente vă agravează simptomele poliartrită reumatoidă/artrită juvenilă idiopatică (ARJ/AIJ), încercați să le eliminați din dietă. Faceți acest lucru timp de câteva zile pentru a vedea dacă simptomele se ameliorează. De asemenea, puteți încerca să le reintroduceți pentru a vedea dacă simptomele reapar. Este posibil să fie nevoie să faceți acest lucru de mai multe ori pentru a fi sigur.
Poate fi nevoie de multe încercări și erori pentru a identifica alimentele care v-ar putea cauza probleme. Poate fi dificil să separați impactul alimentelor de cel al altor factori. Pe cât posibil, este mai bine să folosiți un jurnal al alimentelor și simptomelor sub supravegherea unui dietetician sau nutriționist. Aceștia vă pot ajuta să identificați alimentele problematice. De asemenea, vă pot ajuta să obțineți nutrienții potriviți din alte alimente după eliminarea oricăror alimente din dietă.
Exemplu de jurnal alimentar și de simptome
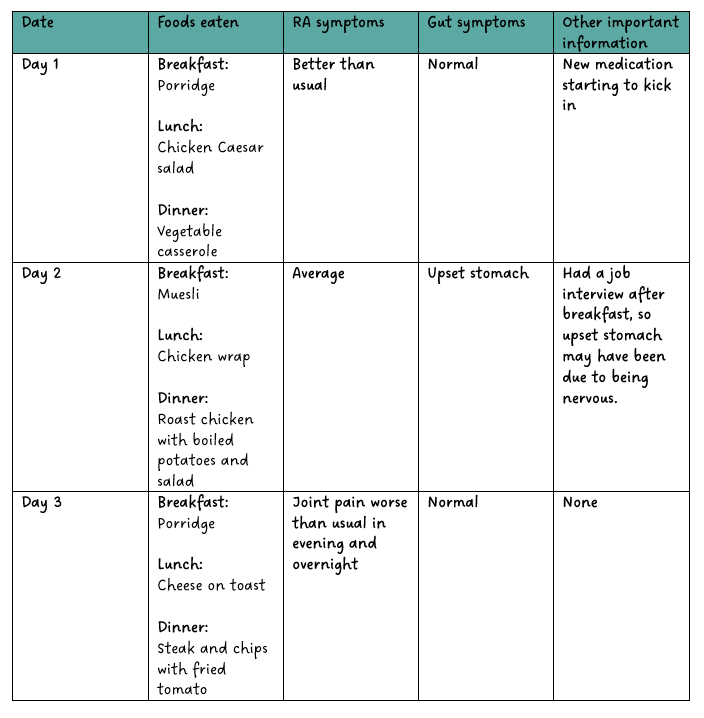
Concluzie
Schimbările în dietă vă pot ajuta să gestionați artrita reumatoidă (AR) sau artrita juvenilă idiopatică (AIJ). Schimbările simple în dietă pot reduce inflamația și pot contribui la susținerea unui sistem imunitar sănătos. Dieta mediteraneană prezintă dovezi puternice pentru reducerea activității bolii și ameliorarea simptomelor. Excluderea glutenului poate fi benefică pentru anumite persoane, în special pentru cele cu sensibilitate la gluten. Suplimentele de vitamina D pot îmbunătăți funcția sistemului imunitar și sănătatea oaselor. Menținerea unui intestin sănătos vă poate ajuta să gestionați AR/AIJ. Probioticele și o dietă bogată în legume colorate vă vor ajuta să vă mențineți intestinul sănătos. Terapia nutrițională poate îmbunătăți calitatea vieții și vă poate ajuta să vă gestionați simptomele. Este o parte importantă a planului dumneavoastră de tratament și va ajuta la autogestionarea AR/AIJ.
Gemma Westfold, nutriționist autorizat
Pentru mai multe informații de la Gemma, faceți clic aici pentru a vizita site-ul ei web și a citi blogurile ei despre nutriție.
Actualizat: 25/07/2024
Citeşte mai mult
Pentru informații despre dietă și artrita reumatoidă în timpul Ramadanului și al Crăciunului, consultați articolele noastre de mai jos.


