Ostéoporose dans la PR
L'ostéoporose est une maladie qui affaiblit les os, rendant les personnes plus sujettes aux fractures. Les personnes atteintes de PR sont plus sensibles à l’ostéoporose, surtout si elles prennent des stéroïdes pendant de longues périodes.
Ostéoporose dans la polyarthrite rhumatoïde
Introduction
L'ostéoporose est une caractéristique courante chez les adultes atteints de polyarthrite rhumatoïde (PR) et peut entraîner un risque accru de fracture. Les patients qui subissent une fracture sont souvent immobilisés pendant une période prolongée, ce qui peut avoir des effets néfastes supplémentaires sur les os. De manière générale, plusieurs études ont montré une multiplication par deux de l’ostéoporose chez les patients atteints de PR par rapport aux individus du même âge et du même sexe qui ne souffrent pas de PR. Plusieurs facteurs peuvent contribuer à un risque accru, notamment la difficulté à faire de l'exercice et l'utilisation à long terme de corticostéroïdes (souvent appelés « stéroïdes »). L'ostéoporose peut bien sûr survenir pour des raisons autres que la PR. Par conséquent, chez tout patient diagnostiqué avec l'ostéoporose, les tests appropriés (et habituels) doivent être effectués pour exclure d'autres explications. Cette revue met en évidence les mesures qui peuvent être prises pour prévenir cette complication importante de la PR.
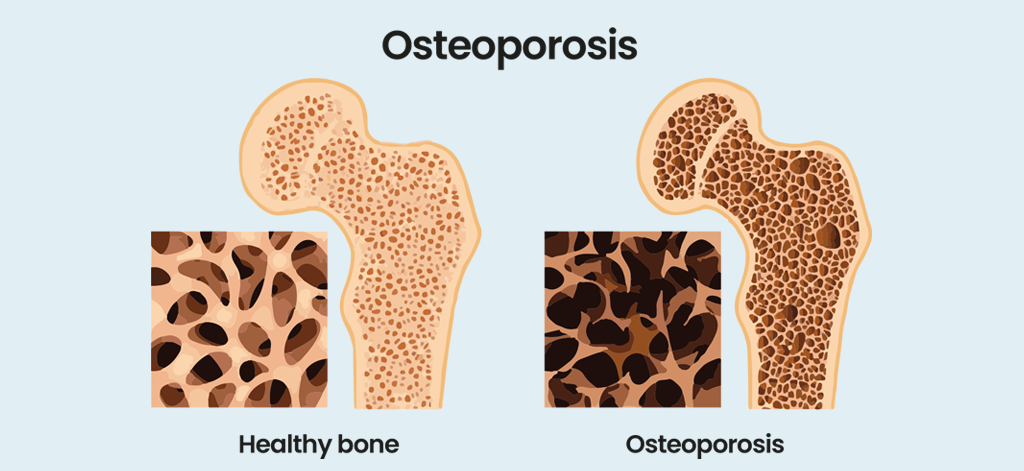
Qu’est-ce que l’ostéoporose ?
L'ostéoporose signifie os poreux et il s'agit d'une affection du squelette caractérisée par une quantité et une qualité osseuse réduites. La masse osseuse atteint son maximum vers l’âge de trente ans et diminue lentement par la suite. Les os subissent un processus continu de dégradation et de formation, de sorte que chaque année, environ 10 % du squelette des adultes est remodelé. Un déséquilibre entre le taux de dégradation et la vitesse de formation entraîne une perte osseuse. Cela entraîne une fragilité des os et un risque accru de fractures. Les sites de fracture les plus courants sont la hanche, la colonne vertébrale et le poignet. L'ostéoporose est courante ; On estime qu’elle touche plus de 200 millions de personnes dans le monde. Une femme sur trois et un homme sur cinq âgés de plus de 50 ans risquent de subir des fractures ostéoporotiques.
Pourquoi les personnes atteintes de PR courent-elles un risque accru ?
Dans la PR, les os peuvent être affectés par des lésions structurelles des articulations (érosions) et par l’ostéoporose.
Les causes de l’ostéoporose associée à la PR sont nombreuses et comprennent les effets de l’inflammation chronique, les effets des médicaments et les facteurs liés au mode de vie. L'ostéoporose dans la PR peut se présenter de deux manières : une perte osseuse généralisée ou une ostéoporose périarticulaire (autour de l'espace articulaire).
Cette dernière est probablement due à la libération locale d'agents inflammatoires. L'inflammation entraîne une perte osseuse plus grave dans la main qu'au niveau de la hanche ou de la colonne vertébrale et s'est avérée réduite chez les patients dont la maladie inflammatoire est traitée de manière plus agressive. Le reste de cet article se concentre sur l’ostéoporose généralisée. Dans la PR, les facteurs de risque d'ostéoporose généralisée et de fractures peuvent être divisés en deux groupes : 1) les facteurs de risque liés à la maladie et 2) les facteurs de risque traditionnels. Les facteurs de risque liés à la PR les plus fréquemment rapportés sont notamment l'inflammation, l'ancienneté de la maladie, mais aussi l'immobilité, le handicap et l'utilisation de corticoïdes à forte dose). Outre les facteurs décrits ci-dessus, il existe un certain nombre de facteurs de risque traditionnels qui ne sont pas spécifiques à la PR. Ceux-ci incluent le fait d'être une femme, l'âge croissant, un état postménopausique, des antécédents familiaux d'ostéoporose, un poids insuffisant, une activité physique inadéquate, le tabagisme, une consommation élevée d'alcool et un risque accru de chute.
Comment diagnostique-t-on l’ostéoporose ?
La densité osseuse est mesurée par un type d'analyse appelé « absorptiométrie à rayons X à double énergie » (DEXA). DEXA est la méthode standard utilisée pour établir ou confirmer un diagnostic d’ostéoporose. Cette technique utilise de faibles doses de rayonnement, est rapide et ne nécessite aucun déshabillage. Il convient aux personnes souffrant de claustrophobie car le patient n'est pas enfermé pendant l'analyse. Les résultats de l'analyse peuvent être intégrés dans un outil Web en ligne appelé FRAX pour calculer le risque de fracture d'un os d'un individu au cours des 10 prochaines années. Les patients qui estiment qu'ils pourraient être à risque d'ostéoporose peuvent en discuter avec leur médecin généraliste ou leur consultant hospitalier qui pourra vous conseiller davantage. Dans certains cas, les patients peuvent commencer un traitement sans avoir besoin de réaliser un examen DEXA si leur risque de fracture ostéoporotique est élevé. En général, même si une analyse initiale est souvent utile et couramment effectuée, les analyses de suivi sont désormais moins couramment utilisées. Dans les cas où ils sont indiqués, cela se produirait généralement tous les 3 à 5 ans. Votre consultant hospitalier peut vous conseiller sur la nécessité de cela.
Quelles sont les options de traitement?
L’éducation est un élément important de la prise en charge de l’ostéoporose, car les changements de mode de vie peuvent réduire le risque de développer l’ostéoporose.
Une alimentation saine (riche en calcium et en vitamine D), des exercices avec mise en charge et une exposition raisonnable au soleil (principale source de vitamine D) peuvent tous contribuer au maintien de la masse osseuse. Le tabagisme et la consommation excessive d’alcool ont des effets nocifs et doivent donc être évités. Des suppléments de calcium et de vitamine D peuvent être prescrits si l'apport alimentaire et l'exposition au soleil sont insuffisants. Il existe également un certain nombre de médicaments disponibles pour réduire le risque de fracture : ils agissent soit en réduisant la dégradation osseuse, soit en stimulant la formation osseuse. Le traitement habituel de première intention est un groupe de médicaments appelés bisphosphonates, qui comprennent les agents alendronate et risédronate, et agissent pour réduire la dégradation osseuse. Ces médicaments peuvent être administrés par voie orale ou intraveineuse, donc si les comprimés ne conviennent pas (par exemple si vous souffrez de problèmes gastriques), une perfusion (comme le zolédronate) peut être plus adaptée. Un autre groupe de médicaments qui pourraient être utilisés pour cibler les voies cellulaires importantes dans le contrôle des cellules responsables de la dégradation osseuse. Cela peut être important pour le développement de l'ostéoporose à la fois régionale et généralisée, ainsi que pour la prévention du développement des érosions. Il a été démontré que l'un de ces médicaments, le dénosumab (administré par injection sous-cutanée), réduit le remodelage osseux et augmente la densité minérale osseuse chez les femmes ménopausées présentant une faible densité minérale osseuse, réduit le risque de fracture chez les femmes souffrant d'ostéoporose postménopausique et réduit les dommages structurels chez les patientes atteintes d'ostéoporose postménopausique. polyarthrite rhumatoïde lorsqu'elle est ajoutée au traitement en cours par le méthotrexate. Cependant, il se peut qu’il ne convienne pas à tous les patients. Pour certains patients présentant le risque de fracture le plus élevé et chez lesquels d'autres traitements peuvent avoir échoué, le tériparatide (administré par injections quotidiennes pendant des périodes de temps limitées) peut être utilisé. Il s’agit d’un traitement aux hormones parathyroïdiennes qui agit en augmentant l’activité des cellules chargées de la construction osseuse. De nouveaux traitements tels que les anticorps monoclonaux contre la sclérostine sont en cours de développement et sont prometteurs pour une utilisation future.
Dans tous les cas, il est recommandé qu'un clinicien réévalue la nécessité d'un traitement après trois ans de bisphosphonate intraveineux/dénosumab sous-cutané et cinq ans de bisphosphonate oral. Pour les patients à haut risque, la poursuite du traitement est généralement justifiée, mais lorsqu'il n'y a pas eu de nouvelles fractures et que la densité osseuse s'est améliorée, une période sans traitement peut être recommandée. Il est important de noter que le dénosumab ne doit pas être arrêté sans envisager une injection intraveineuse de bisphosphonate ou un autre traitement, car son arrêt a été associé à des fractures de la colonne vertébrale. Il va sans dire que les mesures de style de vie évoquées dans la section précédente sont également des facteurs très importants à prendre en compte parallèlement au traitement médicamenteux, et qu’un bon contrôle de l’inflammation articulaire est essentiel.
Conclusion
Les fractures ostéoporotiques sont fréquentes et les patients atteints de PR peuvent présenter un risque accru. Cependant, nous disposons d’excellentes méthodes de détection et de traitement, les mesures liées au mode de vie constituant un élément important de la prévention et du traitement de cette maladie.
Liens utiles
Société royale de l'ostéoporose
Mise à jour : 18/06/2019