Régime
Il existe de nombreux conseils diététiques destinés aux personnes atteintes de PR. Cet article résume certains des conseils diététiques dont il existe des preuves de bénéfices pour les personnes atteintes de PR.

Ce qui suit est un résumé « en un coup d’œil » de l’article sur cette page. Pour plus d’informations, consultez la version complète ci-dessous.
Les données suggèrent que l’alimentation peut jouer un rôle important dans la prise en charge de la PR et de l’AJI.
Il existe de nombreuses informations nutritionnelles, et cela entraîne de la désinformation. Modifier votre alimentation pour soulager vos symptômes de PR/AJI est très individuel. Les maladies auto-immunes sont complexes. Les effets qu’ils ont sur l’organisme varient d’une personne à l’autre.
De bonnes informations fondées sur des preuves montrent que les changements suivants pourraient améliorer votre PR/AJI :
Personne ne s’attend à ce que vous changiez vos habitudes alimentaires du jour au lendemain. N'oubliez pas que tous les petits changements que vous apportez à partir de ces suggestions constituent un progrès. Vous êtes plus susceptible de suivre une bonne alimentation à long terme si vous apportez des changements progressifs adaptés à votre mode de vie.
Voici quelques changements rapides que vous pouvez apporter dès maintenant :
- Perte de poids – si vous dépassez votre poids idéal
- Faites de l’exercice – tout compte – jardinage, marche, natation – faites uniquement ce que vous aimez/appréciez
- Régime méditerranéen : il s'agit d'une façon complète et colorée de manger et de vivre, tout en étant bonne pour votre PR/AJI.
- Augmentez la quantité de fruits et légumes colorés que vous consommez
- Réduisez la quantité d’ transformés et riches en sucre que vous consommez
- Tenez un journal alimentaire et des symptômes , en surveillant ce que vous mangez et les symptômes que vous présentez. Cela
peut aider à identifier les aliments susceptibles d'aggraver vos symptômes. - Boostez les niveaux d'oméga 3 en mangeant des poissons gras ou en prenant des suppléments. Assurez-vous que tout
supplément que vous prenez est sûr avec vos médicaments. Omega 3 peut réduire le nombre d'
articulations tendres et gonflées chez les personnes atteintes de RA / JIA. - Manger pour la santé intestinale, en consommant des aliments tels que :
- yaourt nature ou grec
- bouillon d'os
- choucroute
- ail
- oignons
- bananes
- pommes et avoine
Lisez notre article complet (ci-dessous) pour des informations plus détaillées sur la façon dont chacun de ces changements pourrait vous aider à gérer votre RA/JIA.
Surveillez votre poids
Il est important de maintenir un poids santé dans la gestion de la PR. L'excès de poids peut aggraver l'activité de la maladie et augmenter les poussées, comme indiqué ci-dessous.
Porter trop de poids n’est pas bon pour la santé et la mobilité des articulations. La pression sur les articulations porteuses telles que les genoux est environ 5 à 6 fois supérieure à celle du poids corporel.
Ce qui est plus important, c'est la façon dont la graisse agit dans le corps. La graisse joue un rôle important dans le système endocrinien (c’est-à-dire hormonal) du corps. L’excès de graisse peut augmenter l’inflammation en activant davantage votre système immunitaire déjà trop actif. En particulier, la « graisse viscérale » (la graisse autour de la zone abdominale) peut provoquer une inflammation. Si vous êtes en surpoids, de petites pertes de poids peuvent avoir un impact important.
L’insuffisance pondérale peut également causer des problèmes, car vous pourriez manquer de masse musculaire nécessaire au soutien des articulations. Veuillez consulter votre médecin généraliste si vous pensez que c'est un problème.
Ce qu'il faut faire
Si vous êtes en surpoids, suivez les concepts de la section Régime méditerranéen ci-dessous. Concentrez-vous sur les aliments entiers et limitez les aliments riches en glucides transformés et raffinés. Cela peut vous aider à maintenir un poids santé.
Exercice
Pourquoi?
L'exercice joue un rôle important dans la gestion de la PR et de l'AJI. Une bonne routine d’exercice peut améliorer la fonction articulaire et réduire la raideur et l’inflammation. C’est aussi bon pour la santé de manière plus générale.
L'exercice peut augmenter la fonction du liquide synovial, qui se trouve à l'intérieur de l'articulation. Le liquide synovial aide à protéger les articulations et à réduire le frottement entre les os. Dans RA et JIA, la qualité et la quantité de liquide synovial peuvent être réduites par l'inflammation.
L'exercice peut également réduire les protéines pro-inflammatoires appelées cytokines, qui jouent un rôle important dans votre système immunitaire. Dans RA et JIA, où le système immunitaire est trop actif, les cytokines ciblent des articulations saines.
Faire peu ou pas d'exercice augmente également le risque de prise de poids, surtout si le régime n'est pas modifié. Ce risque augmente avec l'âge.
Comment?
Le meilleur exercice est celui que vous faites. Cela peut être la marche, la natation, la danse, le tai-chi ou le yoga par exemple. Trouvez quelque chose que vous aimez et qui correspond à vos limites et soyez cohérent. Il peut être utile de parler à un professionnel du fitness ayant une certaine compréhension de la PR et de l’AJI. Le bonus supplémentaire est l’amélioration de l’humeur souvent ressentie grâce à l’exercice régulier.
Bienfaits du régime méditerranéen anti-inflammatoire
Le régime méditerranéen (MD) est riche en fruits, légumes, céréales complètes, huile d'olive et poisson. De nombreuses études sur ce régime ont montré un impact positif sur tous les domaines de la santé. La recherche suggère qu'un médecin peut améliorer la PR/AJI. Un régime MD peut réduire l’activité de la maladie et améliorer la fonction physique. Cela peut être dû à des niveaux élevés d’antioxydants et de polyphénols (produits chimiques végétaux). Ceux-ci peuvent aider à réguler les systèmes du corps. Si rien n’est fait, ces systèmes peuvent provoquer une réaction excessive du système immunitaire, augmentant ainsi l’inflammation. C'est pourquoi nous appelons le régime MD un régime « anti-inflammatoire ».
Des recherches ont montré que suivre un régime méditerranéen peut améliorer les symptômes de la PR. Cela comprenait une réduction des articulations enflées et sensibles et de la durée des raideurs matinales. Le bien-être général s’est également amélioré.
Le MD est une façon saine de manger en général et aura des impacts positifs au-delà de l’arthrite. Un régime MD peut augmenter la perte de poids et réduire le risque de diabète et de maladies cardiovasculaires. Cela peut également réduire le risque de certains cancers. Il n’est pas étonnant qu’il suscite une attention aussi importante et bien méritée.
Qu'est-ce que le régime méditerranéen ?
Il existe souvent une confusion quant à ce qu’est MD. En effet, il n’existe pas de régime MD spécifique. MD est une méthode de changement de mode de vie alimentaire, adoptée avec d'autres habitudes saines. La recherche montre que ces changements dans votre alimentation et votre mode de vie peuvent vous aider à gérer les symptômes. Pour suivre un régime MD, procédez comme suit :
Basez vos repas et votre style de vie sur :
- Augmentation des fruits et légumes colorés à chaque repas. Visez qu’une moitié à deux tiers de l’assiette soient des légumes sans féculents. Cela comprend les légumes verts, les champignons, les courges, les betteraves, le chou-fleur ou le brocoli. N'oubliez pas de les ajouter également au petit-déjeuner.
- Les aliments fibreux tels que les grains entiers, les lentilles, les haricots et les légumes.
- Sources protéiques simples telles que les coupes maigres de viande, beaucoup d'aliments de mer, des œufs et du tofu.
- Consommez beaucoup de graisses saines - les huiles d'olive extra vierges, les noix et les graines, l'avocat et les poissons gras.
- Mangez du poisson, en particulier les poissons gras (assez important pour avoir sa propre section). La recherche montre que l'oméga 3 est importante pour le développement et la fonction du cerveau. Il peut également améliorer les symptômes articulaires RA / Jia.
- Ne mangez pas sur le pouce. La vie peut parfois être chargée, mais les aliments sont mieux digérés lorsqu’ils sont consommés à un rythme plus lent. Au moment des repas, essayez de vous détendre et de vous asseoir à table.
- Beaucoup d'activités de plein air et d'exercice doux.
- Connexion sociale.
Consommer moins et limiter :
- Aliments transformés (en particulier les aliments ultra-transformés) et plats à emporter
- Boissons sucrées – non seulement les sodas des grandes marques mais aussi les jus de fruits. Les personnes ayant un apport élevé en sucre ont des taux d’haptoglobine beaucoup plus élevés dans le sang. Des niveaux élevés d'haptoglobine augmentent les risques de diabète, de crise cardiaque, d'accident vasculaire cérébral et d'obésité.
- Graisses oméga 6 telles que les huiles végétales et de graines. Utilisez uniquement de l'huile d'olive extra vierge, de l'huile d'avocat ou de petites quantités d'huile de noix de coco.
- La viande rouge peut augmenter l’inflammation. Cela est particulièrement vrai pour les viandes transformées (par exemple les saucisses ou le bacon). Public Health England suggère de manger ces viandes avec modération. Choisissez plutôt des viandes plus maigres comme le poisson et la volaille.
- Sucres ajoutés
- Céréales raffinées telles que la farine blanche, le riz blanc et les aliments à base de farine. Concentrez-vous sur les grains entiers comme le quinoa, le riz brun et le boulgour. La farine blanche augmente la glycémie et augmente la charge inflammatoire.
- Confiserie
- Alcool - Boire trop d'alcool met la pression sur votre foie. Il peut être mieux évité ou ivre avec modération avec certains médicaments. Si vous buvez de l'alcool, il vaut mieux éviter de boire trop en une seule séance. La consommation excessive d'alcool met plus de pression sur votre foie. L'alcool a également une teneur élevée en calories et peut contribuer à la prise de poids. Votre rhumatologue peut discuter avec vous si la consommation d'alcool affectera vos médicaments. Les directives du gouvernement peuvent vous donner une idée du nombre d'unités recommandées.
Construisez votre assiette autour de protéines maigres, de graisses saines et de légumes non féculents. Ajoutez à cela une petite portion de céréales complètes.
S’il s’agit d’une façon de manger très éloignée de celle que vous avez actuellement, alors apportez de petits changements durables. Vous pouvez commencer par ajouter des protéines, des colorants et des grains entiers à chaque petit-déjeuner et travailler à partir de là.
Santé intestinale – mangez pour vos microbes intestinaux
Pourquoi?
Notre intestin abrite des milliards de bactéries, virus et champignons. Nous appelons cela notre « microbiome » intestinal. La relation entre le microbiome intestinal et le système immunitaire a un impact sur les maladies auto-immunes. Des recherches émergentes soulignent l’importance du maintien de la santé intestinale dans la gestion de ces affections.
La dysbiose est un déséquilibre entre les bactéries « amicales » et « hostiles » dans l'intestin. Ce déséquilibre peut entraîner une augmentation de l’inflammation de l’intestin. Cela peut aggraver l’inflammation des articulations dans la PR/AJI ainsi que les symptômes tels que la fatigue et le brouillard cérébral.
La dysbiose peut également provoquer un syndrome de fuites intestinales. Les fuites intestinales sont une condition dans laquelle la barrière intestinale devient plus « perméable ». Cela signifie que davantage d'eau et de nutriments peuvent passer (ou « fuir ») à travers celui-ci. Cela peut provoquer la pénétration de toxines, d’aliments, de bactéries et d’autres substances dans notre système sanguin. Notre système immunitaire réagit à cela, ce qui provoque une inflammation.
Il est essentiel de conserver un microbiome sain et ce que vous mangez compte. Vous mangez pour deux – pour vous et pour vos bactéries ! Nourrissez le microbiote utile et il contribuera à promouvoir la tolérance immunitaire et à réduire l’inflammation.
Comment faire
Augmentez les aliments riches en fibres (voir tableau 1) , les aliments prébiotiques et les aliments fermentés. Les aliments fermentés sont des aliments probiotiques qui peuvent nourrir les insectes que nous souhaitons multiplier et évincer ceux dont nous ne voulons pas. Les insectes dont nous ne voulons pas ont tendance à se nourrir de sucre et d’aliments ultra-transformés.
Retirez les glucides raffinés, les sucres et les aliments transformés. Ces aliments nourrissent les bactéries « hostiles », ce qui peut entraîner une inflammation et une dysbiose.
Aliments probiotiques
Les probiotiques sont des bactéries « amicales ». Ils peuvent améliorer notre santé en améliorant le fonctionnement de notre intestin. Pour ce faire, ils rétablissent ou maintiennent un équilibre sain dans l’intestin. Si vous prenez un médicament biologique et souhaitez ajouter des aliments fermentés à votre alimentation, vous devez le faire avec prudence. Recherchez des sources de probiotiques achetées en magasin et commerciales, plutôt que faites maison. En effet, les personnes qui prennent des médicaments biologiques sont plus sujettes aux infections. La fermentation peut provoquer la propagation de bactéries nocives si elle n’est pas effectuée dans des conditions contrôlées. Voici des exemples d’aliments probiotiques :
- Kéfir
- Kimchi
- Choucroute
- Yaourt nature/yaourt grec
- Kombucha
Aliments prébiotiques
Les prébiotiques sont l’aliment qui alimente les bonnes bactéries de votre intestin. Ce sont des types de glucides que seules les bactéries intestinales peuvent digérer. Les aliments contenant des prébiotiques comprennent :
- Ail
- Lin moulu
- Oignons
- topinambour
- Poireaux
- Asperges
- Bananes
- Avoine
- Pommes
- Avocat
Tableau 1. Céréales entières et source de fibres alimentaires
| Céréales entières | Sources de fibres alimentaires « riches en fibres » = plus de 6 g de fibres pour 100 g. Une « source de fibres » = au moins 3 g de fibres pour 100 g. |
| Blé Riz Avoine Maïs Seigle Orge Millets Sorgho | Pâtes complètes Pain complet Bouillie Son d' pour petit-déjeuner riches en fibres douce Haricots – fèves au lard, pois chiches Légumes secs Légumes Fruits, en particulier ceux dont vous mangez la peau et les graines Graines , par exemple graines de lin, graines de chia, tournesol Noix, par exemple amandes, noisettes, arachides beurre |
Huiles de poisson et acides gras oméga-3
Les acides gras oméga 3 jouent un rôle important dans la réponse inflammatoire dans le corps. Les preuves suggèrent que les oméga 3 (à partir de poissons ou de suppléments gras) peuvent améliorer les symptômes de la PRA / JIA. Cela peut prendre jusqu'à 3 mois pour voir les avantages de prendre des oméga 3 ordinaires. Ces avantages peuvent inclure une réduction du nombre d'articulations gonflées et tendres.
Suppléments d'oméga 3
La quantité de graisses oméga 3 nécessaires pour améliorer vos symptômes RA / JIA est d'environ 3 g par jour. La quantité de graisses oméga 3 contenues dans une capsule d'huile de poisson varie. Vérifiez le montant par capsule lors de la comparaison des prix. Il est important de vérifier que les suppléments d'huile de poisson sont sûrs à prendre avec tous les médicaments sur lesquels vous suivez. Demandez à un professionnel de la santé comme votre médecin généraliste ou un thérapeute nutritionnel enregistré.
Oméga 3 dans l'alimentation
Les graisses oméga 3 peuvent également provenir de la nourriture. Les sources naturelles des acides gras oméga 3 sont des poissons gras tels que le maquereau et le thon frais (non en conserve). Choisissez du poisson à partir de sources durables dans la mesure du possible. Recherchez les produits certifiés du Marine Stewardship Council (MSC). Vous pouvez également vous référer au Good Fish Guide du MSC pour obtenir des conseils. Certains poissons peuvent contenir des niveaux plus élevés de mercure et de toxines environnementales. Évitez les poissons plus anciens et plus grands (le type qui peut régaler de petits poissons). Il s'agit notamment du requin, de l'espadon et du maquereau du roi.
Les poissons plus petits sont de meilleures sources d'oméga 3. L'acronyme « SMASH » suivant peut vous aider à vous en souvenir :
Saumon
Maquereau
Anchois
Sardines
Hareng
Manger des poissons gras 2 ou 3 fois par semaine fournit un apport raisonnable d'oméga 3. Omega 3 peut également provenir de sources de plantes telles que les graines de lin et la prime de soirée. Cela a un effet plus faible sur l'inflammation que l'oméga 3 de l'huile de poisson.
Remarque : si vous prenez des suppléments d'huile de poisson, assurez-vous qu'il s'agit d'oméga 3 EPA et DHA. Utilisez toujours des produits à base d'huile de poisson pure et vérifiez qu'ils sont certifiés pour leur pureté, leur puissance et leur sécurité. Les huiles de poisson peuvent interagir avec certains médicaments, par exemple la warfarine. Demandez toujours un avis médical avant de commencer des suppléments.
Les huiles de poisson oméga 3 peuvent périr, alors assurez-vous de conserver tous les liquides au réfrigérateur et toutes les capsules dans un placard sombre. Assurez-vous que les capsules contiennent un antioxydant ajouté tel que la vitamine E pour les maintenir également plus stables.
Le ratio oméga 3 : oméga 6
Tandis que les graisses oméga 3 réduisent l'inflammation, les graisses oméga 6 peuvent augmenter l'inflammation. Il est important pour vous de réduire les graisses oméga 6 dans le régime alimentaire tout en augmentant l'oméga 3.
L'une des meilleures façons de réduire les oméga 6 est de cesser d'utiliser des huiles de tournesol / margarines / beurres étalables. Remplacez-les par du beurre réel et à l'herbe ou en utilisant de l'huile d'olive. La plupart des «écarts» ont un volume élevé d'huile de colza avec une source d'oméga 6.
Les graisses oméga 6 sont présentes dans:
- huiles végétales/de graines (pas d'huile d'olive extra vierge)
- margarines
- aliments ultra transformés
- graines et noix
- beurres à tartiner
- tous les aliments frits
- chips
- confiserie
- la plupart des aliments ultra-transformés et même les aliments d’apparence saine de la charcuterie. Regardez les ingrédients de votre houmous, de votre salsa et même de l'huile des olives !
Les noix, les graines et la volaille peuvent contenir des oméga 6. Pourtant, certains avantages de ces aliments peuvent l'emporter sur les négatifs. Concentrez-vous sur l'élimination des «graisses d'usine» artificielles plutôt que des graisses qui sont «naturellement» présentes. La nature fait bien les graisses!
Réduire l’inflammation n’est pas seulement important pour améliorer vos douleurs et raideurs articulaires. Cela réduira également votre risque de maladie cardiaque, auquel les personnes atteintes de PR courent un risque accru.
Tableau 2. Fish blanc, poissons gras et sources végétales d'Omega 3
| Corégone 1 portion par semaine, 1 portion = 140g | Omega 3 Sources de poissons huileux 2 parties par semaine 1 portion = 140 g (un petit filet) | Omega 3 Sources végétales |
| Cabillaud Aiglefin Plie Lieu jaune Coley Sole de Dover Limette Flet Rouget Grondin | Sardines Maquereau Anchois Hareng Saumon Vivaneau Pilchards Truite Sprats Crabe (frais) Whitebait | Noix Graines de citrouille Huiles végétales, par exemple huiles de colza et de lin Soja et produits à base de soja, par exemple haricots, boissons, tofu Légumes à feuilles vertes Certains œufs enrichis, yaourts, pain et pâtes à tartiner |
Légumes, fruits et antioxydants
Les antioxydants sont des substances qui peuvent prévenir ou retarder certains types de dommages cellulaires. Les fruits et légumes contiennent des antioxydants. Manger régulièrement des aliments riches en antioxydants peut être bénéfique pour votre santé. Ils peuvent réduire les symptômes de maladies chroniques, notamment l’arthrite inflammatoire.
Les variétés de fruits et légumes aux couleurs vives sont des sources particulièrement bonnes d’antioxydants. Ceux-ci inclus:
- baies
- légumes-feuilles
- Oignons rouges
- des oranges
- abricots
- carottes
- poivrons
- tomates.
Les antioxydants les plus courants sont les vitamines A, C et E, mais il en existe bien d’autres, dont certaines sont encore inconnues.
Lorsque l'inflammation se produit dans la PR, votre système immunitaire produit des substances appelées « radicaux libres ». Ceux-ci peuvent être nocifs pour votre corps. Les antioxydants présents dans les fruits et légumes aux couleurs vives peuvent aider à limiter ces dommages. Ils peuvent également avoir un effet anti-inflammatoire. Ceci est important pour améliorer les symptômes et réduire votre risque de maladie cardiaque.
Il existe de nombreuses façons d’augmenter votre consommation de légumes. Essayez de « manger l'arc-en-ciel » et consommez au moins trois couleurs de fruits ou de légumes à chaque repas. Plus de couleurs signifie plus de variété. Cette variété vous aidera à obtenir tous les différents nutriments dont votre corps a besoin.
Autres conseils
- Choisissez un nouveau légume par semaine pour cuisiner
- Garnissez vos petits déjeuners de baies colorées
- Remplacez les pâtes ou le riz par du riz aux courgettes ou au chou-fleur
- Cuire par lots un mélange de rôtis le week-end et l'ajouter aux repas hebdomadaires
- Empilez votre congélateur. Les agriculteurs emballent les fruits et légumes pour les surgeler quelques heures après leur cueillette. Cela aide à sceller les nutriments.
- Les smoothies aux légumes peuvent être un moyen utile d’augmenter votre consommation
- Mangez des fruits en dessert
Tableau 3. Fruits et légumes
| Fruits 2+ portions par jour, 1 portion = 80 g Surgelés, frais ou en conserve dans du jus de fruit | Légumes 4+ portions par jour, 1 portion = 80g Surgelés, frais ou en conserve |
| Fruits de saison Prunes séchées Pamplemousses Raisins Myrtilles Grenade Mangue Banane Pêches Pommes | Légumes de saison Pois Panais Légumes mélangés Haricots verts, carottes, maïs doux Légumes à feuilles vertes, par exemple moutarde/chou vert, chou frisé, épinards, laitue, roquette, brocoli |
Vitamines et mineraux
Il existe des vitamines et des minéraux spécifiques dont les personnes atteintes de PR sont plus susceptibles de présenter une carence :
Calcium
L'utilisation de stéroïdes peut augmenter le risque d'ostéoporose (un affaiblissement des os). En effet, les stéroïdes peuvent empêcher l’organisme d’absorber le calcium comme il le devrait. Choisissez du lait entier biologique. Si vous utilisez du lait de soja ou d'autres alternatives, utilisez des produits enrichis en calcium. N’oubliez pas que le lait de soja ne contient pas de calcium. Le calcium et la vitamine D sont importants pour garantir des os solides et sains.
Vitamine D
La carence en vitamine D est plus fréquente chez les personnes atteintes de PR. Les preuves suggèrent que cela peut conduire à une progression plus rapide de la maladie. La vitamine D ressemble plus à une hormone qu’à une vitamine et a un effet puissant sur le système immunitaire. Il est important pour les personnes souffrant de problèmes articulaires de maintenir leur apport en vitamine D à de bons niveaux.
Votre médecin généraliste peut déterminer si votre taux de vitamine D est trop faible grâce à une analyse de sang. Ceux qui sont peu exposés au soleil peuvent avoir besoin d’un supplément. Certaines personnes atteintes de PR/AJI prennent des médicaments qui peuvent les rendre plus sensibles aux coups de soleil. Cela peut limiter leur exposition au soleil.
Il est important pour toute personne souffrant d’une maladie auto-immune de vérifier son taux de vitamine D. Si vous prenez des suppléments de vitamine D, vérifiez ces niveaux tous les trois mois. Votre corps peut stocker des vitamines liposolubles comme A, D et E, qui peuvent être toxiques à des niveaux élevés. Demandez à votre médecin de vérifier vos niveaux de vitamine D avant de prendre des niveaux élevés de vitamine D.
Tableau 4. Sources alimentaires de fer, de calcium et de vitamine D
| Aliments riches en fer | Aliments riches en calcium | Sources de vitamine D |
| Viande rouge maigre Œufs Légumes à feuilles vertes Pois Haricots et lentilles Céréales enrichies pour petit-déjeuner | Yaourt Lait Fromage Amandes Sardines/sardins (poisson dont on mange les arêtes) Boissons de soja enrichies Légumes à feuilles vert foncé Céréales, lait ou substituts du lait enrichis | Poisson gras, Céréales pour petit-déjeuner enrichies Margarine enrichie |
Hors gluten
La maladie coeliaque est une maladie auto-immune. C'est une condition dans laquelle le système immunitaire attaque le corps lorsque vous mangez du gluten. La maladie cœliaque présente de nombreux points communs avec la PR et les personnes atteintes de PR sont plus susceptibles de la développer.
Les régimes sans gluten peuvent être particulièrement bénéfiques pour les personnes atteintes de la maladie coeliaque. Ils peuvent également aider les personnes moins sensibles au gluten. Une étude de BMC Gastroenterology a démontré les bienfaits d’un régime sans gluten. L’étude a révélé une amélioration des symptômes et une réduction de l’inflammation chez les personnes intolérantes au gluten. Cela incluait les personnes atteintes de la maladie coeliaque.
Le gluten est présent dans de nombreux aliments transformés. C'est une protéine présente dans le blé, l'orge et le seigle. Décider si un régime sans gluten vous serait bénéfique est très individuel. Un journal alimentaire et vos symptômes peuvent vous aider à déterminer si vous êtes sensible au gluten. Voir ci-dessous pour plus d’informations sur la façon de démarrer un journal alimentaire.
Comment faire:
Retirez toutes les céréales contenant du gluten pendant trois semaines. Ceci comprend
- Blé (pâtes, couscous, pain, biscuits, gâteau)
- Seigle
- Orge
- Malt
Lisez tous les ingrédients et soyez strict pendant les trois semaines. Choisissez un moment où vous n'avez pas besoin de dépendre des autres pour cuisiner (par exemple, les vacances, les mariages).
Après trois semaines, réintroduisez une grande portion d'aliments contenant du gluten (par exemple de la baguette). Arrêtez d'en manger pendant 72 heures, mais remarquez tous les symptômes. Si vous avez une mauvaise réaction, vous pourriez souffrir d'une sensibilité ou d'une maladie cœliaque. Si vous pensez avoir un problème avec le gluten, parlez-en à votre médecin généraliste. Ils peuvent vous tester pour la maladie cœliaque, car il existe des preuves que les personnes atteintes de PR et d'AJI peuvent y être plus sujettes. Vous devriez passer ce test pendant que vous suivez toujours un régime contenant du gluten, il est donc préférable de passer le test puis de l'exclure.
Diminuez les glucides raffinés et les aliments sucrés.
Lorsque vous excluez tout type d’aliment de votre alimentation, il est important d’obtenir les bons nutriments provenant d’autres aliments. Demander conseil à un nutritionniste ou à un diététicien peut vous aider à y parvenir.
Compléments alimentaires
Il existe de nombreuses preuves démontrant que certains suppléments peuvent aider à améliorer la PR/AJI. Cela peut se faire par des effets anti-inflammatoires et anti-oxydants ou par un soutien aux articulations. Avant de prendre des suppléments, vous devez demander conseil à un professionnel de la santé. Vérifiez auprès de votre équipe de rhumatologie que le supplément n'interférera pas avec vos médicaments. Cela inclut les médicaments pris pour d’autres affections, qu’ils soient prescrits ou en vente libre.
Le méthotrexate abaisse les niveaux d'une vitamine appelée « acide folique ». Des suppléments d'acide folique sont généralement prescrits avec du méthotrexate pour compléter ces niveaux. Ils peuvent également réduire certains effets secondaires du méthotrexate.
Votre médecin généraliste peut vous recommander un supplément de calcium et/ou de vitamine D si vous prenez des stéroïdes. Il est important de prendre uniquement la dose recommandée. Un professionnel de la santé devrait réexaminer cela tous les quelques mois.
Modifier son régime alimentaire et ajouter des suppléments est très individuel. Ce qui peut fonctionner pour certains pourrait ne pas fonctionner du tout pour quelqu’un d’autre ou créer davantage de problèmes.
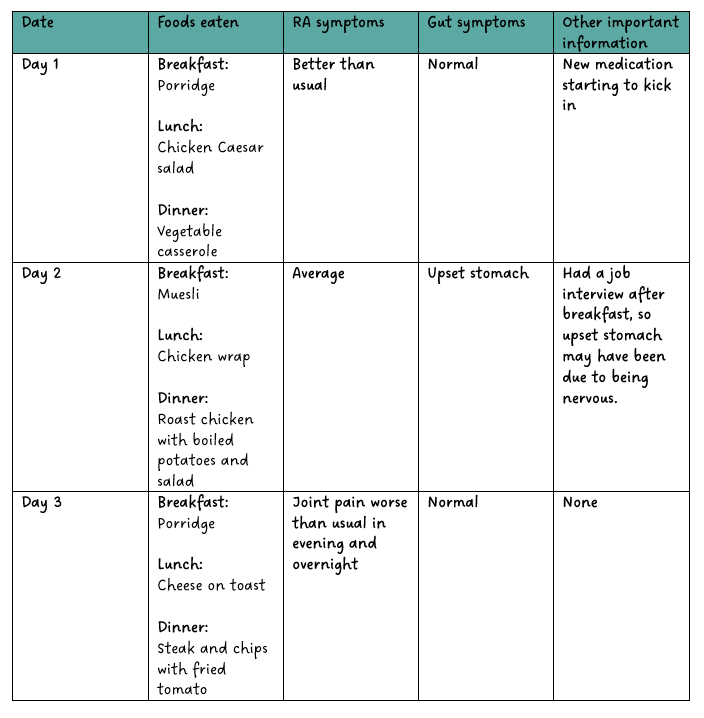
Comment tenir un journal alimentaire et des symptômes
Un journal alimentaire et des symptômes peut vous aider à identifier les types d’aliments susceptibles d’aggraver vos symptômes de PR/AJI. Cela peut également vous aider à identifier des intolérances ou des sensibilités alimentaires plus générales.
Voir ci-dessous pour un exemple de journal alimentaire et de symptômes. Incluez une colonne pour les « symptômes intestinaux » si vous pensez que certains aliments peuvent irriter votre estomac. Utilisez le journal pour suivre les aliments que vous mangez et les effets qu'ils peuvent avoir sur votre corps. Il est également bon d'avoir une colonne pour les « autres informations importantes ». C'est un endroit pour vous permettre de noter les raisons non alimentaires pour lesquelles vos symptômes peuvent s'améliorer ou s'aggraver.
Si vous remarquez que certains aliments aggravent vos symptômes de PR/AJI, essayez de les exclure de votre alimentation. Faites cela pendant plusieurs jours pour voir si les symptômes s'améliorent. Vous pouvez également essayer de les réintroduire pour voir si les symptômes réapparaissent. Vous devrez peut-être le faire plusieurs fois pour en être sûr.
De nombreux essais et erreurs peuvent être nécessaires pour identifier les aliments qui pourraient vous causer des problèmes. Il peut être difficile de séparer l’impact de l’alimentation de celui d’autres facteurs. Dans la mesure du possible, il est préférable d’utiliser un journal alimentaire et des symptômes sous la surveillance d’un diététiste ou d’un nutritionniste. Ils peuvent vous aider à identifier les aliments problématiques. Ils peuvent également vous aider à obtenir les bons nutriments provenant d’autres aliments après avoir supprimé certains aliments de votre alimentation.
Exemple de journal alimentaire et de symptômes
Conclusion
Apporter des modifications à votre alimentation peut vous aider à gérer votre PR ou votre AJI. De simples changements alimentaires peuvent réduire l’inflammation et contribuer à soutenir un système immunitaire sain. Le régime méditerranéen présente des preuves solides de sa capacité à réduire l’activité de la maladie et à améliorer ses symptômes. L'exclusion du gluten peut bénéficier à certaines personnes, en particulier celles qui sont sensibles au gluten. Les suppléments de vitamine D peuvent améliorer le fonctionnement du système immunitaire et la santé des os. Maintenir un intestin sain peut vous aider à gérer votre PR/AJI. Les probiotiques et une alimentation riche en légumes colorés aideront à garder votre intestin en bonne santé. La thérapie nutritionnelle peut améliorer la qualité de vie et vous aider à gérer vos symptômes. Il s’agit d’un élément important de votre plan de traitement et vous aidera à prendre en charge vous-même votre PR/AJI.
Gemma Westfold, thérapeute nutritionnelle agréée
Pour plus d'informations sur Gemma, cliquez ici pour visiter son site Web et lire ses blogs sur la nutrition.
Mise à jour : 25/07/2024