Continuez à prendre les pilules
L’adhésion est souvent plus facile à dire qu’à faire. En termes plus larges, il s'agit de « la mesure dans laquelle le comportement d'un patient suit un avis médical », et qu'il s'agisse de la prise de médicaments, du suivi d'un régime ou de l'adoption de changements de style de vie, il ne fait aucun doute que cela peut nécessiter une endurance psychologique.

L’importance cruciale de l’observance dans la prise en charge de la polyarthrite rhumatoïde
Le vocabulaire a peut-être évolué de la conformité (ou de la concordance) qui, à l’ère de l’implication croissante des patients dans les décisions et d’une approche plus collaborative des soins, semble désormais critique et implique l’obéissance – est quelque chose avec lequel nous avons tous encore du mal. Pour les maladies chroniques en général, les meilleures preuves suggèrent que les patients ne prennent leur traitement que la moitié du temps, et pour les patients atteints de PR, ce chiffre varie entre 30 % et 80 %. Pire encore, ces difficultés passent souvent inaperçues ou ne sont pas signalées. Les patients sont souvent réticents à admettre leur non-observance, craignant la désapprobation, et des études suggèrent que les médecins ont du mal à poser des questions à ce sujet, supposant qu'un échec à répondre au traitement nécessite un changement de médicament plutôt qu'une discussion franche. En outre, une étude récente a suggéré que les médecins ne peuvent identifier de manière fiable que les patients qui prennent leurs médicaments plutôt que ceux qui ne le font pas , laissant ainsi tomber précisément ceux qui ont le plus besoin de soutien. Le résultat? Malheureusement, les preuves sont sans équivoque : le succès du traitement contre la PR dépend de l'observance – et les patients qui ne suivent pas leur traitement courent le risque de poussées de la maladie et de douleurs et raideurs persistantes, de lésions articulaires et d'invalidité. Des études récentes ont montré que les scores d’activité de la maladie (DAS28), les marqueurs inflammatoires (ESR et CRP), les lésions radiologiques et l’impact fonctionnel sont tous significativement plus faibles chez les patients ayant une bonne observance du traitement. Une meilleure observance devrait signifier une meilleure qualité de vie, mais nous devons accepter que cela représente parfois un défi de taille.
Les patients peuvent avoir des difficultés avec les DMARD de manière intermittente ou constante, et pour des raisons très différentes, mais la non-observance se divise généralement en modèles involontaires ou intentionnels. La non-observance involontaire est souvent due soit à des difficultés physiques, soit à un simple oubli de prendre des médicaments. D'une certaine manière, ce sont peut-être les problèmes les plus faciles à surmonter, et il existe des « astuces » que les patients peuvent utiliser, comme des alertes de rappel sur les téléphones portables ou, pour les moins soucieux d'Internet, des notes autocollantes sur les miroirs de la salle de bain ou sur les réfrigérateurs. Une de mes patientes enroule un « horrible serre-tête rose » autour de sa brosse à dents – tout ce qui fonctionne pour rafraîchir la mémoire. Avec le DMARD le plus courant, le méthotrexate, pour lequel l'observance du traitement hebdomadaire peut être difficile, adopter l'habitude de prendre du méthotrexate le lundi (et de l'acide folique le vendredi) peut faire une grande différence. Les difficultés liées à la prise physique de comprimés ou d'injections peuvent également être gênantes, mais des infirmières spécialisées sont souvent en mesure d'aider et de conseiller à cet égard.
Malheureusement, le type de non-observance le plus difficile est intentionnel. Cela signifie une décision concrète de ne pas prendre de médicament et repose souvent sur des convictions personnelles concernant l'équilibre entre le besoin du médicament et le risque perçu, les effets secondaires ou les pensées et craintes liées à sa prise ; malheureusement, les DMARD sont souvent perdants dans cette analyse risque-bénéfice. Il est décourageant de penser, par exemple, que les AINS sont mieux observés que n'importe quel traitement de fond, y compris les thérapies biologiques, car ils sont familiers, apportent un soulagement immédiat et sont toujours (à tort) considérés comme sans risque : « … si je peux achetez-le à la pharmacie et il n'a pas besoin de surveillance, cela ne peut pas être mauvais pour moi… ». Cette non-adhésion intentionnelle est dynamique, sensible à plusieurs influences et est naturellement parfois difficile à discuter et à aborder. Les patients peuvent ne pas commencer le traitement en raison du chagrin/de la colère suscités par leur nouveau diagnostic, de la difficulté à comprendre la maladie ou ses traitements, de la perception du risque du traitement par rapport au risque de progression de la maladie, etc. Il est essentiel qu'ils aient le temps et l'espace (et même le courage) pour soulever et discuter de ces questions dès que de nouvelles croyances et de nouveaux comportements sont adoptés. La lenteur d’action de nombreux médicaments contre la PR constitue ici un facteur supplémentaire. Plus tard au cours de la maladie, les problèmes peuvent encore être liés à des différences entre un patient et son équipe soignante dans la « conviction du besoin ». Cela s'applique particulièrement aux patients dans les états de faible activité de la maladie (DAS 2.6-3.2) qui peuvent avoir le sentiment qu'ils « vont réellement bien pour le moment » et être réticents à augmenter davantage leur traitement, bien que leur médecin ou leur infirmière puisse recommander une escalade afin de réduire maladie résiduelle dans le cadre de Treat To Target. Sans un dialogue honnête à chaque étape et entre toutes les parties, de précieuses opportunités sont perdues.
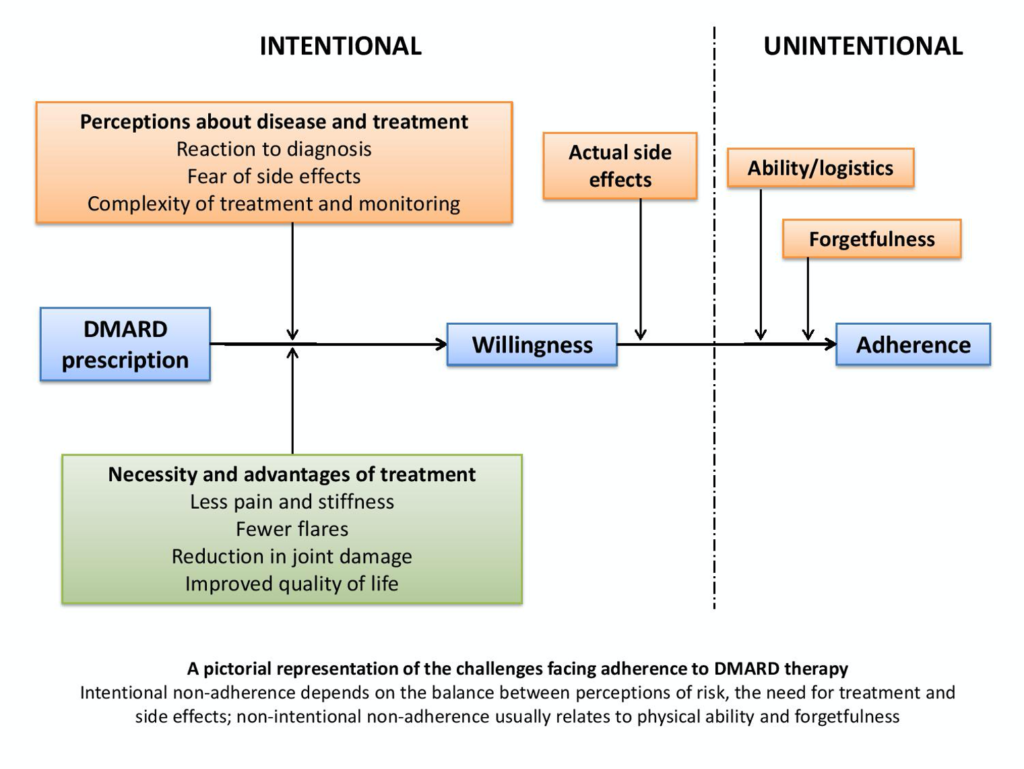
Une meilleure compréhension des facteurs de risque de non-observance pourrait permettre un meilleur soutien pour ceux qui ont vraiment du mal à prendre leurs DMARD. Les principaux facteurs associés à la non-observance sont des facteurs socio-économiques et de santé (en particulier une mauvaise relation médecin-patient), liés à l'état de santé et à la thérapie (complexité du traitement et effets secondaires, tant redoutés que réels) et liés au patient (croyances et présence d'autres facteurs psychologiques, notamment la dépression). Cependant, comme pour tout le reste de la PR, il n'existe pas de patient « typique » ni de profil de risque – même si, comme prévu, une étude récente a souligné que les convictions du patient quant à la nécessité d'un traitement et d'une bonne relation médecin-patient sont cruciales. La plupart des patients atteints de PR ont en fait des convictions positives quant à la nécessité de prendre leurs médicaments, mais les niveaux d'inquiétude concernant les effets secondaires sont également élevés (en particulier lorsque le traitement nécessite des analyses de sang régulières pour surveiller les effets secondaires), et c'est peut-être dans la nature humaine de s'en souvenir le plus profondément. la seule mauvaise histoire de traitement face à plusieurs meilleures. En général, si le sentiment de nécessité l’emporte sur leurs inquiétudes, les patients prendront leurs médicaments – jusqu’à ce que leurs perceptions changent, et il faudra alors négocier un paysage psychologique différent.
Cependant, la reconnaissance du problème, tant par les patients que par leur équipe soignante, ne représente que la moitié du chemin, et un dialogue honnête et ouvert sur les difficultés d’observance à tous les stades de la maladie est crucial. Les patients doivent comprendre qu’ils ne sont pas seuls. Ils devraient se sentir habilités à reconnaître pourquoi ils luttent et à trouver le courage d'exprimer les préoccupations qui dominent leurs décisions de traitement ; demander de l'aide à la famille, aux amis, aux médecins généralistes et au NRAS peut être inestimable ici. Les professionnels de la santé doivent également poser les bonnes questions et faire preuve de flexibilité et d’ouverture d’esprit quant aux réponses qu’ils obtiennent. Parfois, les solutions les plus simples sont vraiment les meilleures, et le soutien peut grandement contribuer à changer les croyances négatives, améliorant ainsi l’observance et les résultats pour les patients atteints de PR.
Médicaments contre la polyarthrite rhumatoïde
Nous pensons qu'il est essentiel que les personnes vivant avec la PR comprennent pourquoi certains médicaments sont utilisés, quand ils sont utilisés et comment ils agissent pour gérer la maladie.
Commande/Téléchargement