Вплив ревматоїдного артриту на легені
Легені можуть бути уражені при РА внаслідок самого РА або як наслідок лікування,що проводиться для лікування РА.
Існує три ситуації, за яких легені можуть бути негативно уражені у людей з ревматоїдним артритом:
- Прямий вплив ревматоїдного захворювання на легені
- Побічний вплив лікування ревматоїдного артриту на тканину легень
- Інфекції грудної клітки, як наслідок самого ревматоїдного захворювання або імуносупресивної терапії, що застосовується для його лікування, що спричиняє подальше погіршення функції легень
Ця стаття має на меті надати огляд цих трьох способів ураження легень.
1. Прямий вплив ревматоїдного захворювання на тканину легень та плевру
У людей з ревматоїдним артритом може розвинутися захворювання легень внаслідок атаки імунної системи на суглоби та інші тканини. Можуть виникати різні типи захворювань легень, включаючи інтерстиціальне захворювання легень (ІЗЛ), бронхоектазію та облітеруючий бронхіоліт. При кожному з них може виникнути запалення та пошкодження легеневої тканини, що знижує здатність поглинати кисень з повітря, яким ми дихаємо, у кровотік та викликає задишку у хворих. Часто це супроводжується постійним кашлем, особливо при фізичному навантаженні. Для підтвердження діагнозу використовуються дихальні проби (також звані тестами функції легень або тестами легеневої функції) та комп'ютерна томографія легень, а також описуються точні закономірності захворювання легень.
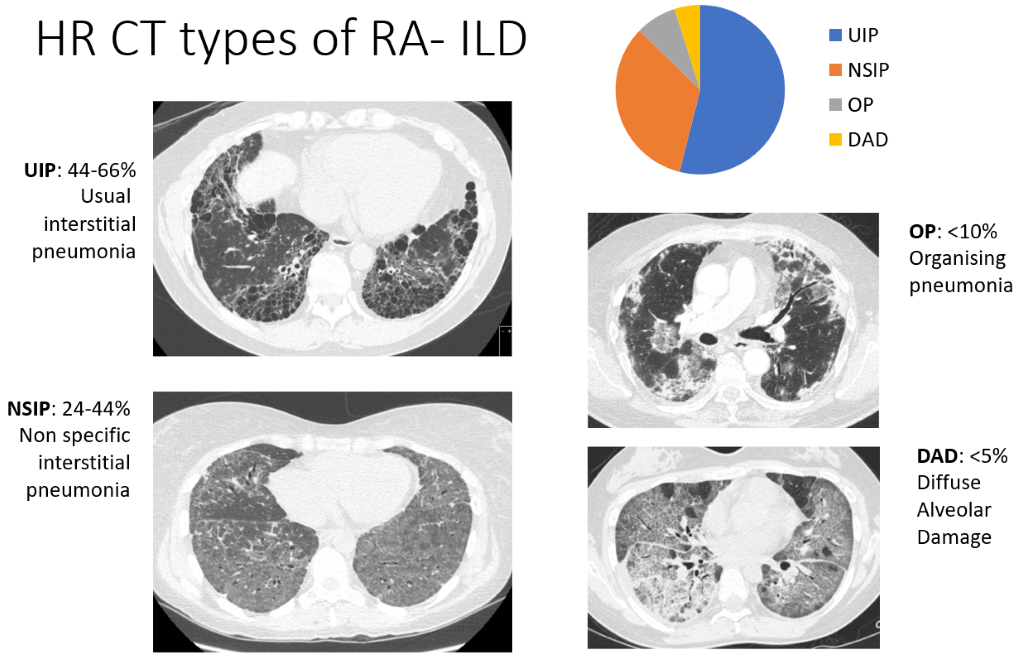
Інтерстиціальна хвороба легень (ІХЛ)
При інтерстиціальному захворюванні легень (ІЗЛ) імунні клітини накопичуються в легенях, що супроводжується потовщенням або фіброзом тканин. Це означає, що повітряні мішечки (альвеоли) менш здатні поглинати кисень, який ми вдихаємо, у кров. Хоча КТ-сканування показує ознаки ІЗЛ у значної частини пацієнтів з ревматоїдним артритом (понад половину в деяких дослідженнях), це не є достатньо поширеним, щоб викликати задишку або кашель у більшості, причому симптоми, за оцінками, виникають лише у 5% пацієнтів з ревматоїдним артритом. КТ-зображення настільки характерні, що рентгенологи можуть описати чотири моделі ІЗЛ, перелічені нижче в порядку їхньої поширеності:
- інтерстиціальна пневмонія (ІП) – найпоширеніша форма
- неспецифічна інтерстиціальна пневмонія (НІП)
- організуюча пневмонія (ОП) та дифузне альвеолярне ураження (ДАУ) – значно рідше
Пацієнти з РА, які мають більшу ймовірність розвитку ІЛД, включають:
- ті, хто курив
- мають ревматоїдні вузлики
- розвинувся РА у відносно старшому віці
- мають ревматоїдний фактор та антитіла до ЦЦП
- чоловіки
Зазвичай ІЛД розвивається через кілька років після встановлення діагнозу РА, але до чверті пацієнтів з РА мають ІЛД з моменту першого розвитку РА або навіть до ураження суглобів. Історично лікування ІЛД не існувало, а виживання було низьким, що є другою найпоширенішою причиною передчасної смерті (після серцево-судинних проблем, таких як інфаркти та інсульти) у людей з РА. Однак зараз доступна додаткова допомога, і є докази того, що деякі методи лікування, включаючи мікофенолату мофетилу, ритуксимаб та абатацепт, уповільнюють або навіть запобігають прогресуванню ІЛД.
Бронхоектазія
Бронхоектазія – це стан, при якому розширюються гілки дихальних шляхів. Це може виникати як наслідок рецидивуючих інфекцій або через їх розтягування внаслідок фіброзу, як це трапляється при ІЛД. Наслідком цього є накопичення слизу та секретів у дихальних шляхах, а не їх викачування. Затримка секретів є проблемою, оскільки це зменшує потік повітря, а отже, і поглинання кисню, що призводить до задишки у хворого при фізичному навантаженні. Затримка секретів також сприяє росту бактерій, що підвищує ймовірність інфекцій грудної клітки, і в найпоширеніших випадках вони стають повторюваною проблемою. Як і при ІЛД, ознаки частіше спостерігаються на КТ, ніж повідомляють пацієнти, причому до 30% пацієнтів мають ділянки бронхоектазії, але набагато менше мають симптоми. Існують деякі теорії «курки та яйця» щодо бронхоектазії та ревматоїдного артриту (РА), згідно з якими бактерії в бронхоектазії є причиною антитіл до КПК, які потім провокують розвиток РА, а також що імуносупресія, яка використовується для лікування РА, призводить до рецидивуючих інфекцій грудної клітки, які зрештою призводять до бронхоектазії.
Облітеруючий бронхіоліт
Облітеруючий бронхіоліт – це ще одне запальне захворювання, при якому найдрібніші дихальні шляхи (бронхіоли) блокуються або обструктуються. Це означає, що зменшується потік повітря до повітряних мішечків, а отже, і поглинання кисню зменшується. Уражена людина відчуває задишку, може мати кашель і хрипи. Цей стан частіше спостерігається внаслідок вдихання хімічних речовин, таких як діацетил, що використовується як ароматизатор у попкорні для мікрохвильової печі та електронних сигаретах, але рідко може також виникати у людей з ревматоїдним артритом (РА). На відміну від інтерстиціального захворювання легень (ІЗЛ), симптоми можуть початися протягом короткого періоду часу, швидко погіршуватися, а за відсутності оборотного лікування найважчі випадки можуть вимагати трансплантації легень.
Плевра — це двошарова оболонка, що оточує легені. У деяких людей з ревматоїдним артритом плевральні шари можуть бути уражені запаленням, що призводить до потовщення плевральної тканини та скупчення рідини в плевральній порожнині. Це частіше трапляється у чоловіків та людей з ревматоїдними вузликами. Потовщення плеври та рідина можуть виникати навколо однієї або обох легень, і хоча ознаки цього є у понад половини всіх пацієнтів з ревматоїдним артритом на комп'ютерній томографії, у більшості випадків ступінь потовщення незначний, і набагато менше 10% відчувають біль або задишку від плеврального захворювання. Часто для підтвердження діагнозу необхідно проводити обстеження, що вимагає взяття зразків рідини та плевральної біопсії, щоб відрізнити ревматоїдну плевральну рідину від інфекції (бактерій або туберкульозу) або раку. Стандартні методи лікування ревматоїдного артриту зазвичай ефективні при плевральному захворюванні, і лише дуже рідко потрібне хірургічне втручання для запобігання скупченню рідини.
Вузлики є ознакою ревматоїдного артриту (РА) і можуть виникати в легенях або на плеврі. Вони являють собою скупчення імунних клітин, часто розташованих на задній частині ліктя, і хоча вони є ознакою надмірної активності імунної системи (частина процесу захворювання РА), самі вузлики рідко викликають симптоми і зазвичай не завдають шкоди. При наявності в легенях вони можуть бути поодинокими або множинними та мати розмір від кількох міліметрів до кількох сантиметрів, коли їх можна побачити на рентгенограмі грудної клітки. Хоча вони мають деякі характерні ознаки на КТ та ПЕТ, іноді для підтвердження діагнозу необхідно взяти біопсію (невеликий зразок тканини), оскільки вони можуть виглядати так само, як рак. Лікування метотрексатом може збільшити розмір ревматоїдних вузликів і зробити їх більш численними, тоді як інші методи лікування, включаючи ритуксимаб та інгібітори JAK, ефективні для їх зменшення.
2. Вплив лікування ревматоїдного артриту на тканину легень або плевру
В принципі, будь-які ліки, які ефективно пригнічують запальні процеси, спричинені імунною системою, що викликають ревматоїдний артрит (РА), також повинні бути ефективними при всіх проявах захворювання у всіх органах. Загалом це вірно, оскільки в багатьох випадках ранні ознаки захворювання легень або плеври на КТ ніколи не прогресують до такої міри, що у хворого виникає задишка або кашель, через ефективність ліків, які він приймає. Тим не менш, коли виявляється, що захворювання легень, спричинене РА, погіршується, буває важко визначити, чи це пов'язано з тим, що існуюча терапія не є повністю ефективною у придушенні запального процесу РА, чи, навпаки, з тим, що сама терапія має прямий токсичний вплив на легені або непрямий вплив як наслідок інфекцій грудної клітки.
Метотрексат (MTX) є одним з найважливіших модифікуючих перебіг захворювання протиревматичних препаратів (DMARD), що використовуються для лікування ревматоїдного артриту (РА). Він дуже рідко пов'язаний з алергічною реакцією легень, яка називається гіперчутливим пневмонітом (менш ніж у 1% людей). Це часто відбувається рано, протягом першого року лікування, але може тривати до 3 років після початку лікування. Пацієнти погіршуються протягом кількох днів, з'являються задишка, лихоманка та нездужання. Припинення прийому MTX та призначення високих доз стероїдів протягом короткого часу достатньо для одужання більшості випадків. Однак, оскільки гіперчутливий пневмоніт може бути важким і навіть небезпечним для життя, людям з уже існуючим захворюванням легень (таким як ХОЗЛ) не починають прийом MTX, якщо вважається, що вони можуть не вижити після MTX-пневмоніту, якщо він виникне. Окрім цієї реакції та можливості збільшення кількості ревматоїдних вузликів, немає жодних доказів того, що MTX підвищує ймовірність виникнення будь-яких інших ускладнень легень, пов'язаних з РА, таких як ІЛД, і навпаки, може мати захисний ефект, ефективно лікуючи основний процес захворювання РА.
Сульфасалазин пов'язують із вовчакоподібним синдромом, при якому спостерігається плевральне захворювання, а також із гіперчутливою «еозинофільною» пневмонією. Ці явища не є поширеними та зазвичай є оборотними після припинення лікування.
Лефлуномід дуже рідко пов'язують з розвитком ІЛД, особливо у людей азійського походження.
Ранні повідомлення про інгібітори ФНП (ІФНП) вказували на зв'язок з прогресуючим ІЛД та смертю. Однак, було важко визначити, чи був цей зв'язок спричинений препаратами, оскільки ІФНП спочатку призначалися людям з тяжкою ІЛД на пізніх стадіях з високим ризиком інфекцій грудної клітки та низькою ймовірністю виживання. Не було виявлено, що цей клас біологічних препаратів викликає ІЛД у людей з іншими імунообумовленими захворюваннями, які самі по собі не пов'язані із захворюваннями легень (наприклад, псоріаз, коліт), але обережність все ще важлива при початку біологічної терапії для пацієнта з тяжким захворюванням легень та високим ризиком інфекції грудної клітки.
Наразі ритуксимаб, абатацепт та мікофенолату мофетилу є кращими варіантами порівняно з інгібіторами некрозу пухлини (ФНП), частково через дещо нижчий ризик інфекцій грудної клітки.
4. Інфекції грудної клітки
Люди з ревматоїдним артритом (РА) та захворюваннями легень мають кілька причин підвищеного ризику інфекцій грудної клітки (бронхіту та пневмонії). По-перше, оскільки легені пошкоджені, природний захист від інфекції знижується. Ситуація погіршується у людей, які курять або піддаються впливу диму чи інших легеневих токсинів, і необхідно докласти всіх зусиль, щоб кинути палити. Це на додаток до того факту, що куріння знижує ефективність базисних протиревматичних препаратів (БПРП) та інгібіторів некрозу пухлини (ФНП). По-друге, лікування РА (всі БПРП та біологічні препарати) працює шляхом пригнічення імунної системи. Таким чином, вони знижують захист організму від інфекції та збільшують ризик інфекцій. Крім того, може розвинутися небажаний цикл, в якому прийом БПРП та біологічної терапії необхідно перервати, щоб забезпечити одужання від інфекцій грудної клітки, що, у свою чергу, призводить до загострення РА та його захворювання легень, що спричиняє більше пошкодження легень та ще більшу схильність до інфекцій.
Необхідно знайти баланс між ризиком інфекції та лікуванням основного ревматоїдного процесу. Корисні заходи включають уникнення контакту з джерелами інфекції, такими як місця скупчення людей, своєчасне вакцинування (щорічна вакцинація від грипу, одноразова пневмококова полісахаридна вакцина проти грипу) та дихальні вправи для сприяння природним шляхам очищення легеневих секретів. Дуже важливо відмовитися від куріння.
Хоча всі базисні протиревматичні препарати (DMARD) та біологічна терапія несуть підвищений ризик інфекції, стає дедалі очевиднішим, що стероїди (преднізолон) несуть найбільший ризик з усіх, і слід докласти всіх зусиль для припинення лікування пероральними стероїдами (преднізолоном) у людей з ревматоїдним захворюванням легень.
Оновлено: 29/10/2019