Bierz dalej pigułki
Przestrzeganie zasad często łatwiej powiedzieć, niż zrobić. W najszerszym ujęciu definiuje się je jako „stopień, w jakim zachowanie pacjenta jest zgodne z zaleceniami lekarza” i niezależnie od tego, czy dotyczy to przyjmowania leków, przestrzegania diety czy zmian w stylu życia, nie ma wątpliwości, że może wymagać wytrzymałości psychicznej.

Krytyczne znaczenie przestrzegania zaleceń lekarskich w leczeniu reumatoidalnego zapalenia stawów
Słownictwo mogło odejść od stosowania się (lub zgodności), które w dobie rosnącego zaangażowania pacjenta w decyzje i bardziej opartego na współpracy podejścia do opieki wydaje się obecnie osądzające i implikuje posłuszeństwo – jest czymś, z czym wszyscy wciąż się zmagamy. Ogólnie rzecz biorąc, w przypadku chorób przewlekłych najlepsze dowody wskazują, że pacjenci podejmują leczenie tylko w połowie przypadków, a w przypadku pacjentów z RZS odsetek ten waha się od 30% do 80%. Co gorsza, takie trudności często pozostają niezauważone lub niezauważone. Pacjenci często niechętnie przyznają się do nieprzestrzegania zaleceń, obawiając się dezaprobaty, a badania sugerują, że lekarze źle o to pytają, zakładając, że brak reakcji na terapię wymaga zmiany leku, a nie szczerej dyskusji. Ponadto z niedawnego badania wynika, że lekarze mogą wiarygodnie identyfikować jedynie tych pacjentów, którzy rzeczywiście przyjmują leki, a nie tych, którzy tego nie robią , tym samym pomijając tych, którzy potrzebują największego wsparcia. Wynik? Niestety, dowody są jednoznaczne, powodzenie terapii RZS zależy od przestrzegania zaleceń, a pacjenci, którzy nie podejmują leczenia, są narażeni na ryzyko zaostrzeń choroby oraz utrzymującego się bólu i sztywności, uszkodzenia stawów i niepełnosprawności. Niedawne badania wykazały, że wskaźniki aktywności choroby (DAS28), markery stanu zapalnego (ESR i CRP), uszkodzenia rentgenowskie i wpływ na funkcjonowanie są znacznie niższe u pacjentów dobrze przestrzegających leczenia. Lepsze przestrzeganie zaleceń powinno oznaczać lepszą jakość życia, ale musimy zaakceptować fakt, że czasami jest to trudne zadanie.
Pacjenci mogą zmagać się z DMARD sporadycznie lub stale i z bardzo różnych powodów, ale nieprzestrzeganie zaleceń zazwyczaj dzieli się na wzorce niezamierzone lub zamierzone. Niezamierzone nieprzestrzeganie zaleceń często wynika z fizycznych trudności lub po prostu z zapomnienia o przyjmowaniu leków. Z jednej strony mogą to być najłatwiejsze do pokonania problemy, a istnieją „sztuczki”, z których mogą skorzystać pacjenci, takie jak przypomnienia w telefonach komórkowych lub, w przypadku osób mniej myślących elektronicznie, notatki samoprzylepne na lustrach w łazience lub na lodówkach. Jedna z moich pacjentek owija wokół szczoteczki do zębów „straszną różową opaskę do włosów” – cokolwiek, co działa na pamięć. W przypadku najpowszechniejszego DMARD, metotreksatu, w przypadku którego przestrzeganie cotygodniowych leków może być trudne, przyjęcie nawyku przyjmowania metotreksatu w poniedziałek (i kwasu foliowego w piątek) może mieć duże znaczenie. Trudności z fizycznym przyjmowaniem tabletek czy zastrzyków również mogą być kłopotliwe, jednak często pielęgniarki specjalistyczne są w stanie pomóc i doradzić w tym zakresie.
Niestety, trudniejszy rodzaj nieprzestrzegania zasad ma charakter zamierzony. Oznacza to konkretną decyzję o nieprzyjmowaniu leku i często opiera się na osobistych przekonaniach dotyczących równowagi pomiędzy potrzebą zażywania leku a postrzeganym ryzykiem, skutkami ubocznymi lub przemyśleniami i obawami związanymi z jego zażywaniem; niestety DMARD często przegrywają w tej analizie ryzyka i korzyści. Otrzeźwiająca jest na przykład myśl, że NLPZ są lepiej przestrzegane niż jakiekolwiek DMARD, w tym terapie biologiczne, ponieważ są znane, przynoszą natychmiastową ulgę i nadal są (niesłusznie) uważane za wolne od ryzyka: „...jeśli mogę kup go w aptece i nie trzeba go monitorować, nie może mi to zaszkodzić…”. To zamierzone nieprzestrzeganie zasad jest dynamiczne, podatne na szereg wpływów i, co zrozumiałe, czasami trudne do omówienia i rozwiązania. Pacjenci mogą nie rozpocząć leczenia ze względu na żal/złość związaną z nową diagnozą, trudności w zrozumieniu choroby lub jej leczenia, postrzeganie ryzyka leczenia w stosunku do ryzyka postępu choroby i tak dalej. Bardzo ważne jest, aby mieli czas i przestrzeń (a nawet odwagę), aby podnosić i omawiać te kwestie na wczesnym etapie przyjmowania nowych przekonań i zachowań. Dodatkowym czynnikiem jest tutaj powolny początek działania wielu leków na RZS. W późniejszym okresie choroby problemy mogą w dalszym ciągu wynikać z różnic między pacjentem a zespołem medycznym w zakresie „wiary w potrzebę”. Dotyczy to szczególnie pacjentów w stanach niskiej aktywności choroby (DAS 2.6-3.2), którzy mogą czuć, że „na razie radzą sobie dobrze” i niechętnie zwiększają intensywność leczenia, chociaż lekarz lub pielęgniarka mogą zalecić eskalację w celu zmniejszenia choroby resztkowej w ramach programu Treat To Target. Bez uczciwego dialogu na każdym etapie i prowadzonego przez wszystkie strony cenne możliwości zostaną utracone.
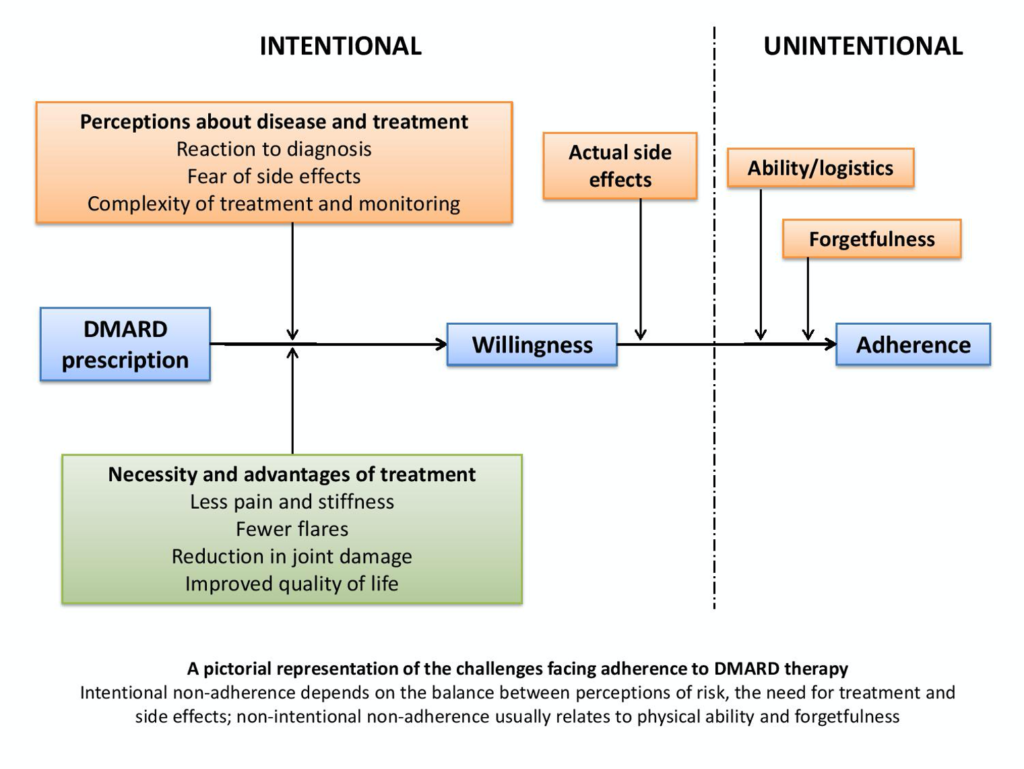
Lepsze zrozumienie czynników ryzyka nieprzestrzegania zaleceń mogłoby pozwolić na lepsze wsparcie dla osób, które naprawdę mają trudności z przyjmowaniem DMARD. Głównymi czynnikami związanymi z nieprzestrzeganiem zaleceń są czynniki społeczno-ekonomiczne i zdrowotne (zwłaszcza zła relacja lekarz-pacjent), związane ze stanem i terapią (złożoność leczenia i skutki uboczne, zarówno budzące strach, jak i rzeczywiste) oraz związane z pacjentem (przekonania i obecność innych czynników psychologicznych, zwłaszcza depresji). Jednakże, jak w przypadku wszystkiego innego w RZS, nie ma „typowego” pacjenta ani profilu ryzyka – choć zgodnie z oczekiwaniami, ostatnie badanie wykazało, że kluczowe znaczenie mają przekonania pacjenta na temat konieczności leczenia i dobrej relacji lekarz-pacjent. Większość pacjentów chorych na RZS rzeczywiście ma pozytywne przekonania na temat konieczności przyjmowania leków, ale poziom obaw związanych z skutkami ubocznymi jest również wysoki (szczególnie gdy leczenie wymaga regularnych badań krwi w celu monitorowania skutków ubocznych) i być może ludzką naturą jest pamiętanie najgłębiej jedna zła historia o leczeniu w obliczu kilku lepszych. Ogólnie rzecz biorąc, jeśli poczucie konieczności przeważa nad obawami, pacjenci będą przyjmować leki – do czasu, gdy zmieni się ich postrzeganie i wtedy konieczne będzie wynegocjowanie innego krajobrazu psychologicznego.
Jednak rozpoznanie problemu zarówno przez pacjentów, jak i ich zespół medyczny to połowa sukcesu, dlatego kluczowy jest szczery i otwarty dialog na temat trudności w przestrzeganiu zaleceń na wszystkich etapach choroby. Pacjenci muszą zdać sobie sprawę, że nie są sami. Powinni czuć się na siłach, aby rozpoznać przyczyny swoich zmagań i znaleźć odwagę, aby wyrazić obawy, które dominują w ich decyzjach dotyczących leczenia; szukanie pomocy u rodziny, przyjaciół, lekarzy pierwszego kontaktu i NRAS może być tutaj nieocenione. Pracownicy służby zdrowia również muszą zadawać właściwe pytania oraz wykazywać się elastycznością i otwartością w kwestii otrzymywanych odpowiedzi. Czasami najprostsze rozwiązania są naprawdę najlepsze, a wsparcie może znacząco pomóc w zmianie negatywnych przekonań, poprawiając w ten sposób przestrzeganie zaleceń i wyniki leczenia pacjentów z RZS.
Leki na reumatoidalne zapalenie stawów
Uważamy, że niezwykle istotne jest, aby osoby cierpiące na RZS rozumiały, dlaczego i kiedy stosowane są określone leki oraz jak działają w leczeniu choroby.
Zamów/Pobierz