Інформація про коронавірус (COVID-19)
РоздрукуватиПитання що часто задаються
Програма вакцинації проти COVID-19 успішно знизила рівень смертності від вірусу в усіх його формах і дозволила багатьом повернутися до життя без особливих обмежень їхніх свобод.
Зараз, коли ми наближаємось до зимових місяців, віруси, такі як COVID-19, поширюються набагато легше з тієї простої причини, що ми частіше спілкуємось у приміщенні без відкритих вікон для провітрювання. Осінні прискорювачі важливі для посилення захисту від штамів коронавірусу та пропонуються всім людям віком від 50 років, а також тим, хто має підвищений ризик інфікування штамами вірусу.
Це пов’язано з цим підвищеним ризиком зараження респіраторною інфекцією, а також тому, що з часом імунітет, створений завдяки щепленням на сьогоднішній день, може з часом ослабнути, і тому його необхідно «доповнити».
Бустерні вакцини також діють для «підсилення» імунітету, якому сприяє зараження COVID-19 («природний імунітет»). Найкраще думати про це так: більше захисту завжди найкраще! Усі вакцини, схвалені для використання в осінній бустерній програмі, доведено як безпечні та високоефективні. Якщо ви відповідаєте вимогам, NHS запропонує вам найбільш відповідну вакцину.
Темні та холодні зимові місяці, як правило, створюють підвищене навантаження на Національну службу охорони здоров’я, яка, як багато хто з вас знає, вже перебуває під великим тиском. Зробивши ревакцинацію та вакцину проти сезонного грипу, ви можете допомогти зменшити цей тиск. Мало того, що більше людей, які відповідають вимогам, приймають бустери, тим більший захисний бар’єр створюється навколо груп ризику.
Зв’язок між зараженням COVID-19, госпіталізацією та смертю послабився, оскільки понад 93% відповідних осіб у Великобританії старше 12 років отримали принаймні одну дозу вакцини проти коронавірусу.
Крім того, незважаючи на те, що захист від інфекції з часом знижується, вакцини все ще забезпечують високий рівень захисту від серйозних наслідків захворювання, необхідності лікування в лікарні та ризику смерті. Це особливо вірно, коли також застосовуються бустерні дози з додатковим бонусом у вигляді такого роду «скидання» таймера для зниження захисної якості вакцин проти інфекції.
Як ми знаємо про це та про те, що вакцини безпечні?
Агентство охорони здоров’я Великобританії публікує щотижневі звіти про ефективність вакцини та вплив вакцинації на населення.
Вакцини проти COVID-19, схвалені для використання у Великій Британії, відповідають суворим стандартам безпеки, якості та ефективності, встановленим незалежним регулятором лікарських засобів Великобританії, Агентством з регулювання лікарських засобів і товарів для здоров’я (MHRA).
На кожному етапі розробки нової вакцини проводяться ретельні перевірки та противаги, як того вимагає закон. Переглянуті дані включають усі результати лабораторних досліджень, клінічних випробувань, контролю виробництва та якості, а також тестування продукту. Це гарантує, що переваги вакцини значно переважають будь-які можливі ризики та що ризики зменшуються до контрольованого рівня, який вважається безпечним.
Дрібні цифри:
Відповідно до звіту про нагляд за вакциною проти COVID-19: тиждень 35 (publishing.service.gov.uk) від 1 вересня 2022 року, через два-чотири тижні після бустерної дози вакцини Pfizer або Moderna після первинного курсу AstraZeneca або Pfizer, ефективність проти симптоматична інфекція коливається приблизно від 60 до 75%, зменшуючись до майже повної відсутності ефекту через 20+ тижнів після бустерної вакцинації.
Через два-чотири тижні після бустерної дози вакцини Pfizer або Moderna після первинного курсу AstraZeneca або Pfizer ефективність проти госпіталізації з приводу варіантів Омікрон становить близько 90%, знижуючись до 60% через 6 місяців.
Для тих віком від 75 років, які отримали весняну ревакцинацію, ризик інфікування знизився більш ніж вдвічі протягом перших кількох тижнів після цього порівняно з тими, хто не робив реваксинацію.
До «Омікрону» було показано, що первинна вакцинація мала високу ефективність проти симптоматичної інфекції (понад 70%), госпіталізації (понад 90%) і смерті (понад 90%) для альфа- та дельта-штамів.
Бустерні дози восени 2021 року показали дуже високу ефективність проти госпіталізації та смерті при дельта-варіанті (понад 95%). Клінічні випробування також показали таку ж високу ефективність проти штамів, які циркулювали в 2020 році.
веб-сайт NHS:
- Вакцинація проти коронавірусу (COVID-19) | NHS
- Як доглядати за собою вдома, якщо у вас коронавірус (COVID-19) або симптоми COVID-19 | NHS
- Вакцина проти коронавірусу (COVID-19) для людей із сильно ослабленою імунною системою | NHS
- Стан здоров'я та вакцинація від коронавірусу (COVID-19).
Веб-сайт Альянсу з лікування артриту та опорно-рухового апарату (ARMA):
Британське ревматологічне товариство (порада для клініцистів) :
Урядовий сайт:
Усіх людей з РА слід заохочувати приймати будь-які вакцини/бустери проти коронавірусу, коли вони пропонуються, незалежно від ліків, якими вони лікуються. Переваги вакцинації проти COVID-19 переважають ризики, а наявність вакцини зменшить ризик розвитку серйозних ускладнень через COVID-19. Крім того, оскільки захист з часом слабшає і, можливо, почався на нижчому рівні, ніж у загальної популяції, тим важливіше посилити його за допомогою бустерів, які пропонуються.
Рекомендація для тих, хто сумнівається, - звернутися за порадою до відповідного лікаря.
Що таке «терапія»?
Ефективні альтернативні методи лікування COVID-19 залишатимуться життєво важливими для порятунку життів, запобігання госпіталізації та зменшення повного спектру шкоди для здоров’я та економіки від COVID-19. Крім того, наукові поради підтримують використання ряду методів лікування з різними методами дії.
UKHSA продовжує свої зусилля, щоб зрозуміти вплив варіанту Омікрон на передачу, тяжке захворювання, смертність, відповідь антитіл, а також вакцину та ефективність лікування. Therapeutics Taskforce продовжить працювати з UKHSA, щоб зрозуміти будь-які наслідки для лікування.
Лікування моноклональними антитілами, сотровімаб, отримало схвалення MHRA 2 грудня 2021 року. Тепер це лікування доступне для лікування деяких не госпіталізованих осіб із найвищим ризиком розвитку важкого захворювання через відділення доставки ліків від COVID. Його також можна використовувати для лікування пацієнтів із госпіталізованим COVID-19, коли генотип показує, що у пацієнта є варіант Omicron. Дослідження RECOVERY оцінює потенціал сотровімабу для лікування деяких госпіталізованих пацієнтів.
Нова комбінація моноклональних антитіл Ronapreve від Roche доступна для лікування найбільш уразливих пацієнтів лікарень у Великій Британії, включно з пацієнтами з тяжкою формою COVID-19 і без антитіл, а також пацієнтів із високим ризиком, які інфікуються під час перебування в лікарні, але лише коли генотип показує у пацієнта немає варіанту Омікрон.
Яка мета противірусного та профілактичного лікування, якщо у нас є діючі вакцини?
Вакцини залишаються першою лінією захисту від COVID-19. Противірусні препарати та інші методи лікування забезпечують необхідну додаткову лінію захисту, відіграючи вирішальну роль у захисті пацієнтів, які інфікуються COVID-19, особливо тих, для кого вакцина може бути менш ефективною, наприклад, для людей з ослабленим імунітетом.
Противірусні препарати також можуть відігравати ключову роль, поряд з іншими терапевтичними засобами, у захисті населення, особливо якщо варіант, що викликає занепокоєння, знижує ефективність вакцини.
Чи ефективне лікування варіанту Омікрон/інших варіантів, які викликають занепокоєння?
Вкрай важливо, щоб у Сполученому Королівстві було багато ефективних засобів лікування для контролю впливу варіанту Омікрон і захисту від будь-яких майбутніх варіантів, які викликають занепокоєння.
Не очікується зниження ефективності нірматрелвіру + ритонавіру або молнупіравіру проти варіанту Омікрон, оскільки вони не прикріплюються до спайкового білка вірусу Covid-19, і тому на них не повинні впливати мутації, що спостерігаються в штам вірусу Омікрон.
Людям з пригніченим імунітетом віддається пріоритет у дослідженні терапевтичних і профілактичних методів лікування, таких як терапія моноклональними антитілами, нові противірусні препарати та перероблені сполуки.
Особи, чия імунна система означає, що вони піддаються підвищеному ризику зараження COVID-19, включно з тими, хто має імунодепресію та має позитивний результат тесту на вірус, можуть отримати прямий доступ до лікування COVID-19. Ці пацієнти отримають або нове моноклональне антитіло сотровімаб, або нірматрелвір + ритонавір. Якщо пацієнти не зможуть отримати ці методи лікування, їм буде запропоновано Ремдесивір, а потім Молнупіравір. Лікар проконсультує пацієнтів щодо найбільш підходящого для них лікування.
Крім того, пероральні противірусні препарати доступні завдяки новому національному дослідженню під назвою PANORAMIC, проведеному Оксфордським університетом. Це дослідження відкрите для клінічно придатних осіб, які проживають у будь-якому місці Великобританії. Додаткову інформацію про право на участь можна знайти на веб-сайті PANORAMIC ( www.panoramictrial.org ).
Пацієнти, госпіталізовані з приводу COVID-19 або хворі на COVID-19, можуть отримати нірматрелвір + ритонавір, ремдесивір або сотровімаб.
Більше інформації про плани уряду щодо досліджень терапевтичних та противірусних препаратів можна знайти тут:
https://www.gov.uk/government/groups/the-Covid-19-therapeutics-taskforce
З початку пандемії діти асоціювалися з кращою стійкістю до COVID-19, і більшість тих, хто заразився вірусом, швидко й ефективно борються з ним. Також відзначено, що вони відчувають легші симптоми вірусу, ніж дорослі. Навіть зараз було проведено деякі дослідження, які свідчать про те, що навіть діти, які приймають імуносупресори, здається, мають більш легкий клінічний перебіг, ніж дорослі (Marlais та інші, 2020). Однак зазначається, що існує потреба у більших розмірах вибірки та більш систематичному підході до перегляду даних щодо наслідків COVID у дітей і молодих людей під час лікування імунодепресантами.
З розгортанням осінньої ревакцинації немає реальних відмінностей у критеріях відповідності для дітей, які отримують імунодепресанти (докладніше див. у сегменті осінньої ревакцинації). Однак лише ті, кому виповнилося 12 років, мають право на деякі противірусні методи лікування.
Додаткова інформація та посилання:
Марлез, М., Влодковський, Т., Вівареллі, М., Пейп, Л., Тенсхофф, Б., Шефер, Ф., і Туллус, К. (2020). Тяжкість COVID-19 у дітей, які приймають імунодепресанти. Ланцет. Здоров'я дітей та підлітків . том. 4 (7), e17.
Оскільки досі незрозуміло, як довго зберігається як природний (від вірусу), так і імунітет, опосередкований вакциною, вам все одно необхідно отримати вакцину/бустери, навіть якщо ви раніше мали вірус.
Крім того, через імуносупресивну дію ліків, що використовуються для лікування РА, люди, які отримують таке лікування, можуть не мати такої ж імунної відповіді, як у загальній популяції. Для боротьби з цим були запроваджені програми стимулювання, щоб оптимізувати захист, який пропонується цим уразливим групам населення.
Перейдіть за наведеним нижче посиланням, щоб прочитати поради JCVI щодо вакцин проти COVID-19 для осінньої програми ревакцинації, щоб дізнатися більше про осінню програму ревакцинації.
NHS England має вакцину кількома різними мовами. Ви можете отримати доступ до цієї інформації, натиснувши тут.
Побічні ефекти вакцини
Доктор Джун Рейн, виконавчий директор MHRA, каже: «Ми просимо всіх, хто підозрює, що у них виникли побічні ефекти, пов’язані з вакциною проти COVID-19, повідомити про це на веб-сайт жовтої картки проти коронавірусу ».
4 серпня 2022 року Уряд оприлюднив підсумок звітів жовтої картки щодо вакцин проти COVID-19, документ, який оновлюється раз на місяць.
У цьому звіті повторюється, що вакцинація все ще виявляється « єдиним найефективнішим способом зниження смертності та важких захворювань від COVID-19 ». Усі три вакцини, які пропонуються у Великій Британії (Pfizer/BioNTech; AstraZeneca; Moderna), пройшли ретельний процес тестування MHRA для забезпечення безпеки, якості та ефективності. Усі три також були схвалені для використання як бустери.
Усі ліки несуть ризик побічних ефектів, і ці вакцини нічим не відрізняються, але можливі ризики слід збалансувати з потенційною користю та хворобою, і у випадку вакцин проти COVID-19 переваги все ще вважаються такими, що переважають ризики.
Прочитайте наступну статтю Healio Rheumatology для отримання додаткової інформації.
Повідомляючи про побічну дію, будь ласка, надайте якомога більше інформації, включаючи;
- Відомості про історію хвороби;
- Будь-які інші ліки;
- Час появи побічних ефектів;
- Терміни лікування;
- а для вакцин — торгова марка продукту та номер партії.
Після подання звіту про жовту картку з вами можуть зв’язатися, щоб MHRA могло зібрати додаткову відповідну інформацію для оцінки звіту.
Ці внески є важливою частиною розуміння передбачуваних побічних ефектів і забезпечення безпеки продуктів.
Цю вакцину протестували на більш ніж 44 000 осіб, і в цих клінічних випробуваннях учасники найчастіше повідомляли про такі побічні ефекти:
- Біль у місці ін'єкції.
- Втома.
- Головний біль.
- Міалгія (м'язові болі).
- Озноб.
- Артралгія (болі в суглобах).
- Лихоманка.
Про кожен із зазначених вище побічних ефектів повідомляв більше ніж 1 з кожних 10 осіб, але вони, як правило, були легкими або помірними за інтенсивністю та короткочасними. Люди молодшого віку (віком до 55 років) частіше повідомляли про побічні реакції на цю вакцину.
Клінічні випробування цієї вакцини проводилися з використанням понад 23 000 осіб, і серед цієї групи більше ніж 1 з 10 повідомили про такі побічні ефекти:
- Хворобливість у місці ін’єкції.
- Біль у місці ін'єкції.
- Головний біль.
- Втома.
- Міалгія (м'язові болі).
- Нездужання (загальне відчуття нудоти/втоми/поганого самопочуття).
- Пірексія (лихоманка).
- Озноб.
- Артралгія (болі в суглобах).
- нудота.
Більшість зареєстрованих випадків побічних ефектів вважалися легкими або помірними і, як правило, зникали через кілька днів після ін'єкції. Менше осіб у віці старше 65 років повідомляли про побічні ефекти, а коли вони траплялися , вони, як правило, були м’якшими, ніж ті, про які повідомляли молоді люди.
Понад 30 000 осіб взяли участь у клінічних випробуваннях вакцини Moderna, і серед них понад 1 з 10 осіб повідомили:
- Біль у місці ін'єкції.
- Втома.
- Головний біль.
- Міалгія (м'язові болі).
- Артралгія (болі в суглобах).
- Озноб.
- Нудота/блювота.
- Набряк/чутливість пахв (набряк або чутливість пахвових залоз).
- Лихоманка.
- Набряк і почервоніння місця ін'єкції.
Знову ж таки, побічні ефекти, як правило, були від легкого до середнього ступеня тяжкості і, як правило, проходили протягом кількох днів після введення вакцини. Побічні ефекти знову були більш поширеними серед молодих людей (порівняно з людьми старше 65 років).
Від 2 до 5 повідомлень про побічні ефекти було зроблено в середньому щодо 3 типів вакцини на 1000 введених доз відповідно до даних, зібраних за схемою жовтої картки.
“Важливо зауважити, що дані жовтої картки не можна використовувати для визначення рівня побічних ефектів або порівняння профілю безпеки вакцин проти COVID-19, оскільки багато факторів можуть впливати на повідомлення про побічні реакції. Крім того, важливо враховувати, що звіт про жовту картку може включати посилання на більше ніж одну вакцину, пов’язану з підозрюваною реакцією, якщо різні вакцини використовувалися як третя або бустерна доза .”
Загалом три вакцини демонструють загальні побічні ефекти, типові для багатьох вакцин, такі як болючість у місці ін’єкції та генералізовані грипоподібні симптоми, що відповідає нормальній імунній відповіді організму. Як правило, вони були короткочасними та не ставали серйозними за своєю інтенсивністю. Типи побічних ефектів, про які повідомлялося, здавалися досить однаковими для різних вікових груп, але про них частіше повідомляли молодші люди.
“Оскільки ми отримуємо більше повідомлень про такі типи реакцій із більшим впливом вакцин проти COVID-19, ми створили картину того, як люди відчувають їх і різні способи, якими побічні ефекти можуть проявлятися у людей. Деякі люди повідомили про раптове відчуття холоду з тремтінням/тремтінням, що супроводжується підвищенням температури, часто з пітливістю, головним болем (включаючи головні болі, схожі на мігрень), нудотою, болями в м’язах і поганим самопочуттям, які починаються протягом дня після введення вакцини. Подібно до грипоподібного захворювання, про яке повідомлялося в клінічних дослідженнях, ці ефекти можуть тривати день або два .”
Більше інформації:
- Побічні реакції вакцин проти коронавірусу (COVID-19) | GOV.UK
- Стаття про ревматологію щодо вакцинації проти COVID-19 та протиревматичної терапії від Оксфордського університету | Оксфорд Академік
- Повідомлення про побічні ефекти ваших ліків від РА | НАРП
- Зробити ліки та медичні вироби безпечнішими | YellowCard
Після ретельного спостереження за початковим розповсюдженням вакцини Агентство з регулювання лікарських засобів і товарів медичного призначення (MHRA) повідомило, що особи з анафілаксією в анамнезі (від їжі, ідентифікованого препарату чи вакцини, укусу комахи тощо) МОЖУТЬ отримати Вакцина проти COVID-19 за умови відсутності у них алергії на будь-який компонент вакцини.
Якщо у вас є відома анафілактична реакція на будь-який із компонентів вакцини, будь ласка, обговоріть це зі своїм лікарем загальної практики та повідомте центр, де ви отримуєте вакцину. Як правило, вам не слід вводити вакцину, якщо у вас раніше була системна алергічна реакція (включаючи анафілаксію з негайним початком) на:
- Попередня доза тієї ж вакцини проти COVID-19.
- Будь-який компонент, що міститься у вакцині проти COVID-19.
Ви можете знайти додаткову інформацію, якщо вас турбує анафілаксія, на сайтах нижче:
Бустери
Інструкції щодо того, хто має право на осіннє підвищення, можна знайти тут:
Нижче наведено зведений перелік відповідних груп, а категорії, які застосовуються до хворих на ревматоїдний або ювенільний ідіопатичний артрит, і тих, хто тісно контактує з цими групами, наприклад осіб, які здійснюють догляд, виділені жирним шрифтом.
- Мешканці будинків для літніх людей та персонал, що працює в будинках для літніх людей.
- Медичні та соціальні працівники першої лінії.
- Усі дорослі віком від 50 років.
- Особи віком від 5 до 49 років, які входять до групи клінічного ризику , згідно з Зеленою книгою.
- Особи віком від 5 до 49 років, які є побутовими контактами з людьми з імунодепресією.
- Особи віком від 16 до 49 років, які здійснюють догляд, як зазначено в Зеленій книзі.
Дізнайтеся більше про осінню програму ревакцинації тут: Осіння програма ревакцинації проти COVID-19 та вакцини проти грипу | NHS
21 лютого 2022 року JCVI повідомила про те, що особам віком від 12 років із імуносупресією слід запропонувати весняну ревакцинацію (другу ревакцинацію) приблизно через шість місяців після останньої дози вакцини.
Після перегляду даних щодо ревакцинації від різних комбінацій вакцин проти COVID-19 Великобританія, дотримуючись порад JCVI, запровадить у програму розгортання двовалентні вакцини, націлені як на Омікрон, так і на вихідний штам COVID-19.
JCVI рекомендує наступні вакцини для відповідних дорослих віком від 18 років:
- Двовалентна вакцина Moderna.
- Двовалентна вакцина Pfizer.
- Вакцина дикого типу Moderna.
- Вакцина Pfizer дикого типу.
- Вакцина Novavax, якщо немає альтернативної клінічно прийнятної вакцини проти COVID-19, схваленої Великобританією.
Для осіб віком від 12 до 17 років:
- Вакцина Pfizer дикого типу
Для дітей віком від 5 до 11 років:
- Педіатрична форма дикого типу Pfizer.
Останні дані з лабораторії та реального світу) Агентства охорони здоров’я Великобританії показують , що бустерної вакцини проти важких наслідків C OVID -19, таких як госпіталізація , , і госпіталізація до реанімації, залишається високою (близько 80 %) до понад 6 місяців після бустерної вакцини. Однак це число буде середнім для всіх зібраних даних і, отже, не відображає індивідуальних відмінностей у ефектах вакцини.
Дослідження ComFluCOV показує, що одночасне введення вакцин проти грипу та COVID-19 зазвичай добре переноситься без зниження імунної відповіді на жодну з цих вакцин. Таким чином, дві вакцини можна вводити одночасно, якщо це практично практично.
Таким чином, тим, хто має право на осіннє ревакцинацію проти COVID-19 і щеплення від грипу, буде проведено одночасне щеплення проти COVID-19 і проти грипу, де це можливо, і їм буде надано клінічну консультацію, особливо якщо це покращить досвід пацієнтів і сприйняття.
Після запрошення вам потрібно буде забронювати ревакцинацію онлайн, забронювати або провести щеплення від коронавірусу (COVID-19) або зателефонувавши за номером 119.
Урядові поради
Перепустка NHS COVID Pass використовується для відображення статусу COVID-19 особи під час подорожі, включаючи підтвердження вакцинації та попередньої інфекції. Він також містить дані про всі вакцини проти COVID-19, зареєстровані в Національній службі охорони здоров’я, які особа отримала, і проведені тести на COVID-19.
Він доступний через додаток NHS, nhs.uk або у формі листа.
Усі діти віком від 5 років можуть отримати картку NHS COVID Pass для міжнародних подорожей, включаючи цифрову та літерну версії. З 21 липня діти віком від 5 років тепер мають доступ до цифрової перепустки NHS COVID Pass для міжнародних подорожей.
З п’ятниці, 18 березня , не діють правила подорожей, пов’язані з COVID-19, для тих, хто в’їжджає до Великобританії. Перепустка NHS COVID Pass для подорожей продовжує бути доступною як підтвердження статусу COVID для виїзних поїздок до інших країн, де все ще діють правила подорожей щодо COVID-19.
Чи кожна країна приймає NHS COVID Pass як підтвердження статусу вакцинації?
Представникам громадськості рекомендується перевірити вимоги до країни призначення перед поїздкою.
Див.: https://www.gov.uk/foreign-travel-advice .
Чи потрібна мені ревакцинація, щоб вважатися «повністю вакцинованим» і мати можливість подорожувати за кордон?
Кожна країна встановлює власні вимоги для в’їзду, тому заходи охорони здоров’я на кордоні інших країн не підпадають під юрисдикцію уряду Великобританії. Це означає, що деякі країни можуть вимагати бустерні дози для в’їзду.
Ми рекомендуємо всім громадянам перед поїздкою перевірити вимоги до країни призначення.
Див . https://www.gov.uk/foreign-travel-advice
Чи додадуть четверті дози до COVID-перепустки?
Особи, які отримали чотири або більше доз для «поповнення» своїх вакцин, побачать ці додаткові дози в COVID-картці NHS. Будь-яке щеплення, зареєстроване в NHS, і визнане NHS, буде відображено в COVID-картці NHS.
Записатись на вакцинацію проти COVID-19 можна за допомогою системи бронювання NHS або за телефоном NHS 119 (дзвінки на цей номер безкоштовні, а за запитом доступні перекладачі).
26 травня 2022 року було розповсюджено відкритий лист (від Національної служби охорони здоров’я, благодійних організацій та громадських лідерів), щоб заохотити тих, хто має ослаблений імунітет, записатись на вакцинацію за допомогою цих процедур або відвідати центр вакцинації.
Уряд Великої Британії пропонує кілька різних форм керівництва для тих, хто має ослаблений імунітет і має підвищений ризик захворіти на COVID-19, надаючи поради щодо вакцинації, тестування на вірус, лікування інфікованих коронавірусом і поведінки для зниження ризику зараження.
Додаткову інформацію про зниження ризику зараження можна знайти за посиланнями нижче:
- COVID-19: рекомендації для людей, чия імунна система означає, що вони піддаються підвищеному ризику | GOV.UK
- Люди з симптомами респіраторної інфекції, включаючи COVID-19 | GOV.UK
- Британський медичний журнал також написав статтю, в якій пропонується 7 основних моментів, які необхідно розглянути, щоб адекватно знизити рівень зараження та зменшити подальші збої, спричинені ними. План із семи пунктів для придушення ковід-інфекцій та зменшення збоїв | BMJ
Вважається, що ці вказівки в поєднанні з успіхами розгортання вакцини та поточними програмами ревакцинації означають, що ті, хто підпадає під категорію клінічно надзвичайно вразливих (CEV), більше не потребують «щита» і можуть почати робити кроки для повернення в суспільство.
Звичайно, зрозуміло, що багато людей нервуватимуть через це та хочуть вжити заходів обережності, щоб убезпечити себе якомога.
Ось кілька порад щодо того, як це зробити, але пам’ятайте, що це лише деякі ідеї, і ви повинні робити те, що вам подобається.
- Переконайтеся, що ви приймаєте будь-які вакцини, на які ви маєте право.
- Продовжуйте дотримуватися будь-яких порад щодо конкретних умов, наданих командою спеціалістів.
- Уникайте зустрічей з особами, у яких був позитивний результат на вірус (або хворі іншим чином, або були в контакті з кимось, хто є). Рекомендується уникати особистого контакту з такими особами протягом 10 днів після позитивного тесту.
- Зустрічайте людей у добре провітрюваних приміщеннях або там, де є кондиціонери з фільтрацією повітря.
- Попросіть людей, з якими ви контактуєте, вжити заходів обережності, наприклад, бути обережними перед зустріччю, триматися на відстані та носити маску (вони або ви). Також було б доцільно попросити їх пройти швидкий тест на бічний потік, але варто зазначити, що вони більше не є безкоштовними для широкої громадськості.
- Поговоріть зі своїм роботодавцем про розумні коригування (див. також: Розумні коригування для працівників з обмеженими можливостями чи станом здоров’я | GOV.UK) , які можна застосувати на робочому місці, щоб допомогти вам захистити, і, якщо це доречно, працювати вдома.
- Зменшення поширення респіраторних інфекцій, у тому числі COVID-19, на робочому місці | GOV.UK
- Дотримуйтеся соціальної дистанції та скорочуйте час, проведений у закритих та/або багатолюдних громадських місцях на вулиці, якщо це вам зручно.
- Уникайте торкання обличчя під час прогулянок, носіть дезінфікуючий засіб для рук (принаймні 43% етанол) і регулярно мийте руки (в ідеалі з милом і гарячою водою, але за потреби дезінфікуючим засобом для рук).
- Носіть маску для обличчя в людних громадських місцях, хоча ця міра головним чином захищає інших, вона все ж забезпечує певний захист для того, хто її носить. Ви також можете дослідити маски для фільтрації повітря.
Evusheld (AZD7442) — це лікування моноклональними антитілами, призначене для запобігання зараженню вірусом SARS-CoV-2 до контакту з інфікованою людиною.
Це комбінація двох людських моноклональних антитіл, тиксагевімабу (AZD8895) і цілгавімабу (AZD1061). Ці антитіла призначені для зв’язування спайкового білка, що перешкоджає прикріпленню вірусу до клітин і проникненню в них.
Їх слід вводити у вигляді двох окремих внутрішньом’язових ін’єкцій одна за одною. Ви можете переглянути листівку-вкладиш для пацієнтів та додаткову інформацію про препарати тут:
https://www.gov.uk/government/publications/regulatory-approval-of-evusheld-tixagevimabcilgavimab
Evusheld - це фармацевтична компанія AstraZeneca . Лікування було розроблено для людей, які з меншою ймовірністю будуть добре захищені від COVID-19 вакцинами, серед яких можуть бути люди з ослабленим імунітетом.
Чи закупить уряд Великобританії Evulsheld для доконтактної профілактики?
5 вересня 2022 року уряд опублікував своє поточне рішення щодо використання Evusheld у Великобританії.
«Грунтуючись на наявних на даний момент доказах, а також після ретельного аналізу та розгляду, уряд Великобританії вирішив на даний момент не закуповувати Evusheld для профілактики екстреними шляхами.
Проте уряд Великої Британії направив Evusheld до Національного інституту здоров’я та досконалості догляду (NICE) для оцінки, який забезпечує засновану на доказах сувору оцінку клінічної та економічної ефективності ліків для використання в NHS.
Це рішення ґрунтується на незалежних клінічних порадах RAPID C-19 (міжвідомчої групи) та Національної експертної робочої групи Великобританії з питань політики та відображає епідеміологічний контекст і ширшу політику щодо нашої відповіді на пандемію та відновлення.
Головний медичний офіцер задоволений тим, що було дотримано правильного процесу надання клінічних порад, і погоджується, що Evusheld тепер повинен пройти оцінку NICE.
Хоча ми визнаємо, що це розчаровує тих пацієнтів, які сподівалися отримати доступ до Evusheld у цей час, важливо, щоб уряд Великобританії був повністю поінформований і мав достатньо доказів ймовірної вигоди під час прийняття рішень про закупівлі. Процес оцінки NICE забезпечує надійну оцінку, засновану на фактичних даних, яка лежить в основі закупівлі та використання переважної більшості ліків у NHS».
Нове профілактичне лікування AstraZeneca «Evusheld» стало проблемою в центрі уваги пацієнтів і зацікавлених сторін, але поки що мало відомо про його запропоноване впровадження після схвалення у Великобританії.
Клініцисти сходяться на думці: Evusheld необхідно доставити якнайшвидше
Понад 120 провідних клініцистів, які представляють 17 різних клінічних спеціальностей, у всіх 4 країнах, оприлюднили клінічну консенсусну заяву про те, що є достатньо доказів того, що Evusheld програму захисними антитілами. повинні бути доставлені якомога швидше.
Це найбільша відома заява клінічного експерта щодо коронавірусу, опублікована на сьогодні у Сполученому Королівстві.
У заяві викладено: наукові докази переваг цього лікування; коли слід проводити ці процедури; кому їх надати та як має відбуватися розгортання – чітка дорожня карта впровадження.
За Evusheld Велика Британія відстає від 32 інших країн
Evusheld – це препарат, виготовлений фармацевтичною компанією AstraZeneca , який складається з двох моноклональних антитіл: цілгавімабу та тіксагевімабу.
Лікування було розроблено для людей, які з меншою ймовірністю будуть добре захищені від COVID-19 вакцинами, серед яких можуть бути люди з ослабленим імунітетом. Evusheld — це ін’єкційний препарат, який дає людям антитіла, здатні знищити COVID-19 протягом шести місяців. 32 інші країни, включаючи Ізраїль і США, вже купили препарат і надають його багатьом людям з ослабленим імунітетом.
<img src="https://nras.org.uk/wp-content/uploads/sites/2/2022/08/Coalition_Of_Charities.width-700.png"
18 благодійних організацій пишуть держсекретарю з питань охорони здоров’я та соціального забезпечення
Для багатьох людей з ослабленим імунітетом перший карантин у 2020 році ніколи не закінчувався, тому на додаток до клінічної консенсусної заяви 1 серпня 2022 року 18 благодійних організацій, включаючи нас, підписали відкритий лист до Стіва Барклая, члена парламенту, закликаючи уряд купити Evusheld, щоб захистити людей, яких вони представляють і які залишаються вразливими до COVID-19.
можна побачити тут.
Чим я можу допомогти?
Ми хотіли б попросити вашої допомоги в цьому – ми написали нижче шаблон листа, який ви можете використати, щоб надіслати своєму депутату з проханням написати держсекретарю. Ви можете дізнатися, хто ваш місцевий депутат і його контактні дані, використовуючи веб-сайт «Знайти свого депутата» .
Натисніть тут , щоб переглянути наш шаблон листа до депутатів.
Це лише шаблон, тож можете персоналізувати його та вносити будь-які зміни, щоб він відображав ваші думки та занепокоєння. Якщо ви надішлете листа своєму депутату про Evusheld, ми будемо раді почути про це.
Ви можете повідомити Вікторію (нашого спеціаліста з питань політики щодо Covid-19) за адресою vtecca@bloodcancer.org.uk, вказавши тему, яку я написав своєму депутату .
Хоча уряд досі відмовлявся надати нам інформацію, яку потребує наша спільнота, ми сподіваємося, що ці листи покажуть їм, наскільки важлива ця проблема для людей з ослабленим імунітетом.
Уряд наразі прийняв рішення чекати подальших доказів після огляду препарату NICE, який має розпочатися восени 2022 року, але завершиться на початку 2023 року. Ймовірно, будуть проведені подальші агітаційні зусилля.
Після тривалого зменшення кількості випадків COVID уряд припинив рутинне тестування безсимптомних випадків у інших країнах. Це означає, що тестування продовжуватимуть проходити лише у тих осіб, які мають симптоми в лікарнях та будинках для людей похилого віку, а також осіб із ослабленим імунітетом, які будуть госпіталізовані в будь-якому з цих закладів. По суті, симптоматичне тестування в умовах високого ризику триватиме.
“Тестування залишатиметься в силі для госпіталізації в будинки для людей похилого віку та хоспіси як з лікарень, так і з громади, а також для переведення пацієнтів з ослабленим імунітетом до лікарні та всередині неї, щоб захистити тих, хто є найбільш уразливим..”
Тестування також буде доступне для виявлення спалахів у певних місцях високого ризику, таких як будинки для людей похилого віку.
Цілорічне симптоматичне тестування продовжуватиметься в деяких місцях, зокрема:
- Пацієнти NHS, яким потрібне тестування в рамках встановлених клінічних маршрутів, або ті, хто має право на лікування Covid.
- Персонал Національної служби охорони здоров’я (NHS) і персонал незалежної системи охорони здоров’я, що фінансується NHS.
- Персонал служб соціального догляду за дорослими та хоспісів, а також мешканці будинків для людей похилого віку, закладів додаткового догляду та підтримки та хоспісів.
- Персонал і затримані в місцях позбавлення волі.
- Персонал і користувачі послуг певних притулків для жертв домашнього насильства та служб для бездомних.
Це ґрунтується на вже завершеному безкоштовному тестуванні для представників широкої громадськості 1 квітня , яке стало раннім етапом урядового плану «Жити з COVID».
24 серпня , коли було опубліковано прес-реліз із повідомленням про цю зміну, кількість випадків COVID впала до 40 027, а дані вказували на те, що ризик передачі також зменшився. На цей час дані за попередні 7 днів показали, що кількість смертей скоротилася до 744, а госпіталізацій – до 6005.
Це свідчить про ефективність зусиль щодо вакцинації, які продовжують формувати основу поточних дій із захисту найбільш уразливих людей у суспільстві.
“Уряд продовжує заохочувати всіх, хто має право, отримати ревакцинацію. Осінні бустери можна буде забронювати через Національну службу бронювання перед ширшим розгортанням, яке має розпочатися 12 вересня. NHS зв’яжеться з людьми, коли настане їхня черга».
Хоча це не буде потрібно, уряд продовжуватиме стежити за ситуацією та відновить тестування, якщо це буде необхідно.
Різні питання
Життєво важливо тримати ваш РА якомога краще під контролем, тому будь-які рішення щодо того, чи доречно тимчасове припинення прийому ліків, слід обговорювати з командою ревматологів . Поради можуть відрізнятися залежно від конкретного випадку.
Залежно від рівня активності вашої хвороби ви можете дізнатися більше про показники активності хвороби тут . Припинення прийому ліків може призвести до загострення вашого стану. Через негативний вплив пандемії на затримку доступу до медичних послуг і час реагування лікарів загальної практики та інших підрозділів NHS може бути неможливим отримати своєчасну допомогу для боротьби зі спалахом.
Альянс з лікування артриту та опорно-рухового апарату (ARMA) спочатку радив пацієнтам не припиняти прийом імунодепресантів для вакцинації, якщо тільки член їх команди спеціалістів не порадить це зробити. Після результатів досліджень OCTAVE та OCTAVE-DUO, які продемонстрували знижену ефективність вакцин у тих, хто приймає імунодепресанти, було проведено (і триває) більше досліджень у цій галузі з метою покращення імунної відповіді, що виникає в осіб на ці типи вакцин. лікування.
Дослідження «VROOM», проведене Abhisshek, A et. al (2022), показали на своїй вибірці, що припинення лікування метотрексатом на 2 тижні після введення 3-ї дози COVID-19 порівняно з продовженням звичайного лікування може посилити імунну відповідь, яка налагоджена. Найцікавіше те, що автори відзначають, що це підвищення зберігалося до 12 тижнів для тих, хто призупинив лікування метотрексатом, і що навіть на цьому пізньому етапі обстеження їх реакція антитіл була вищою, ніж у групі, яка продовжувала прийом метотрексату як зазвичай через 4 тижні після цього. щеплення.
Незалежно від прийому ліків або попереднього припинення лікування для інших щеплень, людям рекомендується зважити всі «за» і «проти» зі своєю командою спеціалістів, щоб вибрати найбезпечніший і найвідповідніший курс дій.
На веб-сайті PETA UK сказано: « Вакцини, виготовлені Pfizer/BioNTech, Oxford/AstraZeneca та Moderna, які нещодавно були схвалені для використання у Великобританії, не містять інгредієнтів тваринного походження ».
Детальніше тут:
Усі вакцини, які на сьогоднішній день розповсюджуються у Великій Британії, були в основному націлені на вихідний штам COVID-19. Хоча це може здатися так, ніби вони, швидше за все, неефективні проти нових мутацій («штамів») вірусу, вони незмінно залишаються ефективними для запобігання важким захворюванням проти наступних варіантів.
Таким чином, будь-яка вакцина, яка пропонується в рамках осінньої ревакцинації, вважається високоефективною та дає сильну реакцію на ревакцинацію, і її слід використовувати, щоб захистити найбільш уразливих цієї зими.
Вам можуть порадити призупинити прийом ліків, якщо у вас з’явилися симптоми COVID-19, але вам слід звернутися за належною медичною порадою до 111, а в ідеалі – до команди ревматолога.
Рекомендації можуть відрізнятися в кожному конкретному випадку залежно від активності захворювання та інших індивідуальних факторів.
Зміни щодо доступу до противірусного лікування:
Раніше тим, хто мав право на противірусне лікування, поштою надсилали лист-підтвердження та пріоритетний набір для ПЛР. З тих пір для боротьби з вірусом стало доступно більше противірусних засобів і nMAB (нейтралізуючих моноклональних антитіл), і, звичайно, ситуація з COVID-19 змінилася. Тепер, коли ПЛР-тести більше не використовуються, пацієнти отримають набір для тестування латерального потоку, а також новий лист. Побачити лист можна тут .
Тоді процес буде таким:
- Як тільки у вас з’являться симптоми COVID (навіть якщо вони легкі), використовуйте тест з бічним потоком.
- Повідомте свій результат тесту тут або за телефоном 119.
- Вас попросять надати номер NHS та поштовий індекс.
- Якщо результат позитивний, зачекайте, поки з вами зв’яжуться щодо лікування. Якщо ваш тест негативний, то вам рекомендується пройти додаткові тести протягом наступних 2 днів (загалом 3 тести протягом 3 послідовних днів), про це також слід повідомити, як зазначено вище.
- Якщо через 24 години з вами не було контакту, зателефонуйте своєму лікарю загальної практики або за номером 111.
Наступний лист було надіслано медичним працівникам, щоб поінформувати їх про цей процес.
Хто має право на лікування?
Офіційний список тих, хто має право, можна знайти тут .
Важливим для пацієнтів з РА та ЮІА є наступне:
- “люди, які отримували терапію, що виснажує В-клітини (препарат проти CD20, наприклад ритуксимаб, окрелізумаб, офатумаб, обінутузумаб) протягом останніх 12 місяців”.
- “люди, які приймають біологічні препарати [примітка 8] або маломолекулярні інгібітори JAK (за винятком моноклональних антитіл, що виснажують анти-CD20), або які отримували цю терапію протягом останніх 6 місяців”.
- “люди, які приймають кортикостероїди (що еквівалентно більш ніж 10 мг преднізолону на день) протягом принаймні 28 днів до позитивного ПЛР”.
- “люди, які наразі отримують мофетил мікофенолату, пероральний такролімус, азатіоприн/меркаптопурин (при ураженні основних органів, таких як нирки, печінка та/або інтерстиціальне захворювання легенів), метотрексат (при інтерстиціальному захворюванні легенів) та/або циклоспорин”.
- “люди, які демонструють принаймні одне з: (a) неконтрольоване або клінічно активне захворювання (що потребує нещодавнього збільшення дози або початку нового імуносупресивного препарату або внутрішньом’язової ін’єкції стероїдів або курсу пероральних стероїдів протягом 3 місяців до позитивного ПЛР); та/або (b) ураження основних органів, наприклад значне запалення нирок, печінки чи легенів або значне порушення функції нирок, печінки та/або легенів) ”.
Повну політику клінічного введення в експлуатацію, яка набуде чинності з 13 червня 2022 року, можна знайти тут .
Як отримати тест на бічний потік:
У зв’язку з тим, що уряд припинив безкоштовний доступ до тестів на латеральний кровотік на коронавірус, тепер лише певні групи осіб можуть отримати безкоштовні тести на латеральний потік. Перевірте, чи маєте ви право на тестування бічного потоку на веб-сайті GOV.uk.
Якщо ви маєте право:
Замовляйте тести бічного потоку на веб-сайті GOV.UK. Крім того, ви можете зателефонувати за номером 119, якщо ви не отримали тест на бічний потік. За наданим веб-посиланням не вимагається підтвердження відповідності вимогам, а лише підтвердження того, що ви є. Якщо вам потрібні додаткові вказівки щодо цього, перегляньте наступну статтю .
Будь ласка, зверніть увагу, що використовуваний тест має бути наданий урядом, а приватні тести використовувати не можна.
З ким мені звернутися, якщо я вважаю, що маю право, але зі мною не зв’язувалися?
Якщо ви не отримаєте листа, ви все одно можете мати право. Ви можете виконати той самий процес, але вам доведеться самостійно провести тести бічного потоку. Важливо, щоб ви отримували лише тести бічного потоку, надані NHS/урядом, оскільки тести з приватних джерел не розпізнаються в системі. Ви можете отримати тести за допомогою описаного вище процесу. Якщо ви отримаєте позитивний результат тесту, зачекайте 24 години, щоб з вами зв’язалися. Після закінчення цього періоду часу ви можете зателефонувати до лікаря загальної практики, служби охорони здоров’я 111 або свого спеціаліста клініциста для термінового направлення.
Які методи лікування доступні?
Є чотири види лікування, доступні в різних формах – «антивірусні препарати» та «нМАБ» (нейтралізуючі моноклональні антитіла).
| Назва лікування | Тип лікування | Спосіб введення |
| «Паксловід» – нірматрелвір плюс ритонавір* | Противірусні ліки | Таблетки |
| «Ксевуди» – сотровімаб | nMAB | Внутрішньовенне вливання |
| “Веклюри” – ремдесіви | противірусний | Внутрішньовенне вливання |
| «Лагевріо» – молнупіравір | Противірусні ліки | Таблетки (кожні 12 годин протягом 5 днів) |
Paxlovid OR Xevudy можна призначати як лікування першої лінії, Veklury є лікуванням другої лінії, а Lagevrio є лікуванням третьої лінії. Комбіноване лікування nMAB і противірусним препаратом зазвичай НЕ рекомендується.
Тих, хто отримує лікування в усній формі, або попросять забрати ліки в одному з доступних центрів, або їх доставлять додому.
Ті, хто проходить внутрішньовенне інфузійне лікування, повинні будуть відвідувати відповідний лікувальний центр, де буде проводитися лікування. Очікується, що вливання триватиме приблизно півдня.
Для отримання додаткової інформації про доступні методи лікування коронавірусу дивіться інформацію NHS, яку можна знайти тут .
Перегляньте це посилання , щоб дізнатися про сумісне застосування ліків із цими методами лікування.
Якщо я не маю права, чи є інший спосіб взяти участь у лікуванні?
Якщо пацієнти не підходять для лікування згідно з цією політикою, слід підтримувати залучення до «дослідження PANORAMIC» Оксфордського університету, яке збирає докази для нових пероральних противірусних препаратів у ширшій когорті пацієнтів групи ризику.
Ви можете переглянути критерії для реєстрації в цьому дослідженні на їх веб-сайті .
Подальше читання:
- https://www.gov.uk/government/publications/higher-risk-patients-eligible-for-covid-19-treatments-independent-advisory-group-report/defining-the-highest-risk-clinical-subgroups- при-зараженні-співтовариством-sars-cov-2-при-розгляді-використання-нейтралізуючих-моноклональних-антитіл
- https://www.england.nhs.uk/coronavirus/wp-content/uploads/sites/52/2021/12/C1650-interim-ccp-antivirals-or-neutralising-monoclonal-antibodies-non-hospitalised-patients- with-covid19-v6.pdf
- https://www.nhs.uk/conditions/coronavirus-covid-19/self-care-and-treatments-for-coronavirus/treatments-for-coronavirus/
Якщо ви не впевнені в відмінності між цими типами ліків, ви можете безкоштовно замовити нашу брошуру «Ліки в РА» або відвідати наш розділ ліків .
Захворюваність і тяжкість коронавірусу, здається, змінюються залежно від широкого спектру факторів, і зрозуміло, що люди, які приймають імунопосередникові препарати, будуть особливо стурбовані ризиком зараження вірусом.
Дослідження постійно демонструють позитивні ефекти вакцинації щодо захисту людей від найгіршого вірусу навіть у популяціях, де люди приймають імунодепресанти (хоча може знадобитися щеплення, щоб отримати подібний рівень імунної відповіді порівняно з членами загального населення).
Коли супутні захворювання (стан здоров’я) контролюються в статистичному аналізі, підвищений ризик серйозного захворювання на коронавірус зникає в більшості досліджень. Подібним чином багато досліджень у цій галузі показали, що, окрім використання інгібіторів JAK та ритуксимабу, інші форми DMARDs (звичайні чи прогресивні), здається, не підвищують ризик важких симптомів COVID. Вплив інгібіторів JAK і ритуксимабу на погіршення результатів інфекції було показано лише в деяких дослідженнях.
Такі дослідження, як Mackenna et al (2022).
Додаткова інформація та посилання:
- Mackenna, B. та ін. (2022). Ризик важких наслідків COVID-19, пов’язаних з імуноопосередкованими запальними захворюваннями та імуномодифікуючою терапією: загальнонаціональне когортне дослідження на платформі OpenSAFELY. Статті Ланцет Ревматологія . том. 4, стор. 490–506.
Довгий COVID описує симптоми, що тривають після або розвиваються після початкової інфекції коронавірусу («гострий COVID-19») і не мають пояснення іншим діагнозом. « Цей термін включає триваючий симптоматичний COVID-19, від чотирьох до 12 тижнів після зараження, і постковідний синдром, що триває понад 12 тижнів після зараження ». (ГАРНО). Було відмічено, що довгий COVID охоплює широкий спектр симптомів і зустрічається в широкому діапазоні людей, від тих, у кого був дуже легкий випадок вірусу, до тих, хто пережив його важче.
Симптоми тривалого COVID:
На відміну від гострої форми інфекції, тривалий COVID має значно ширшу симптоматику та може впливати на декілька органів і систем організму. Вони можуть включати (зверніть увагу, що це не вичерпний список):
- Дихальна система (система, що відповідає за обмін вуглекислого газу і кисню в організмі людини).
- Серцево-судинна система (ця система, що живиться від серця, відповідає за транспортування кисню, поживних речовин, гормонів і клітинних відходів по всьому тілу).
- Неврологічна система/нервова система (електрична система тіла, що складається зі складної сукупності нервів і спеціалізованих клітин, відомих як «нейрони», які передають сигнали між різними частинами тіла).
- Шлунково-кишкова система/Травна система (функції включають вживання, травлення та всмоктування їжі або поживних елементів).
- Опорно-руховий апарат (м'язи та кісткові структури).
Деякі із симптомів, які люди можуть відчувати при тривалому COVID, включають:
- Втома2.
- Задишка (утруднене або утруднене дихання).
- Серцеві аномалії (структурні або функціональні зміни в серці).
- Когнітивні порушення (порушення мислення/пам'яті або вплив на інші розумові процеси).
- Порушення нормального сну.
- Симптоми, як правило, пов’язані з посттравматичним стресовим розладом.
- Біль у м'язах.
- Проблеми з концентрацією.
- Головний біль.
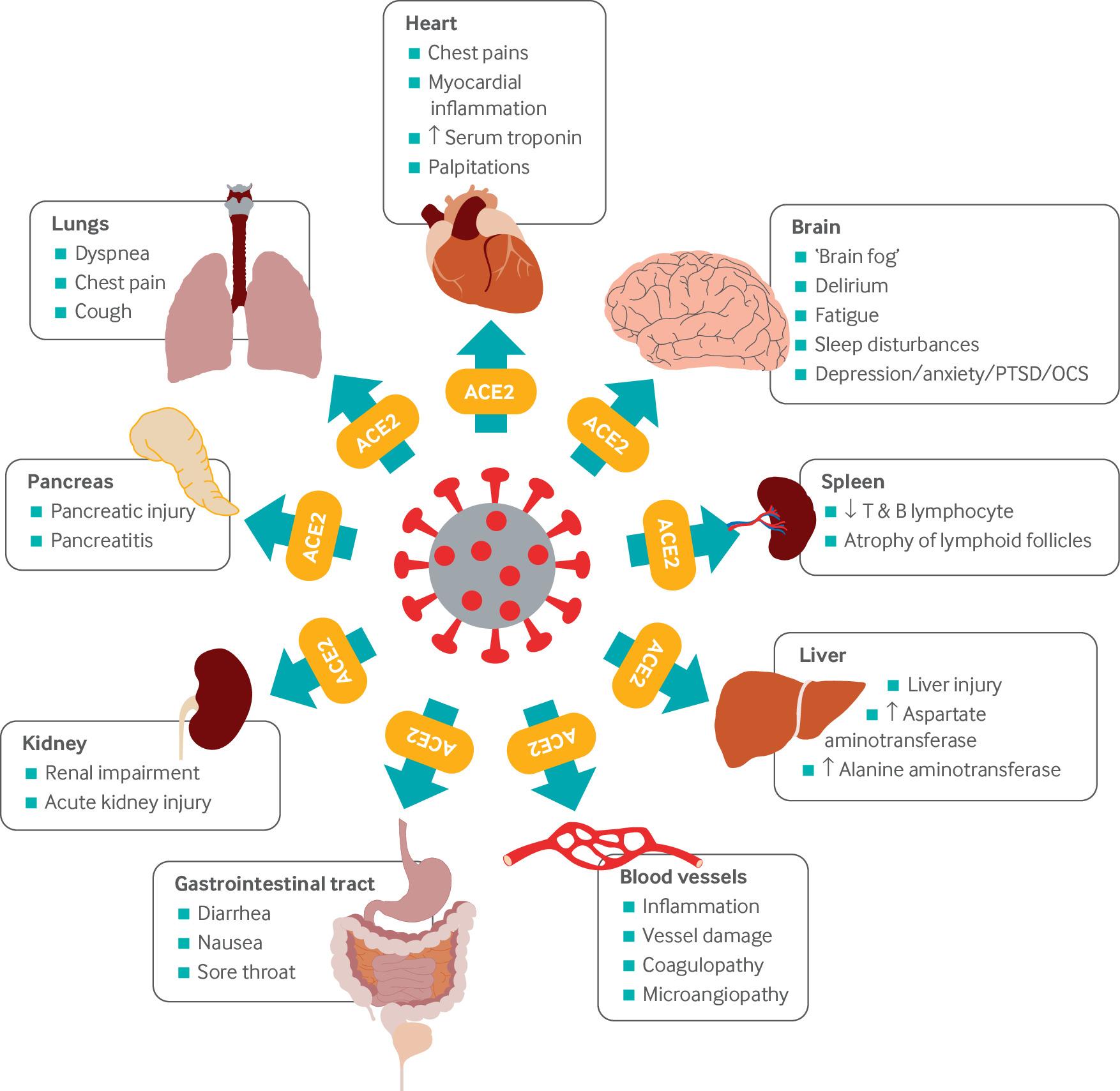 Рис. 1. Взято з наукової статті Крука, Рази, Новелла, Янга та Едісона (2021), стор. 2. Перегляньте посилання та додаткову літературу для повної довідки.
Рис. 1. Взято з наукової статті Крука, Рази, Новелла, Янга та Едісона (2021), стор. 2. Перегляньте посилання та додаткову літературу для повної довідки.
Симптоми тривалого COVID-19 можуть виникати незалежно від тяжкості інфекції. Дослідження також показали невеликі відмінності в частоті тривалого COVID-19 між тими, хто лікувався від COVID, і тими, хто не отримував лікування, а також між різними варіантами лікування.
Управління національної статистики (ONS) Великобританії продовжує відстежувати поточну ситуацію, але станом на 2 липня 2022 року вони підрахували, що в приватних домогосподарствах Великобританії 1,8 мільйона осіб (або 2,8% населення Великобританії) мали довгий час. Симптоми COVID (за самооцінкою). Їхні дані також свідчать про те, що найпоширенішим симптомом тривалого COVID-19 була втома (54%), за якою йдуть задишка (31%), аносмія (втрата нюху, 23%) і біль у м’язах (22%).
ONS повідомляє, що « як пропорція населення Великої Британії, поширеність тривалого COVID-19, за власними оцінками, була найбільшою серед людей віком від 35 до 69 років, жінок, людей, які живуть у більш неблагополучних районах, тих, хто працює в соціальних мережах, осіб у віці 16 років. або над тими, хто не був студентом чи пенсіонером і не працював чи не шукав оплачуваної роботи, а також з іншими станами здоров’я чи інвалідністю, які обмежують діяльність .
Це підтверджується даними, зібраними з усього світу, які, незважаючи на відмінності в методології дослідження 3, показують незмінно високі рівні тривалого COVID-19 серед різних досліджуваних популяцій, що свідчить про те, що у значної частини інфікованих вірусом може розвинутися довгий COVID. Що незрозуміло наразі, так це зміни частоти та тяжкості тривалого COVID залежно від того, яким штамом вірусу заразилися. Це вимагає постійних досліджень і реактивних змін у стратегіях лікування, щоб ефективно боротися з довгостроковими симптомами після інфікування COVID.
Хто має більший ризик розвитку тривалого COVID?
За даними Crook et al. (2021), ті, у кого підвищений ризик потреби в стаціонарному лікуванні COVID, розвитку тривалих симптомів COVID і смерті від коронавірусу, включають (див. Crook et al. 2021, стор. 9 для посилань на дослідження):
- Старші порівняно з молодшими особинами.
- Чоловіки в порівнянні з жінками.
- Ті, що належать до небілих етнічних груп.
- Ті, хто живе з обмеженими можливостями (будь-якими).
- Ті, хто має в анамнезі інші проблеми зі здоров’ям («супутні захворювання»), у тому числі;
-
- ожиріння.
- Серцево-судинне захворювання.
- Захворювання органів дихання.
- Гіпертонія.
Роль імуносупресії в тривалому ризику COVID все ще ретельно досліджується та обговорюється. Деякі дослідження припускають, що імуносупресія може мати захисний ефект від тривалих симптомів COVID, однак це суперечливо і вимагає додаткових досліджень, перш ніж можна буде стверджувати остаточно (Крук та ін. 2021, с. 9-10). Ясно лише те, що Всесвітня організація охорони здоров’я (ВООЗ) і Long COVID Forum Group покладають на дослідження, спрямовані на надання більш чіткого клінічного визначення тривалого COVID для узгодженості в усьому світі, а також на розробку ефективних методів лікування для боротьби з питання здоров'я.
Посилання та додаткова література:
- Крук Х., Раза С., Ноуелл Дж., Янг М. та Едісон П. (2021). Тривалий ковід – механізми, фактори ризику та управління. Британський медичний журнал . том. 374 , стор. 1-18. Веб-посилання: https://doi.org/10.1136/BMJ.N1648
- Національний інститут здоров'я та досконалості догляду. Коротка настанова щодо COVID-19: управління довгостроковими наслідками COVID-19 Настанова NICE; c2020. https://www.nice.org.uk/guidance/ng188
- Управління національної статистики (2022). Поширеність поточних симптомів після зараження коронавірусом (COVID-19) у Великобританії: 4 серпня 2022 р . Отримано з: https://www.ons.gov.uk/peoplepopulationandcommunity/healthandsocialcare/conditionsanddiseases/bulletins/prevalenceofongoingsymptomsfollowingcoronaviruscovid19infectionintheuk/4august2022
- Редакція ZOE (5 серпня 2022). Який у вас зараз ризик Довгого COVID? Отримано з: https://health-study.joinzoe.com/blog/covid-long-covid-risk
Дорослі можуть отримати вакцину від C OVID через 28 днів після позитивного тесту на COVID- 19 або через 28 днів після появи симптомів, залежно від того, що відбудеться раніше. Молодим людям віком 16 і 17 років, які не мають високого ризику зараження C OVID -19, потрібно почекати 12 тижнів. Це відповідає вказівкам JCVI. Ви можете звернутися до свого лікаря загальної практики, якщо у вас є сумніви.
Коли почалася пандемія, знадобилося чимало часу, перш ніж були розроблені методики звітування, які дозволили широкій громадськості висвітлювати випадки симптомів. Починаючи з піку пандемії, коли більшість людей регулярно повідомляли про це, ми спостерігали різке зниження навіть тих, у кого на смартфонах все ще завантажено такі програми, як NHS COVID та додаток для дослідження здоров’я ZOE, не кажучи вже про результати тестів чи симптоми.
Існують також варіації від країни до країни у показниках звітності про випадки інфікування та рівні смертності через відмінності, такі як визначення, культура, характеристики населення, точність діагнозів, системи охорони здоров’я та механізми звітності.
Ці та інші фактори, які ще не висвітлені, означають, що важко отримати точне уявлення про ситуацію. В ідеальному світі дані були б надані кожною людиною на планеті, однак це нереально, тому висновки потрібно робити на основі невеликих вибірок і даних, які ми маємо. Дослідження спрямовані на узагальнення цих менших вибірок на більші сукупності, а також на прогнозування на основі спостережень доступних даних за допомогою методів моделювання статистичних рівнянь. Однак це означає, що ми повинні сприймати узагальнення досліджень з дрібкою солі, оскільки вони можуть не повністю відображати ситуацію «реального світу».
Оновлено: 14/02/2023