Informations sur le coronavirus (COVID-19)
ImprimerQuestions fréquemment posées
Le programme de vaccination contre le COVID-19 a réussi à réduire le taux de mortalité dû au virus sous toutes ses formes et a permis à de nombreuses personnes de retourner vivre sans trop de restrictions à leurs libertés.
Aujourd’hui, à l’approche des mois d’hiver, les virus tels que le COVID-19 se propagent beaucoup plus facilement, pour la simple raison que nous socialisons davantage à l’intérieur sans fenêtres ouvertes pour laisser circuler l’air. Les rappels d’automne sont importants pour contribuer à renforcer la protection contre les souches du coronavirus et sont proposés à toutes les personnes âgées de 50 ans et plus, ainsi qu’à celles qui présentent un risque accru dû aux souches du virus.
Cela est dû à ce risque accru de contracter une infection respiratoire, mais aussi au fait qu’avec le temps, l’immunité offerte par les vaccinations jusqu’à présent peut diminuer avec le temps, et il est donc nécessaire de lui donner un « complément ».
Les vaccins de rappel agissent également pour « compléter » l’immunité facilitée par la contraction du COVID-19 (« immunité naturelle »). La meilleure façon d’y penser est que plus de protection est toujours la meilleure solution ! Tous les vaccins approuvés pour une utilisation dans le cadre du programme de rappel d’automne se sont révélés sûrs et très efficaces. Si vous êtes éligible, le NHS vous proposera le vaccin le plus approprié.
Les mois d’hiver plus sombres et plus froids ont également tendance à exercer une pression accrue sur le NHS qui, comme beaucoup d’entre vous le savent, est déjà soumis à beaucoup de pression. En vous faisant vacciner de rappel et en vous faisant vacciner contre la grippe saisonnière, vous pouvez contribuer à réduire cette pression. Non seulement cela, mais plus les individus éligibles qui prennent leurs rappels sont nombreux, plus une barrière de protection est mise autour des communautés à risque.
La relation entre la contraction du COVID-19 et l’hospitalisation et le décès s’est affaiblie, plus de 93 % des personnes éligibles au Royaume-Uni âgées de plus de 12 ans recevant au moins une dose du vaccin contre le coronavirus.
De plus, même si la protection contre l’infection diminue avec le temps, les vaccins offrent toujours un niveau élevé de protection contre les conséquences graves de la maladie, la nécessité d’un traitement à l’hôpital et le risque de décès. Cela est particulièrement vrai lorsque des doses de rappel sont également prises, avec en prime une sorte de « réinitialisation » du minuteur pour la dégradation de la qualité protectrice des vaccins par rapport à l’infection.
Comment savons-nous cela et que les vaccins sont sûrs ?
L’Agence britannique de sécurité sanitaire publie des rapports hebdomadaires sur l’efficacité des vaccins et l’impact de la vaccination sur la population.
Les vaccins contre la COVID-19 approuvés pour une utilisation au Royaume-Uni répondent à des normes strictes de sécurité, de qualité et d'efficacité fixées par l'organisme indépendant de réglementation des médicaments du Royaume-Uni, la Medicines and Healthcare products Regulatory Agency (MHRA).
À chaque étape du développement d’un nouveau vaccin, des contrôles et contrepoids approfondis sont effectués conformément à la loi. Les données examinées comprennent tous les résultats des études de laboratoire, des essais cliniques, des contrôles de fabrication et de qualité et des tests du produit. Ce faisant, cela garantit que les avantages d’un vaccin dépassent de loin tous les risques possibles et que les risques sont réduits à des niveaux gérables et considérés comme sûrs.
Les chiffres essentiels :
Selon le rapport de surveillance du vaccin COVID-19 : semaine 35 (publishing.service.gov.uk) datée du 1er septembre 2022, deux à 4 semaines après une dose de rappel du vaccin Pfizer ou Moderna après une primo-administration d'AstraZeneca ou Pfizer, efficacité contre l’infection symptomatique varie d’environ 60 à 75 %, tombant à presque aucun effet à partir de 20 semaines après le rappel.
Deux à quatre semaines après une dose de rappel du vaccin Pfizer ou Moderna après une primovaccination AstraZeneca ou Pfizer, l'efficacité contre l'hospitalisation pour les variantes Omicron est d'environ 90 %, chutant à 60 % après 6 mois.
Pour les personnes âgées de 75 ans et plus qui ont reçu un rappel de printemps, le risque d’infection a été réduit de plus de moitié au cours des premières semaines qui ont suivi par rapport à ceux qui n’ont pas reçu de rappel.
Avant Omicron, la primo-vaccination s'était révélée très efficace contre les infections symptomatiques (plus de 70 %), les hospitalisations (plus de 90 %) et les décès (plus de 90 %) pour les souches alpha et delta.
Les doses de rappel, à l'automne 2021, ont montré une très grande efficacité contre les hospitalisations et les décès dus au variant delta (plus de 95 %). Les essais cliniques ont également montré une efficacité tout aussi élevée contre les souches circulant en 2020.
Site Web du NHS:
- Vaccination contre le coronavirus (COVID-19) | NHS
- Comment prendre soin de vous à la maison si vous avez un coronavirus (COVID-19) ou des symptômes du COVID-19 | NHS
- Vaccin contre le coronavirus (COVID-19) pour les personnes dont le système immunitaire est gravement affaibli | NHS
- Conditions de santé et vaccination contre le coronavirus (COVID-19)
Le site Web de l’Alliance pour l’arthrite et l’appareil locomoteur (ARMA) :
British Society for Rheumatology (guide destiné aux cliniciens) :
Site du gouvernement :
Toutes les personnes atteintes de PR devraient être encouragées à prendre tous les vaccins/rappels contre le coronavirus lorsqu’ils leur sont proposés, quels que soient les médicaments avec lesquels ils sont traités. Les avantages de la vaccination contre la COVID-19 l’emportent sur les risques et, en étant vacciné, cela réduira le risque de développer des complications graves dues à la COVID-19. De plus, comme la protection diminue avec le temps et peut avoir commencé à un niveau inférieur à celui de la population générale, il est d’autant plus important de la renforcer avec les rappels là où ils sont proposés.
En cas de doute, conseillé de demander conseil au professionnel de la santé concerné.
Que sont les « thérapeutiques » ?
Des traitements alternatifs efficaces contre la COVID-19 continueront d’être essentiels pour sauver des vies, prévenir les hospitalisations et réduire l’ensemble des dommages sanitaires et économiques causés par la COVID-19. De plus, les avis scientifiques soutiennent l’utilisation d’une gamme de traitements dotés de différentes méthodes d’action.
L'UKHSA poursuit ses efforts pour comprendre l'effet de la variante Omicron sur la transmissibilité, les maladies graves, la mortalité, la réponse en anticorps et l'efficacité des vaccins et des traitements. Le groupe de travail thérapeutique continuera de travailler avec l'UKHSA pour comprendre les implications pour les traitements.
Le traitement par anticorps monoclonal, le sotrovimab, a reçu l'approbation de la MHRA le 2 décembre 2021. Ce traitement est désormais disponible pour traiter certaines personnes non hospitalisées présentant le risque le plus élevé de développer une maladie grave via les unités de livraison de médicaments COVID. Il peut également être utilisé pour traiter des patients atteints de COVID-19 à l’hôpital, où le génotypage montre que le patient a une variante d’Omicron. L'essai RECOVERY évalue le potentiel du sotrovimab comme traitement pour certains patients hospitalisés.
La nouvelle combinaison d'anticorps monoclonaux Ronapreve de Roche est disponible pour traiter les patients hospitalisés les plus vulnérables au Royaume-Uni, y compris ceux atteints de COVID-19 sévère et sans anticorps, et les patients à haut risque qui contractent une infection pendant leur séjour à l'hôpital, mais uniquement lorsque le génotypage montre le patient n'a pas de variante Omicron.
A quoi servent les traitements antiviraux et prophylactiques si nous disposons de vaccins efficaces ?
Les vaccins restent la première ligne de défense contre le COVID-19. Les antiviraux et autres traitements fournissent une ligne de défense supplémentaire nécessaire en jouant un rôle crucial dans la protection des patients infectés par le COVID-19, en particulier ceux pour lesquels le vaccin peut être moins efficace, comme les immunodéprimés.
Les antiviraux pourraient également jouer un rôle clé, aux côtés d’autres traitements, dans la protection de la population, surtout si un variant préoccupant réduit l’efficacité du vaccin.
Les traitements sont-ils efficaces sur le variant Omicron/autres variants préoccupants ?
Il est crucial que le Royaume-Uni dispose de nombreux traitements efficaces pour contrôler l’impact du variant Omicron et se protéger contre tout futur variant préoccupant.
Il n'est pas prévu qu'il y ait une réduction de l'efficacité du nirmatrelvir + ritonavir ou du molnupiravir contre le variant Omicron, car ils ne se fixent pas sur la protéine de pointe du virus Covid-19 et ne devraient donc pas être affectés par les mutations observées dans la souche Omicron du virus.
Les personnes immunodéprimées ont été prioritaires pour la recherche sur les traitements thérapeutiques et prophylactiques tels que les thérapies par anticorps monoclonaux, les nouveaux antiviraux et les composés réutilisés.
Les personnes dont le système immunitaire les rend plus à risque de contracter la COVID-19, y compris les personnes immunodéprimées dont le test est positif pour le virus, peuvent accéder directement aux traitements contre la COVID-19. Ces patients recevront soit le nouvel anticorps monoclonal sotrovimab, soit le nirmatrelvir + ritonavir. Si les patients ne peuvent pas recevoir ces traitements, il leur sera proposé du Remdesivir puis du molnupiravir. Un clinicien conseillera les patients sur le traitement le plus approprié pour eux.
De plus, des traitements antiviraux oraux sont disponibles grâce à une nouvelle étude nationale appelée PANORAMIC, menée par l'Université d'Oxford. Cette étude est ouverte aux personnes cliniquement éligibles vivant n'importe où au Royaume-Uni. De plus amples détails sur l'éligibilité peuvent être trouvés sur le site Web PANORAMIC ( www.panoramictrial.org ).
Les patients hospitalisés pour le COVID-19 ou ceux dont le COVID est apparu à l’hôpital peuvent être éligibles pour recevoir du nirmatrelvir + ritonavir, du Remdesivir ou du sotrovimab.
De plus amples informations sur les projets du gouvernement en matière de recherche thérapeutique et antivirale peuvent être trouvées ici :
https://www.gov.uk/government/groups/the-Covid-19-therapeutics-taskforce
Depuis le début de la pandémie, les enfants sont associés à une meilleure résistance au COVID-19, la plupart de ceux qui contractent le virus le combattant rapidement et efficacement. On constate également qu’ils présentent des symptômes viraux plus légers que les adultes. Certaines recherches suggèrent même que même les enfants prenant des médicaments immunosuppresseurs semblent avoir une évolution clinique plus douce que les adultes (Marlais et. al 2020). Il est toutefois noté qu'il est nécessaire de disposer d'échantillons plus grands et d'une approche plus systématique pour examiner les données sur les résultats des enfants et des jeunes à la COVID lorsqu'ils suivent un traitement immunosuppresseur.
Avec le déploiement du rappel d'automne, il n'y a pas de réelles différences dans les critères d'éligibilité pour les enfants sous immunosuppresseurs (voir le segment sur les rappels d'automne pour plus de détails). Cependant, seules les personnes âgées de 12 ans et plus sont éligibles à certains traitements antiviraux.
Lectures complémentaires et références :
Marlais, M., Wlodkowski, T., Vivarelli, M., Pape, L., Tönshoff, B., Schaefer, F. et Tullus, K. (2020). La gravité du COVID-19 chez les enfants sous médicaments immunosuppresseurs. La Lancette. Santé des enfants et des adolescents . Vol. 4 (7), e17.
Comme on ne sait pas encore combien de temps dure l'immunité naturelle (due au virus) et l'immunité médiée par le vaccin, il est toujours nécessaire d'avoir le vaccin/les rappels même si vous avez déjà eu le virus.
De plus, en raison de l’effet immunosuppresseur des médicaments utilisés dans la prise en charge de la PR, les individus recevant de tels traitements peuvent ne pas développer la même réponse immunitaire que ceux de la population générale. Pour lutter contre cela, des programmes de rappel ont été déployés pour optimiser la protection offerte à ces populations vulnérables.
Visitez le lien suivant pour lire les conseils du JCVI sur les vaccins COVID-19 pour le programme de rappel d'automne et plus d'informations sur le programme de rappel d'automne.
Le NHS England propose un vaccin dans plusieurs langues différentes. Vous pouvez accéder à ces informations en cliquant ici.
Effets secondaires du vaccin
Le Dr June Raine, directrice générale de la MHRA, déclare : « Nous demandons à toute personne soupçonnant avoir ressenti un effet secondaire lié à son vaccin contre le COVID-19 de le signaler sur le site Web de la Carte jaune du coronavirus . »
Le 4 août 2022, le gouvernement a publié comme résumé des rapports Carton jaune concernant les vaccins contre la COVID-19, un document mis à jour une fois par mois.
Ce rapport réitère que la vaccination s’avère toujours être « le moyen le plus efficace de réduire les décès et les maladies graves dus au COVID-19 ». Les trois vaccins proposés au Royaume-Uni (Pfizer/BioNTech ; AstraZeneca ; Moderna) ont été soumis à un processus de tests approfondi par la MHRA pour garantir leur sécurité, leur qualité et leur efficacité. Tous les trois ont également été approuvés pour une utilisation comme rappels.
Tous les médicaments comportent un risque d’effets secondaires et ces vaccins ne sont pas différents, mais les risques possibles doivent être mis en balance avec les avantages potentiels par rapport à la maladie, et dans le cas des vaccins contre la COVID-19, les avantages sont toujours considérés comme supérieurs aux risques.
Lisez l’article suivant de Healio Rheumatology pour plus d’informations.
Lorsque vous signalez un effet secondaire, veuillez fournir autant d’informations que possible, notamment :
- Informations sur les antécédents médicaux ;
- Tout autre médicament ;
- Calendrier d’apparition des effets secondaires ;
- Dates de traitement ;
- et pour les vaccins, la marque du produit et le numéro de lot.
Vous pouvez être contacté après la soumission d'un rapport de carte jaune afin que la MHRA puisse recueillir des informations supplémentaires pertinentes pour l'évaluation du rapport.
Ces contributions constituent un élément important pour comprendre les effets secondaires suspectés et garantir la sécurité des produits.
Ce vaccin a été testé sur plus de 44 000 personnes et, dans ces essais cliniques, voici les effets secondaires les plus régulièrement signalés par les participants :
- Douleur au site d'injection.
- Fatigue.
- Mal de tête.
- Myalgie (douleurs musculaires).
- Des frissons.
- Arthralgie (douleurs articulaires).
- Fièvre.
Chacun des effets secondaires ci-dessus a été signalé par plus d’une personne sur 10, mais était généralement d’intensité légère ou modérée et de courte durée. Les personnes plus jeunes (moins de 55 ans) étaient plus susceptibles de signaler des effets indésirables à ce vaccin.
Les essais cliniques de ce vaccin ont été menés auprès de plus de 23 000 individus et parmi cette population, plus d’un sur dix a signalé les effets secondaires suivants :
- Sensibilité au site d'injection.
- Douleur au site d'injection.
- Mal de tête.
- Fatigue.
- Myalgie (douleurs musculaires).
- Malaise (sentiment général de nausée/fatigue/malaise).
- Pyrexie (fièvre).
- Des frissons.
- Arthralgie (douleurs articulaires).
- Nausée.
La plupart des cas d’effets secondaires signalés étaient considérés comme étant de gravité légère à modérée et avaient tendance à disparaître quelques jours après le vaccin. Moins de personnes de plus de 65 ans ont signalé des effets secondaires et, lorsqu'elles le faisaient , ils avaient tendance à être plus légers que ceux signalés par les populations plus jeunes.
Plus de 30 000 personnes ont participé aux essais cliniques du vaccin Moderna et parmi elles, plus d’une personne sur 10 a déclaré :
- Douleur au site d'injection.
- Fatigue.
- Mal de tête.
- Myalgie (douleurs musculaires).
- Arthralgie (douleurs articulaires).
- Des frissons.
- Nausées Vomissements.
- Gonflement/sensibilité axillaire (gonflement ou sensibilité des glandes des aisselles).
- Fièvre.
- Gonflement et rougeur au site d’injection.
Encore une fois, les effets secondaires avaient tendance à être légers à modérés et disparaissaient généralement quelques jours après l’administration du vaccin. Les effets secondaires étaient encore une fois plus fréquents chez les personnes plus jeunes (par rapport aux plus de 65 ans).
2 à 5 déclarations d'effets secondaires ont été faites en moyenne sur les 3 types de vaccins pour 1 000 doses administrées selon les données collectées par le système Carton Jaune.
“Il est important de noter que les données de la Carte Jaune ne peuvent pas être utilisées pour calculer les taux d’effets secondaires ou comparer le profil de sécurité des vaccins contre la COVID-19, car de nombreux facteurs peuvent influencer la déclaration des effets indésirables. De plus, il est important de considérer qu'un rapport de carte jaune peut inclure une référence à plusieurs vaccins associés à une réaction suspectée lorsque différents vaccins ont été utilisés comme troisième dose ou dose de rappel. .”
Dans l'ensemble, les trois vaccins présentent des effets secondaires communs, typiques de nombreux vaccins, tels qu'une douleur au site d'injection et des symptômes pseudo-grippaux généralisés, correspondant à la réponse immunitaire normale de l'organisme. En règle générale, ces violences étaient de courte durée et leur intensité ne devenait pas grave. Les types d’effets secondaires signalés semblaient assez cohérents selon les différents groupes d’âge, mais ils étaient plus fréquemment signalés par des personnes plus jeunes.
“À mesure que nous recevons de plus en plus de rapports sur ces types de réactions liés à une exposition accrue aux vaccins contre la COVID-19, nous avons dressé un tableau de la façon dont les individus les ressentent et des différentes manières dont les effets secondaires peuvent se présenter chez les personnes. Certaines personnes ont signalé une sensation soudaine de froid accompagnée de frissons/tremblements accompagnés d'une élévation de la température, souvent accompagnée de sueurs, de maux de tête (y compris de maux de tête de type migraine), de nausées, de douleurs musculaires et d'un malaise, survenant dans la journée suivant l'administration du vaccin. Semblables aux syndromes grippaux signalés dans les essais cliniques, ces effets peuvent durer un jour ou deux. .”
Plus d'information:
- Effets indésirables des vaccins contre le coronavirus (COVID-19) | GOV.UK
- Article en rhumatologie sur la vaccination contre le COVID-19 et les thérapies antirhumatismales via l'Université d'Oxford | Universitaire d'Oxford
- Signaler les effets secondaires de vos médicaments contre la PR | NRAS
- Rendre les médicaments et les dispositifs médicaux plus sûrs | Carte jaune
Suite à une surveillance étroite du déploiement initial du vaccin, l'Agence de réglementation des médicaments et des produits de santé (MHRA) a informé que les personnes ayant des antécédents d'anaphylaxie (à un aliment, à un médicament ou un vaccin identifié, ou à une piqûre d'insecte, etc.) PEUVENT recevoir un Vaccin contre la COVID-19, à condition qu’ils ne soient allergiques à aucun composant du vaccin.
Si vous avez une réaction anaphylactique connue à l’un des composants du vaccin, veuillez en discuter avec votre médecin généraliste et en informer le centre où vous recevez le vaccin. En règle générale, vous ne devez pas recevoir le vaccin si vous avez déjà eu une réaction allergique systémique (y compris une anaphylaxie immédiate) à :
- Une dose précédente du même vaccin contre la COVID-19.
- Tout composant contenu dans le vaccin COVID-19.
Vous pouvez trouver de plus amples informations si vous craignez l’anaphylaxie sur les sites ci-dessous :
Boosters
Des informations sur les personnes éligibles aux boosters d’automne peuvent être trouvées ici :
Vous trouverez ci-dessous une liste résumée des groupes éligibles et les catégories qui s'appliquent aux personnes atteintes de polyarthrite rhumatoïde ou juvénile idiopathique et à celles qui entrent en contact étroit avec ces groupes, comme les soignants, sont indiquées en gras.
- Résidents d’une maison de retraite pour personnes âgées et personnel travaillant dans des maisons de retraite pour personnes âgées.
- Travailleurs sanitaires et sociaux de première ligne.
- Tous adultes âgés de 50 ans et plus.
- Personnes âgées de 5 à 49 ans appartenant à un groupe à risque clinique , tel que défini dans le Livre vert.
- Personnes âgées de 5 à 49 ans qui sont des contacts familiaux de personnes immunodéprimées.
- Personnes âgées de 16 à 49 ans qui exercent la fonction d'aidant, comme le prévoit le Livre vert.
Pour en savoir plus sur le programme de rappel d’automne, cliquez ici : Programme de rappel d’automne contre la COVID-19 et de vaccination contre la grippe | NHS
Le JCVI a conseillé le 21 février 2022 qu'un rappel de printemps (un deuxième rappel) devrait être proposé, environ six mois après la dernière dose de vaccin, aux personnes âgées de 12 ans et plus immunodéprimées.
Après avoir examiné les données sur les réponses de rappel de différentes combinaisons de vaccins COVID-19, le Royaume-Uni, suivant les conseils du JCVI, introduira dans le programme de déploiement des vaccins bivalents ciblant à la fois Omicron et la souche originale de COVID-19.
JCVI a conseillé les vaccins suivants pour les adultes éligibles âgés de 18 ans et plus :
- Vaccin bivalent Moderna.
- Vaccin bivalent Pfizer.
- Vaccin moderne de type sauvage.
- Vaccin Pfizer de type sauvage.
- Vaccin Novavax, lorsqu'aucun vaccin alternatif contre la COVID-19 cliniquement adapté, approuvé au Royaume-Uni, n'est disponible.
Pour les personnes éligibles âgées de 12 à 17 ans :
- Vaccin Pfizer de type sauvage
Pour les enfants éligibles âgés de 5 à 11 ans :
- Formulation pédiatrique Pfizer de type sauvage.
Des données récentes (en laboratoire et dans le monde réel) de l'Agence britannique de sécurité sanitaire indiquent que l' efficacité du de rappel contre les conséquences graves du C OVID -19, telles que les hospitalisations nécessitant de l'oxygène ou une ventilation et l'admission aux soins intensifs, reste élevée (environ 80 % des cas). %) à plus de 6 mois après un rappel de vaccin. Cependant, ce nombre sera une moyenne de toutes les données collectées et ne reflète donc pas les différences individuelles dans les effets des vaccins.
L’essai ComFluCOV indique que la co-administration des vaccins contre la grippe et contre la COVID-19 est généralement bien tolérée, sans réduction de la réponse immunitaire à l’un ou l’autre vaccin. Par conséquent, les deux vaccins peuvent être co-administrés lorsque cela est pratique sur le plan opérationnel.
Par conséquent, les personnes éligibles pour recevoir à la fois un rappel d’automne contre le COVID-19 et un vaccin contre la grippe se verront administrer conjointement les vaccins contre le COVID-19 et la grippe lorsque cela est possible et cliniquement conseillé, en particulier lorsque cela améliore l’expérience et l’adoption des patients.
Une fois invité, vous devrez réserver votre rappel en ligne. Réserver ou gérer une vaccination contre le coronavirus (COVID-19) ou en appelant le 119.
Conseils du gouvernement
Le NHS COVID Pass est utilisé pour montrer le statut COVID-19 d'une personne à des fins de voyage, y compris une preuve de vaccination et d'infection antérieure. Il contient également un enregistrement de tous les vaccins COVID-19 enregistrés auprès du NHS qu’une personne a reçus et des tests NHS COVID-19 effectués.
Il est disponible via l’application NHS, nhs.uk ou sous forme de lettre.
Tous les enfants âgés de 5 ans et plus peuvent obtenir un NHS COVID Pass pour les voyages internationaux, y compris une version numérique et lettre. Depuis le 21 juillet , les enfants âgés de 5 ans et plus peuvent désormais accéder à un NHS COVID Pass numérique pour les voyages internationaux.
Depuis le vendredi 18 mars , aucune règle de voyage liée au COVID-19 n'a été mise en place pour toute personne entrant au Royaume-Uni. Le NHS COVID Pass pour les voyages continue d’être disponible comme preuve du statut COVID pour les voyages à l’étranger vers d’autres pays où les règles de voyage liées au COVID-19 sont toujours en vigueur.
Tous les pays acceptent-ils le NHS COVID Pass comme confirmation du statut vaccinal ?
Il est conseillé aux membres du public de vérifier les conditions d'entrée dans leur pays de destination avant de voyager.
Voir : https://www.gov.uk/foreign-travel-advice .
Ai-je besoin d’un rappel pour être considéré comme « complètement vacciné » et pouvoir voyager à l’étranger ?
Chaque pays fixe ses propres conditions d'entrée, par conséquent les mesures sanitaires aux frontières des autres pays ne relèvent pas de la juridiction du gouvernement britannique. Cela signifie que certains pays peuvent exiger des doses de rappel pour entrer.
Nous conseillons à tous les membres du public de vérifier les conditions d’entrée dans le pays de destination avant de voyager.
Voir https://www.gov.uk/foreign-travel-advice
Les quatrièmes doses seront-elles ajoutées au Pass COVID ?
Les personnes qui ont reçu quatre doses ou plus, pour « compléter » leurs vaccins, verront ces doses supplémentaires apparaître dans le NHS COVID Pass. Toute vaccination enregistrée auprès du NHS et reconnue par le NHS apparaîtra dans le NHS COVID Pass.
Les rendez-vous pour la vaccination contre le COVID-19 peuvent être réservés via le système de réservation du NHS ou en appelant le NHS 119 (les appels vers ce numéro sont gratuits et des traducteurs sont disponibles sur demande).
Le 26 mai 2022, une lettre ouverte (du NHS, d'associations caritatives et de dirigeants communautaires) a été diffusée pour encourager les personnes immunodéprimées à réserver leur vaccination via ces procédures ou en se rendant dans un centre de vaccination sans rendez-vous.
Le gouvernement britannique propose différentes formes de conseils aux personnes immunodéprimées et les plus exposées au risque de contracter le COVID-19, en leur fournissant des conseils sur les vaccinations, les tests de dépistage du virus, les traitements pour les personnes infectées par le coronavirus et les comportements visant à réduire le risque d'infection.
De plus amples informations sur la réduction de votre risque d’infection sont disponibles sur les liens ci-dessous :
- COVID-19 : conseils pour les personnes dont le système immunitaire les expose à un risque plus élevé | GOV.UK
- Personnes présentant des symptômes d’une infection respiratoire, dont le COVID-19 | GOV.UK
- La revue médicale britannique a également écrit un article suggérant 7 points principaux qui doivent être abordés afin de réduire de manière adéquate les taux d'infection et de réduire les perturbations qu'ils provoquent. Un plan en sept points pour supprimer les infections à Covid et réduire les perturbations | Le BMJ
On pense que ces orientations, combinées aux succès du déploiement du vaccin et aux programmes de rappel en cours, signifient que ceux qui entrent dans la catégorie cliniquement extrêmement vulnérable (CEV) n'ont plus besoin de « se protéger » et peuvent commencer à prendre des mesures pour réintégrer la société.
Bien sûr, il est compréhensible que de nombreuses personnes se sentent nerveuses à l’idée de le faire et souhaitent prendre des précautions pour assurer leur sécurité autant que possible.
Voici quelques conseils sur la façon de procéder, mais n'oubliez pas que ce ne sont que quelques idées et que vous devez faire ce qui vous convient.
- Assurez-vous de prendre tous les vaccins auxquels vous êtes éligible.
- Continuez à suivre tous les conseils spécifiques à votre condition fournis par votre équipe de spécialistes.
- Éviter de rencontrer des personnes qui ont eu un résultat positif au virus (ou qui sont malades ou qui ont été en contact avec quelqu'un qui l'est). Il est conseillé d’éviter tout contact face à face avec de telles personnes pendant 10 jours après un test positif.
- Rencontrez des gens dans des zones bien ventilées ou là où se trouvent des unités de filtration d’air.
- Demandez aux personnes avec lesquelles vous êtes en contact de prendre des précautions comme être prudent avant de vous rencontrer, garder leurs distances et porter un masque (eux ou vous-même). Il peut également être opportun de leur demander de réaliser un test rapide à flux latéral mais il est à noter que ceux-ci ne sont plus gratuits pour le grand public.
- Discutez avec votre employeur des ajustements raisonnables (voir également : Ajustements raisonnables pour les travailleurs handicapés ou souffrant de problèmes de santé | GOV.UK) qui pourraient être mis en place sur le lieu de travail pour vous protéger et, le cas échéant, travailler à domicile.
- Réduire la propagation des infections respiratoires, y compris la COVID-19, sur le lieu de travail | GOV.UK
- Maintenez la distance sociale et réduisez le temps passé dans des espaces publics clos et/ou bondés lorsque vous êtes en déplacement, si cela vous convient.
- Évitez de vous toucher le visage lorsque vous êtes en déplacement, emportez un peu de désinfectant pour les mains (au moins 43 % d'éthanol) et lavez-vous les mains régulièrement (idéalement avec du savon et de l'eau chaude, mais avec un désinfectant pour les mains si nécessaire).
- Portez un couvre-visage dans les espaces publics bondés, même si cette mesure protège principalement les autres, elle offre également une certaine protection à celui qui le porte. Vous pouvez également enquêter sur les masques de filtration d’air.
Evusheld (AZD7442) est un traitement par anticorps monoclonal conçu pour prévenir l'infection par le virus SARS-CoV-2 avant l'exposition à une personne infectée.
Il s'agit d'une combinaison de deux anticorps monoclonaux humains, le tixagevimab (AZD8895) et le cilgavimab (AZD1061). Ces anticorps sont conçus pour se lier à la protéine Spike, ce qui empêche le virus de s’attacher aux cellules et d’y pénétrer.
Ils doivent être administrés en deux injections intramusculaires distinctes, l'une après l'autre. Vous pouvez consulter la notice d’information destinée aux patients et de plus amples informations sur les médicaments ici :
https://www.gov.uk/government/publications/regulatory-approval-of-evusheld-tixagevimabcilgavimab
Evusheld est fabriqué par la société pharmaceutique AstraZeneca . Le traitement a été conçu pour les personnes qui sont moins susceptibles d’être bien protégées contre le COVID-19 par les vaccins, ce qui peut inclure les personnes immunodéprimées.
Le gouvernement britannique fournira-t-il Evulsheld pour la prophylaxie pré-exposition ?
Le 5 septembre 2022, le gouvernement a publié sa décision actuelle concernant l'utilisation d'Evusheld au Royaume-Uni.
« Sur la base des preuves actuellement disponibles et après une analyse et un examen minutieux, le gouvernement britannique a décidé de ne pas fournir d'Evusheld à des fins de prévention par les voies d'urgence pour le moment.
Cependant, le gouvernement britannique a référé Evusheld au National Institute for Health and Care Excellence (NICE) pour évaluation, qui fournit une évaluation rigoureuse et fondée sur des preuves de la rentabilité clinique et économique des médicaments destinés à être utilisés dans le NHS.
Il s'agit d'une décision basée sur les conseils cliniques indépendants de RAPID C-19 (un groupe multi-agences) et d'un groupe de travail national d'experts sur les politiques du Royaume-Uni et qui reflète le contexte épidémiologique et les politiques plus larges de notre réponse et de notre rétablissement à la pandémie.
Le médecin-chef est satisfait que le processus correct de fourniture de conseils cliniques ait été suivi et convient qu'Evusheld devrait désormais être évalué par le NICE.
Même si nous reconnaissons que cela est décevant pour les patients qui espéraient avoir accès à Evusheld à l'heure actuelle, il est essentiel que le gouvernement britannique soit pleinement informé et dispose de preuves suffisantes des avantages probables lorsqu'il prend des décisions d'achat. Le processus d'évaluation NICE fournit une évaluation solide et fondée sur des preuves qui sous-tend l'achat et l'utilisation de la grande majorité des médicaments dans le NHS.
Le nouveau traitement prophylactique d'AstraZeneca, « Evusheld », est devenu un sujet d'actualité pour les patients et les parties prenantes, mais on sait encore peu de choses sur son déploiement proposé après son approbation au Royaume-Uni.
Les cliniciens sont d’accord : Evusheld doit être livré dès que possible
Plus de 120 cliniciens de premier plan représentant 17 spécialités cliniques différentes, dans les 4 pays, ont publié une déclaration de consensus clinique affirmant qu'il existe des preuves suffisantes que le traitement préventif Evusheld programme protecteur par anticorps. devrait être livré dans les plus brefs délais.
Il s’agit de la plus grande déclaration d’expert clinique connue sur le coronavirus publiée à ce jour au Royaume-Uni.
La déclaration expose : les preuves scientifiques démontrant les bénéfices de ce traitement ; quand ces traitements doivent être administrés ; à qui les donner et comment les déployer – en établissant une feuille de route claire pour la mise en œuvre.
Sur Evusheld, le Royaume-Uni est à la traîne par rapport à 32 autres pays
Evusheld est un médicament fabriqué par la société pharmaceutique AstraZeneca et composé de deux anticorps monoclonaux : le cilgavimab et le tixagevimab.
Le traitement a été conçu pour les personnes qui sont moins susceptibles d’être bien protégées contre le COVID-19 par les vaccins, ce qui peut inclure les personnes immunodéprimées. Evusheld est un traitement administré par injection et donne aux gens des anticorps qui peuvent détruire le COVID-19 pendant une durée pouvant aller jusqu'à six mois. 32 autres pays, dont Israël et les États-Unis, ont déjà acheté le médicament et le donnent à de nombreuses personnes immunodéprimées.
<img src="https://nras.org.uk/wp-content/uploads/sites/2/2022/08/Coalition_Of_Charities.width-700.png"
18 associations caritatives écrivent au secrétaire d'État à la Santé et aux Affaires sociales
Pour de nombreuses personnes immunodéprimées, le premier confinement de 2020 n'a jamais pris fin, c'est pourquoi, en plus de la déclaration de consensus clinique, le 1er août 2022, 18 associations caritatives, dont la nôtre, ont signé une lettre ouverte au député Steve Barclay, exhortant le gouvernement à achetez Evusheld pour protéger les personnes qu’ils représentent et qui restent vulnérables au COVID-19.
Vous pouvez voir la lettre ici.
Que puis-je faire pour aider?
Nous aimerions solliciter votre aide à cet égard – nous avons rédigé ci-dessous un modèle de lettre que vous pouvez utiliser pour envoyer à votre député en lui demandant d'écrire au secrétaire d'État. Vous pouvez découvrir qui est votre député local et ses coordonnées en utilisant le site Web Trouver votre député .
Cliquez ici pour voir notre modèle de lettre aux députés.
Il s'agit simplement d'un modèle, alors n'hésitez pas à le personnaliser et à apporter les modifications que vous souhaitez afin qu'il reflète vos opinions et préoccupations. Si vous envoyez une lettre à votre député à propos d'Evusheld, nous serions ravis d'en entendre parler.
Vous pouvez en informer Victoria (notre responsable de la politique Covid-19) à vtecca@bloodcancer.org.uk avec la ligne d'objet que j'ai écrite à mon député .
Bien que le gouvernement ait jusqu'à présent refusé de nous fournir les informations dont notre communauté a besoin, nous espérons que ces lettres lui montreront à quel point cette question est importante pour les personnes immunodéprimées.
Le gouvernement a actuellement pris la décision d’attendre des preuves supplémentaires à la suite de l’examen du médicament par le NICE, qui devrait commencer à l’automne 2022 mais se terminera au début de 2023. D’autres efforts de campagne sont probables.
Suite à une réduction continue du nombre de cas de COVID, le gouvernement a décidé de mettre fin aux tests de routine des cas asymptomatiques dans d’autres contextes. Cela signifie que seules les personnes présentant des symptômes dans les hôpitaux et les maisons de retraite continueront à être testées, aux côtés des personnes immunodéprimées admises dans l’un ou l’autre de ces contextes. Essentiellement, les tests symptomatiques dans les contextes à haut risque se poursuivront.
“Les tests resteront en place pour les admissions dans les maisons de retraite et les hospices des hôpitaux et de la communauté, ainsi que pour les transferts de patients immunodéprimés vers et au sein de l'hôpital afin de protéger les plus vulnérables..”
Des tests seront également disponibles pour les épidémies dans certains contextes à haut risque tels que les maisons de retraite.
Des tests symptomatiques continueront d’être proposés tout au long de l’année dans certains contextes, notamment :
- Patients du NHS qui nécessitent des tests dans le cadre de parcours cliniques établis ou ceux éligibles aux traitements Covid.
- Personnel du NHS et personnel des services de santé indépendants financés par le NHS.
- Personnel des services de soins sociaux et des hospices pour adultes et résidents des maisons de retraite, des établissements de soins supplémentaires et des établissements de vie assistée et des hospices.
- Personnel et détenus dans les prisons.
- Personnel et utilisateurs des services de certains refuges pour victimes de violence domestique et services pour sans-abri.
Cela s'appuie sur les tests gratuits déjà terminés pour le grand public le 1er avril , qui constituaient une première étape du plan gouvernemental « Vivre avec le COVID ».
Le 24 août , lorsque le communiqué de presse annonçant ce changement a été publié, les cas de COVID étaient tombés à 40 027 et les données indiquaient que le risque de transmission avait également diminué. À cette époque, les données des 7 jours précédents montraient que les décès étaient tombés à 744 et les hospitalisations à 6 005.
Cela illustre l’efficacité des efforts de vaccination qui continuent de constituer l’épine dorsale des actions en cours visant à protéger les individus les plus vulnérables de la société.
“Le gouvernement continue d’encourager tous ceux qui sont éligibles à suivre des injections de rappel. Les boosters d’automne pourront être réservés via le service national de réservation avant le déploiement à plus grande échelle, qui doit commencer le 12 septembre. Le NHS contactera les gens quand ce sera leur tour ».
Même si cela ne devrait pas être nécessaire, le gouvernement continuera de surveiller la situation et reprendra les tests si cela s'avère nécessaire.
Questions diverses
Il est d'une importance vitale de garder votre PR aussi bien contrôlée que possible, c'est pourquoi toute décision quant à l'opportunité d'un arrêt temporaire de votre traitement doit être discutée avec votre équipe de rhumatologie . Les conseils peuvent varier au cas par cas.
En fonction du niveau d'activité de votre maladie, vous pouvez en savoir plus sur les scores d'activité de la maladie ici . L'arrêt de votre traitement pourrait entraîner une poussée de votre état. En raison des répercussions de la pandémie en retardant l’accès aux services de santé et les délais de réponse des médecins généralistes et autres unités du NHS, il pourrait ne pas être possible d’obtenir une assistance en temps opportun pour gérer la poussée.
L'Alliance contre l'arthrite et l'appareil locomoteur (ARMA) a initialement conseillé aux patients de ne pas arrêter de prendre leurs médicaments immunosuppresseurs pour le vaccin, à moins qu'un membre de leur équipe spécialisée ne leur conseille de le faire. Suite aux résultats des études OCTAVE et OCTAVE-DUO qui ont démontré l'efficacité réduite des vaccins chez les personnes sous immunosuppresseurs, des recherches supplémentaires ont été menées (et sont en cours) dans ce domaine en vue d'améliorer la réponse immunitaire développée par les individus sous ces types. de traitements.
L'étude « VROOM » menée par Abhisshek, A et. al (2022), a montré dans leur échantillon que l'arrêt du traitement par méthotrexate pendant 2 semaines après l'administration de la 3e dose de COVID-19 par rapport à la poursuite du traitement comme d'habitude, peut renforcer la réponse immunitaire qui se développe. Plus intéressant encore, les auteurs notent que cette augmentation s'est maintenue jusqu'à 12 semaines pour ceux qui ont suspendu le traitement par méthotrexate et que même à ce stade ultérieur de l'examen, leur réponse en anticorps était supérieure à celle du groupe qui a continué son traitement par méthotrexate normalement 4 semaines après. vaccination.
Indépendamment des médicaments ou des arrêts antérieurs du traitement pour d’autres vaccinations, les individus sont encouragés à peser le pour et le contre avec leur équipe de spécialistes afin de choisir la ligne de conduite la plus sûre et la plus appropriée.
Le site Internet de PETA Royaume-Uni indique : « Les vaccins fabriqués par Pfizer/BioNTech, Oxford/AstraZeneca et Moderna, dont l'utilisation a récemment été approuvée au Royaume-Uni, ne contiennent aucun ingrédient d'origine animale ».
Lire la suite ici :
Tous les vaccins déployés jusqu’à présent au Royaume-Uni ont été principalement ciblés sur la souche originale du COVID-19. Même si cela peut sembler inefficace contre les nouvelles mutations (« souches ») du virus, ils sont toujours restés efficaces pour prévenir les maladies graves contre les variantes ultérieures.
Par conséquent, tout vaccin proposé dans le cadre des rappels d’automne est considéré comme très efficace et donne lieu à une forte réponse de rappel, et devrait être adopté afin de protéger les plus vulnérables cet hiver.
Il peut vous être conseillé de suspendre votre traitement si vous présentez des symptômes de la COVID-19, mais vous devriez demander un avis médical approprié en parlant au 111 et idéalement à votre équipe de rhumatologie.
Les conseils peuvent varier au cas par cas en fonction de l'activité de la maladie et d'autres facteurs individuels.
Modifications pour l’accès aux traitements antiviraux :
Auparavant, ceux qui étaient éligibles au traitement antiviral recevaient une lettre de confirmation et un kit PCR prioritaire par la poste. Depuis lors, davantage de traitements antiviraux et nMAB (anticorps monoclonaux neutralisants) sont devenus disponibles pour lutter contre le virus et, bien sûr, le paysage du COVID-19 a changé. Maintenant que les tests PCR ne sont plus utilisés, les patients recevront un kit de test à flux latéral ainsi qu'une nouvelle lettre. Vous pouvez voir la lettre ici .
Le processus sera alors le suivant :
- Dès que vous développez des symptômes du COVID (même s’ils sont légers), utilisez le test de flux latéral.
- Signalez le résultat de votre test ici ou en appelant le 119.
- Il vous sera demandé votre numéro NHS et votre code postal.
- Si le résultat est positif, attendez d’être contacté pour le traitement. Si votre test est négatif, il vous est alors conseillé de passer des tests supplémentaires pendant les 2 jours suivants (pour un total de 3 tests sur 3 jours consécutifs), ceux-ci doivent également être signalés comme indiqué ci-dessus.
- Si après 24 heures vous n’avez aucun contact, appelez votre médecin généraliste ou le 111.
La lettre suivante a été envoyée aux professionnels de la santé pour les sensibiliser à cette démarche.
Qui est éligible au traitement ?
La liste officielle des personnes éligibles peut être consultée ici .
Les éléments suivants sont pertinents pour les patients atteints de PR et d’AJI :
- “les personnes qui ont reçu un traitement réduisant les lymphocytes B (médicament anti-CD20 par exemple rituximab, ocrélizumab, ofatumab, obinutuzumab) au cours des 12 derniers mois”.
- “les personnes qui prennent des produits biologiques[note de bas de page 8] ou des inhibiteurs JAK à petites molécules (à l'exception des anticorps monoclonaux anti-CD20) ou qui ont reçu ces traitements au cours des 6 derniers mois”.
- “les personnes qui prennent des corticostéroïdes (équivalents à plus de 10 mg par jour de prednisolone) pendant au moins les 28 jours précédant une PCR positive”.
- “les personnes qui suivent actuellement un traitement par mycophénolate mofétil, tacrolimus oral, azathioprine/mercaptopurine (pour les atteintes d'organes majeurs telles que les reins, le foie et/ou les maladies pulmonaires interstitielles), le méthotrexate (pour les maladies pulmonaires interstitielles) et/ou la ciclosporine.”.
- “les personnes qui présentent au moins l'un des éléments suivants : (a) une maladie incontrôlée ou cliniquement active (qui nécessite une augmentation récente de la dose ou l'initiation d'un nouveau médicament immunosuppresseur ou d'une injection IM de stéroïdes ou d'une cure de stéroïdes oraux dans les 3 mois précédant une PCR positive) ; et/ou (b) atteinte d'un organe majeur telle qu'une inflammation importante des reins, du foie ou des poumons ou une altération significative de la fonction rénale, hépatique et/ou pulmonaire) ”.
La politique complète de mise en service clinique, qui entrera en vigueur le 13 juin 2022, peut être consultée ici .
Comment obtenir un test de flux latéral :
En raison du fait que le gouvernement a mis fin à l’accès gratuit aux tests à flux latéral pour le coronavirus, seuls certains groupes d’individus peuvent désormais recevoir des kits de test à flux latéral gratuits. Vérifiez que vous êtes éligible pour recevoir un test de flux latéral sur le site Web GOV.uk.
Si vous êtes éligible :
Commandez vos tests de flux latéral via le site Web GOV.UK. Alternativement, vous pouvez appeler le 119 si vous n’avez pas reçu votre test de flux latéral. Le lien Web fourni ne demande pas de preuve d’éligibilité, juste pour confirmer que vous l’êtes. Si vous souhaitez plus de conseils à ce sujet, veuillez consulter l' article suivant .
Veuillez noter que le test utilisé doit être celui fourni par le gouvernement et que les tests achetés à titre privé ne peuvent pas être utilisés.
À qui dois-je m'adresser si je pense être éligible, mais que je n'ai pas été contacté ?
Si vous ne recevez pas de lettre, vous pourriez quand même être éligible. Vous pouvez suivre la même démarche mais devrez acquérir vous-même les tests de flux latéral. Il est important que vous obteniez uniquement les tests de flux latéral fournis par le NHS/le gouvernement, car les tests de source privée ne seront pas reconnus dans le système. Vous pouvez obtenir les tests en utilisant le processus ci-dessus. Si vous obtenez un test positif, attendez 24 heures pour être contacté. Passé ce délai, vous pouvez appeler soit le médecin généraliste, le NHS 111 ou votre clinicien spécialisé pour une référence urgente.
Quels sont les traitements disponibles ?
Il existe quatre traitements disponibles sous différentes formes : « antiviraux » et « nMAB » (anticorps monoclonaux neutralisants).
| Nom du traitement | Type de traitement | Mode d'administration |
| « Paxlovid » – nirmatrelvir plus ritonavir* | Antiviral | Comprimés |
| « Xevudy » – sotrovimab | nMAB | Perfusion intraveineuse |
| « Veklury » – remdesivi | Antiviral | Perfusion intraveineuse |
| « Lagevrio » – molnupiravir | Antiviral | Comprimés (toutes les 12 heures pendant 5 jours) |
Paxlovid OU Xevudy peuvent être administrés en première intention, Veklury est un traitement de deuxième intention et Lagevrio est un traitement de troisième intention. Un traitement combiné avec un nMAB et un antiviral n’est PAS systématiquement recommandé.
Ceux qui reçoivent un traitement sous forme orale seront invités soit à récupérer le traitement dans l'un des centres disponibles, soit à le livrer à leur domicile.
Ceux qui suivent un traitement par perfusion intraveineuse devront se rendre dans un centre de traitement approprié où le traitement sera administré. Les perfusions devraient durer environ une demi-journée au total.
Pour plus d'informations sur les traitements disponibles contre le coronavirus, veuillez consulter les informations du NHS, disponibles ici .
Consultez ce lien pour en savoir plus sur la co-administration de médicaments avec ces traitements.
Si je ne suis pas éligible, existe-t-il un autre moyen de participer au traitement ?
Lorsque les patients ne sont pas éligibles au traitement dans le cadre de cette politique, le recrutement dans l'essai PANORAMIQUE de l'université d'Oxford, qui rassemble les preuves de nouveaux antiviraux oraux dans une cohorte plus large de patients à risque, devrait être soutenu.
Vous pouvez consulter les critères d'inscription à cette étude sur leur site Internet .
Lectures complémentaires :
- https://www.gov.uk/government/publications/higher-risk-patients-eligible-for-covid-19-treatments-independent-advisory-group-report/defining-the-highest-risk-clinical-subgroups- lors d'une-infection-communautaire-par-le-sras-cov-2-lorsque-on-envisage-l'utilisation-d'anticorps-monoclonaux-neutralisants
- https://www.england.nhs.uk/coronavirus/wp-content/uploads/sites/52/2021/12/C1650-interim-ccp-antivirals-or-neutralising-monoclonal-antibodies-non-hospitalised-patients- avec-covid19-v6.pdf
- https://www.nhs.uk/conditions/coronavirus-covid-19/self-care-and-treatments-for-coronavirus/treatments-for-coronavirus/
Si vous n'êtes pas sûr de la distinction entre ces types de médicaments, vous pouvez commander gratuitement notre livret Médicaments contre la PR ou visiter notre section médicaments .
La contraction et la gravité du coronavirus semblent varier en fonction d’un large éventail de facteurs et, il est compréhensible, les personnes prenant des médicaments à médiation immunitaire seront particulièrement préoccupées par leur risque lié au virus.
La recherche a constamment démontré les effets positifs de la vaccination pour protéger les individus contre les pires virus, même dans les populations où les individus prennent des médicaments immunosuppresseurs (même si des rappels peuvent être nécessaires pour produire un niveau de réponse immunitaire similaire à celui des membres de la population générale).
Lorsque les comorbidités (problèmes de santé) sont contrôlées dans les analyses statistiques, le risque accru d’être gravement atteint du coronavirus a disparu dans la majorité des études. De même, de nombreuses études dans ce domaine ont démontré qu’en dehors de l’utilisation des inhibiteurs de JAK et du rituximab, d’autres formes de DMARD (conventionnels ou avancés) ne semblent pas exacerber le risque de symptômes graves du COVID. L’effet des inhibiteurs de JAK et du rituximab sur l’aggravation des résultats de l’infection n’a été démontré que dans certaines études.
Des études comme celle de Mackenna et al (2022).
Lectures complémentaires et références :
- Mackenna, B., et coll. (2022). Risque de conséquences graves du COVID-19 associées aux maladies inflammatoires à médiation immunitaire et aux thérapies immuno-modificatrices : une étude de cohorte nationale sur la plateforme OpenSAFELY. Articles du Lancet Rhumatologie . Vol. 4, p. 490-506.
Le COVID long décrit des symptômes qui perdurent ou se développent après l’infection initiale par le coronavirus (« COVID-19 aigu ») et qui n’ont aucune explication avec un autre diagnostic. " Ce terme inclut le covid-19 symptomatique continu, de quatre à 12 semaines après l'infection, et le syndrome post-covid-19, au-delà de 12 semaines après l'infection . " (BON). Il a été observé que la COVID longue couvre un large éventail de symptômes et se produit chez un large éventail d’individus, depuis ceux qui ont eu un cas très léger de virus jusqu’à ceux qui l’ont souffert plus gravement.
Symptômes d’un long COVID :
Contrairement à la forme aiguë de l’infection, la COVID longue présente des symptômes beaucoup plus étendus et peut avoir un impact sur plusieurs organes et systèmes du corps. Ceux-ci peuvent inclure (veuillez noter qu’il ne s’agit pas d’une liste exhaustive) :
- Système respiratoire (le système responsable de l'échange de dioxyde de carbone et d'oxygène dans le corps humain).
- Système cardiovasculaire (alimenté par le cœur, ce système est responsable du transport de l'oxygène, des nutriments, des hormones et des déchets cellulaires dans tout le corps).
- Système neurologique/Le système nerveux (le câblage électrique du corps constitué d'un ensemble complexe de nerfs et de cellules spécialisées appelées « neurones » qui transmettent des signaux entre différentes parties du corps).
- Système gastro-intestinal/Système digestif (les fonctions comprennent l'ingestion, la digestion et l'absorption d'aliments ou d'éléments nutritifs).
- Systèmes musculo-squelettiques (muscles et structures osseuses).
Certains des symptômes que les personnes peuvent ressentir avec une longue COVID comprennent :
- Fatigue2.
- Dyspnée (respiration difficile ou laborieuse).
- Anomalies cardiaques (modifications structurelles ou fonctionnelles du cœur).
- Déficience cognitive (troubles de la pensée/de la mémoire ou impact sur d'autres processus mentaux).
- Troubles du sommeil normal.
- Symptômes généralement associés au trouble de stress post-traumatique.
- Douleur musculaire.
- Problèmes de concentration.
- Mal de tête.
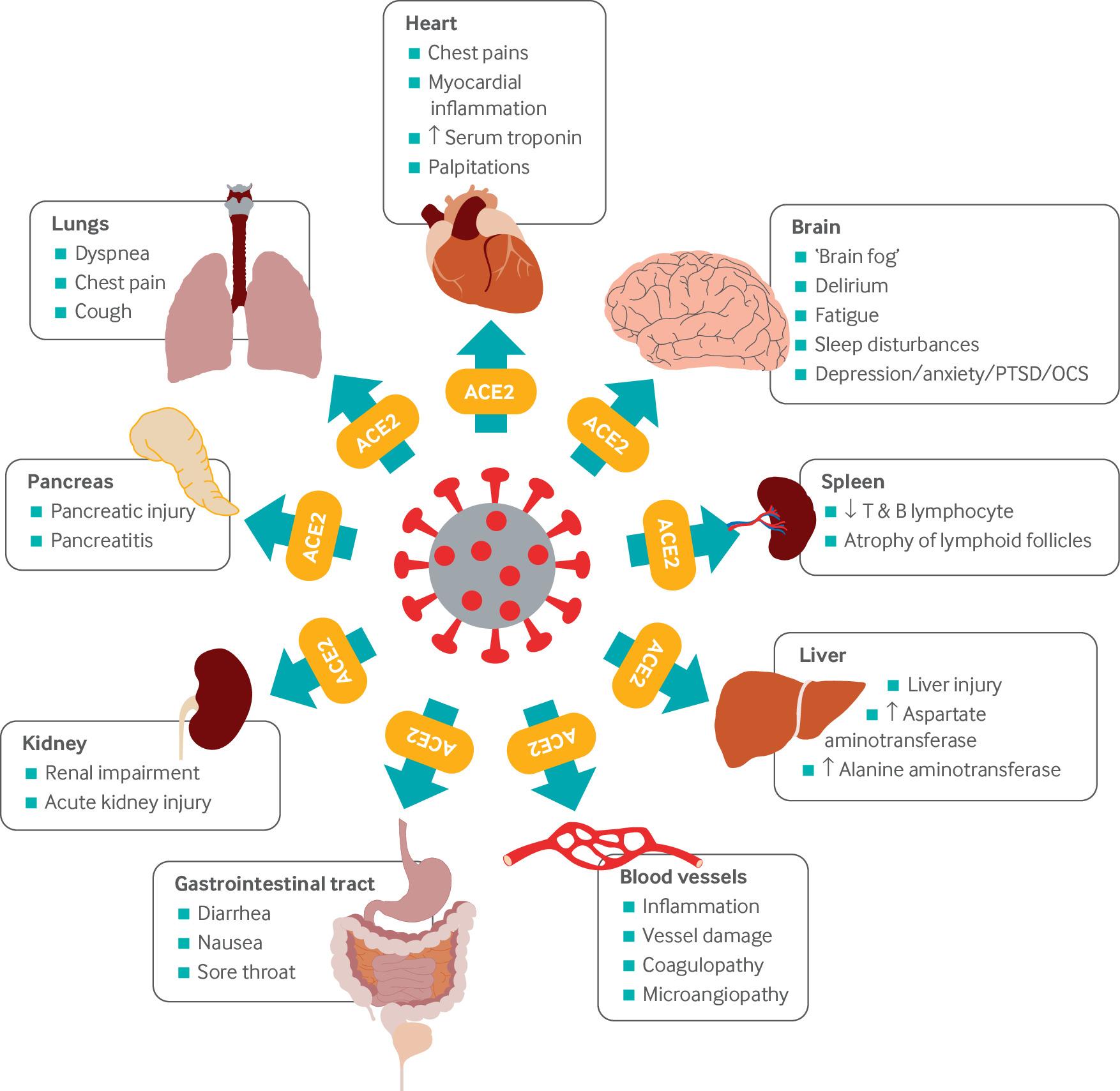 Fig 1. Tiré du document de recherche de Crook, Raza, Nowell, Young et Edison (2021), p2. Voir les références et les lectures complémentaires pour la référence complète.
Fig 1. Tiré du document de recherche de Crook, Raza, Nowell, Young et Edison (2021), p2. Voir les références et les lectures complémentaires pour la référence complète.
Les symptômes du COVID long peuvent survenir quelle que soit la gravité de l’infection. La recherche a également démontré peu de différences dans les taux d’apparition du COVID long entre les personnes traitées pour le COVID et celles qui n’ont reçu aucun traitement, ni entre les différentes options de traitement.
L'Office for National Statistics (ONS) du Royaume-Uni continue de surveiller la situation actuelle, mais au 2 juillet 2022, il estimait que dans les ménages privés du Royaume-Uni, 1,8 million de personnes (soit 2,8 % de la population britannique) souffraient de Symptômes du COVID (selon les auto-évaluations). Leurs données suggèrent également que le symptôme le plus fréquemment signalé en cas de COVID long était la fatigue (54 %), suivie de l'essoufflement (31 %), de l'anosmie (perte de l'odorat, 23 %) et des douleurs musculaires (22 %).
L'ONS rapporte que « En proportion de la population britannique, la prévalence des cas de COVID longs autodéclarés était la plus élevée chez les personnes âgées de 35 à 69 ans, les femmes, les personnes vivant dans des zones plus défavorisées, celles travaillant dans les services sociaux, celles âgées de 16 ans. ou plus qui n'étaient pas étudiants ou retraités et qui n'occupaient pas ou ne cherchaient pas de travail rémunéré, ainsi que ceux souffrant d'un autre problème de santé ou d'un handicap limitant leurs activités .
Ceci est étayé par des données collectées partout dans le monde qui, malgré les variations dans la méthodologie de recherche 3, montrent des niveaux constamment élevés de COVID long dans une variété de populations étudiées, ce qui suggère qu'une proportion substantielle de personnes infectées par le virus peut développer un long COVID. Ce qui n’est pas clair pour le moment, ce sont les changements dans la fréquence et la gravité des longs COVID en fonction de la souche du virus contractée. Cela nécessite des recherches continues et des changements réactifs dans les stratégies de traitement afin de combattre efficacement les symptômes à long terme suivant une infection au COVID.
Qui est le plus à risque de développer un long COVID ?
Selon Crook et coll. (2021), ceux qui présentent un risque accru de nécessiter un traitement hospitalier pour COVID, de développer de longs symptômes de COVID et de mourir du coronavirus comprennent (Voir Crook et al. 2021, p. 9 pour les études référencées) :
- Plus âgés par rapport aux individus plus jeunes.
- Les hommes par rapport aux femmes.
- Ceux issus de groupes ethniques non blancs.
- Les personnes vivant avec un handicap (de toute nature).
- Ceux qui ont des antécédents d’autres problèmes de santé (« comorbidités »), notamment :
-
- Obésité.
- Maladie cardiovasculaire.
- Maladie respiratoire.
- Hypertension.
Le rôle de l’immunosuppression dans le risque de COVID long est toujours à l’étude et fait l’objet d’un débat. Certaines études ont suggéré que l'immunosuppression pourrait avoir un effet protecteur contre les symptômes prolongés du COVID, mais cela est controversé et nécessite des recherches supplémentaires avant de pouvoir l'affirmer de manière concluante (Crook et al. 2021, p. 9-10). Ce qui est clair, c'est que l'Organisation mondiale de la santé (OMS) et le Long COVID Forum Group mettent la responsabilité de la recherche à fournir une définition clinique plus claire du long COVID pour une cohérence dans le monde entier et sur le développement de traitements efficaces pour lutter contre le virus. problème de santé.
Références et lectures complémentaires :
- Crook, H., Raza, S., Nowell, J., Young, M. et Edison, P. (2021). Covid long – Mécanismes, facteurs de risque et gestion. Le journal médical britannique . Vol. 374 , p. 1-18. Lien Web : https://doi.org/10.1136/BMJ.N1648
- Institut national pour l'excellence de la santé et des soins. Ligne directrice rapide COVID-19 : gérer les effets à long terme de la ligne directrice COVID-19 NICE ; c2020. https://www.nice.org.uk/guidance/ng188
- Office des statistiques nationales (2022). Prévalence des symptômes persistants suite à une infection par le coronavirus (COVID-19) au Royaume-Uni : 4 août 2022 . Extrait de : https://www.ons.gov.uk/peoplepopulationandcommunity/healthandsocialcare/conditionsanddiseases/bulletins/prevalenceofongoingsymptomsfollowingcoronaviruscovid19infectionintheuk/4august2022
- Rédaction de ZOE (5 août 2022). Quel est votre risque de Long COVID maintenant ? Extrait de : https://health-study.joinzoe.com/blog/covid-long-covid-risk
Les adultes peuvent recevoir un vaccin C OVID 28 jours après un test positif pour le COVID- 19 ou 28 jours après l’apparition des symptômes, selon la première éventualité. Les jeunes âgés de 16 et 17 ans qui ne présentent pas un risque élevé face au C OVID -19 doivent attendre 12 semaines. Ceci est conforme aux directives du JCVI. Vous pouvez vérifier auprès de votre médecin généraliste si vous avez des inquiétudes.
Au début de la pandémie, il a fallu un certain temps avant que des techniques de reporting soient développées pour permettre au grand public de mettre en évidence les cas de symptômes. Depuis le pic de la pandémie, lorsque la plupart des individus faisaient régulièrement rapport, nous avons constaté une baisse spectaculaire du nombre même de ceux qui avaient des éléments tels que l'application NHS COVID et l'application d'étude de santé ZOE toujours chargés sur leur smartphone, sans parler de la déclaration de leurs résultats de tests ou de leurs symptômes.
Il existe également des variations d’un pays à l’autre dans la déclaration des taux d’incidence d’infection et des taux de mortalité en raison de différences telles que les définitions, la culture, les caractéristiques de la population, l’exactitude des diagnostics, les systèmes de santé et les mécanismes de déclaration.
Ces facteurs, ainsi que d’autres qui n’ont pas encore été mis en évidence, signifient qu’il est difficile d’avoir une idée précise de la situation. Dans un monde idéal, chaque personne sur la planète fournirait des données, mais cela n'est pas réaliste. Des déductions doivent donc être faites à partir de petits échantillons et des données dont nous disposons. La recherche vise à généraliser ces échantillons plus petits à des populations plus grandes, ainsi qu'à faire des prédictions à partir des observations des données disponibles à l'aide de techniques de modélisation d'équations statistiques. Cela signifie toutefois que nous devons prendre les généralisations de la recherche avec des pincettes, car elles risquent de ne pas refléter pleinement la situation du « monde réel ».
Mise à jour : 14/02/2023