Wpływ RA na płuca
Płuca mogą zostać dotknięte w przebiegu RZS z powodu samego RZS lub jako skutek leczenia stosowanego w związku z RZS.
U osób chorych na reumatoidalne zapalenie stawów płuca mogą ucierpieć w trzech sytuacjach:
- Bezpośredni wpływ choroby reumatoidalnej na płuca
- Niekorzystny wpływ leczenia reumatoidalnego na tkankę płucną
- Zakażenia klatki piersiowej, będące konsekwencją samej choroby reumatycznej lub stosowanych w jej leczeniu terapii immunosupresyjnych, powodujące dalsze pogorszenie funkcji płuc
Niniejszy artykuł ma na celu przedstawienie ogólnego przeglądu trzech przyczyn uszkodzenia płuc.
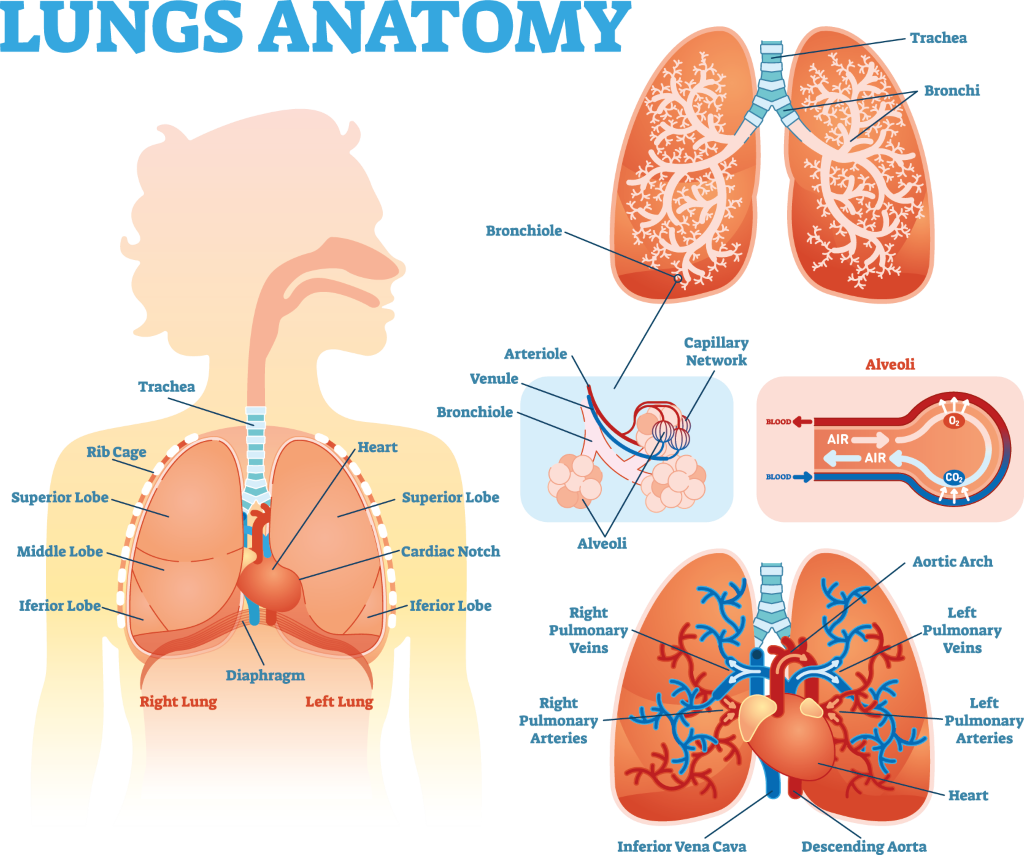
1. Bezpośredni wpływ choroby reumatoidalnej na tkankę płucną i opłucną
U osób z RZS mogą rozwinąć się choroby płuc, będące konsekwencją ataku układu odpornościowego na stawy i inne tkanki. Mogą wystąpić różne rodzaje chorób płuc, w tym śródmiąższowa choroba płuc (ILD), rozstrzenie oskrzeli i obliteracyjne zapalenie oskrzelików. W każdej z tych chorób może dojść do stanu zapalnego i uszkodzenia tkanki płucnej, co zmniejsza zdolność do wchłaniania tlenu z wdychanego powietrza do krwiobiegu i powoduje duszność u chorych. Często towarzyszy temu uporczywy kaszel, zwłaszcza wysiłkowy. Do potwierdzenia diagnozy wykorzystuje się testy oddechowe (zwane również badaniami czynnościowymi płuc) oraz tomografię komputerową płuc, a także opisuje się dokładne wzorce chorób płuc.
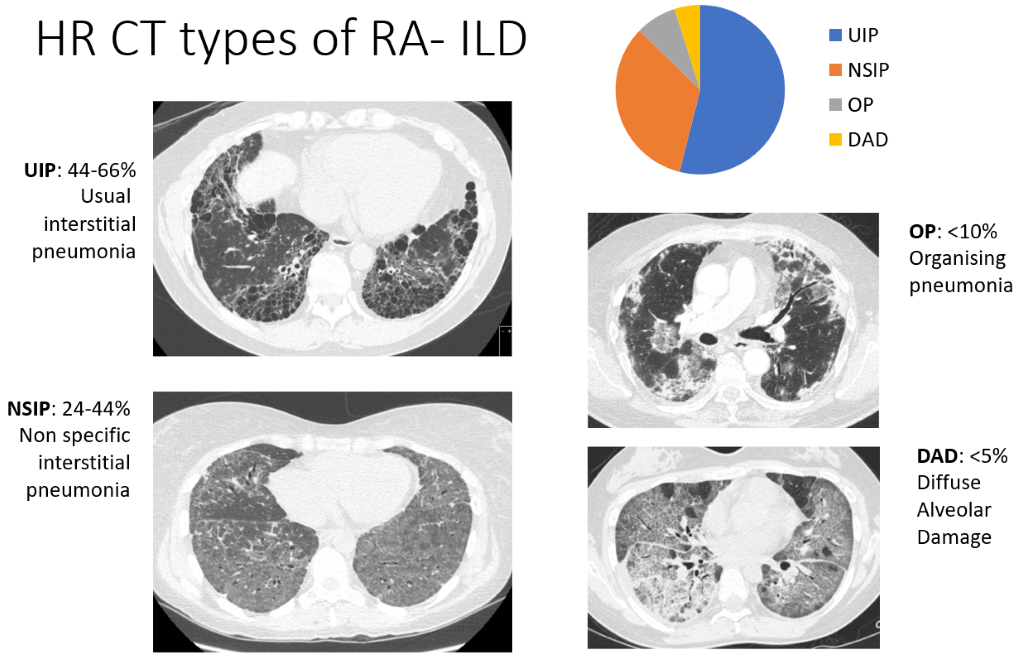
Śródmiąższowa choroba płuc (ILD)
W śródmiąższowej chorobie płuc (ILD) komórki układu odpornościowego gromadzą się w płucach, czemu towarzyszy pogrubienie lub włóknienie tkanek. Oznacza to, że pęcherzyki płucne (pęcherzyki płucne) mają mniejszą zdolność absorpcji wdychanego tlenu do krwiobiegu. Chociaż tomografia komputerowa (TK) wykazuje objawy ILD u dużej części pacjentów z RZS (ponad połowy w niektórych badaniach), nie jest to na tyle nasilone, aby u większości powodować duszność lub kaszel, a objawy występują u zaledwie 5% pacjentów z RZS. Obraz w tomografii komputerowej jest tak charakterystyczny, że radiolodzy są w stanie opisać cztery typy ILD, wymienione poniżej w kolejności ich częstości występowania:
- śródmiąższowe zapalenie płuc (UIP) – najczęstsza postać
- nieswoiste śródmiąższowe zapalenie płuc (NSIP)
- organizujące się zapalenie płuc (OP) i rozlane uszkodzenie pęcherzyków płucnych (DAD) – znacznie rzadziej
Do grupy pacjentów chorych na reumatoidalne zapalenie stawów, u których istnieje większe ryzyko wystąpienia śródmiąższowej choroby płuc (ILD), należą:
- tych, którzy palili
- mieć guzki reumatoidalne
- rozwinęło się u niego RZS w stosunkowo starszym wieku
- mają czynnik reumatoidalny i przeciwciała anty-CCP
- są płci męskiej
Zazwyczaj śródmiąższowa choroba płuc (ILD) rozwija się kilka lat po rozpoznaniu RZS, ale nawet u jednej czwartej pacjentów z RZS choroba ta rozwija się od momentu jej wystąpienia, a nawet przed zajęciem stawów. Historycznie nie było leczenia ILD, a przeżywalność była niska, co czyni ją drugą najczęstszą przyczyną przedwczesnych zgonów (po problemach sercowo-naczyniowych, takich jak zawały serca i udary mózgu) u osób z RZS. Jednak obecnie dostępne są szersze metody leczenia i istnieją dowody na to, że niektóre terapie, w tym mykofenolan mofetylu, rytuksymab i abatacept, spowalniają, a nawet zapobiegają postępowi ILD.
Rozstrzenie oskrzeli
Rozstrzenie oskrzeli to stan, w którym gałęzie dróg oddechowych ulegają poszerzeniu. Może to wystąpić w wyniku nawracających infekcji lub w wyniku ich rozejścia się w wyniku zwłóknienia, jak ma to miejsce w przypadku śródmiąższowej choroby płuc (ILD). W rezultacie śluz i wydzielina gromadzą się w drogach oddechowych, zamiast być odkrztuszane. Zaleganie wydzieliny stanowi problem, ponieważ zmniejsza przepływ powietrza, a tym samym wchłanianie tlenu, powodując duszność podczas wysiłku. Zalegające wydzieliny sprzyjają również rozwojowi bakterii, zwiększając prawdopodobieństwo infekcji klatki piersiowej, które w najbardziej rozległych przypadkach stają się problemem nawracającym. Podobnie jak w przypadku śródmiąższowej choroby płuc (ILD), cechy rozstrzenia oskrzeli są częściej widoczne na tomografii komputerowej niż zgłaszane przez pacjentów – do 30% chorych ma obszary rozstrzenia oskrzeli, ale znacznie mniej ma objawy. Istnieją pewne teorie „co było pierwsze – jajko czy kura” dotyczące rozstrzenia oskrzeli i RZS. Zakładają one, że bakterie wywołujące rozstrzenie oskrzeli są przyczyną powstawania przeciwciał CCP, które następnie wyzwalają wystąpienie RZS. Z kolei immunosupresja stosowana w leczeniu RZS prowadzi do nawracających infekcji klatki piersiowej, które ostatecznie prowadzą do rozstrzenia oskrzeli.
Zarostowe zapalenie oskrzelików
Zarostowe zapalenie oskrzelików (Bronchiolitis obliterans) to kolejny stan zapalny, w którym najmniejsze drogi oddechowe (oskrzeliki) ulegają zablokowaniu lub niedrożności. Oznacza to mniejszy przepływ powietrza do pęcherzyków płucnych, a tym samym mniejsze wchłanianie tlenu. Osoba dotknięta chorobą odczuwa duszność, może kaszleć i mieć świszczący oddech. Schorzenie to jest najczęściej spowodowane wdychaniem substancji chemicznych, takich jak diacetyl stosowany jako aromat w popcornie do mikrofalówek i e-papierosach, ale rzadko może również wystąpić u osób z RZS. W przeciwieństwie do śródmiąższowej choroby płuc (ILD), objawy mogą pojawić się w krótkim czasie, szybko się nasilać, a w przypadku braku odwracalnego leczenia, najcięższe przypadki mogą wymagać przeszczepu płuc.
Opłucna to dwuwarstwowa błona otaczająca płuca. U niektórych osób z reumatoidalnym zapaleniem stawów warstwy opłucnej mogą być dotknięte stanem zapalnym, co prowadzi do pogrubienia tkanki opłucnej i gromadzenia się płynu w jamie opłucnej. Zjawisko to jest bardziej prawdopodobne u mężczyzn i osób z guzkami reumatoidalnymi. Pogrubienie opłucnej i płyn mogą wystąpić wokół jednego lub obu płuc i chociaż objawy tego zjawiska występują u ponad połowy wszystkich pacjentów z reumatoidalnym zapaleniem stawów na tomografii komputerowej, u większości pacjentów ich zakres jest łagodny, a ból lub duszność z powodu choroby opłucnej odczuwa znacznie mniej niż 10%. Często konieczne jest przeprowadzenie badań w celu potwierdzenia diagnozy, w tym pobranie próbki płynu i wykonanie biopsji opłucnej w celu odróżnienia reumatoidalnego płynu opłucnowego od infekcji (bakteryjnej lub gruźlicy) lub nowotworu. Standardowe metody leczenia reumatoidalnego zapalenia stawów są zazwyczaj skuteczne w przypadku choroby opłucnej, a zabieg chirurgiczny w celu zapobiegania gromadzeniu się płynu jest konieczny jedynie w bardzo rzadkich przypadkach.
Guzki są cechą charakterystyczną RZS i mogą występować w płucach lub na opłucnej. Są to skupiska komórek układu odpornościowego, często zlokalizowane z tyłu łokcia. Chociaż świadczą o nadaktywności układu odpornościowego (część procesu chorobowego RZS), same w sobie rzadko powodują objawy i na ogół nie wyrządzają szkody. Występujące w płucach mogą być pojedyncze lub liczne, a ich wielkość waha się od kilku milimetrów do kilku centymetrów, gdy są widoczne na zdjęciu rentgenowskim klatki piersiowej. Chociaż guzki mają pewne charakterystyczne cechy w tomografii komputerowej i pozytonowej tomografii emisyjnej (PET), czasami konieczne jest pobranie biopsji (niewielkiej próbki tkanki) w celu potwierdzenia diagnozy, ponieważ mogą przypominać raka. Leczenie metotreksatem może powodować powiększenie i zwiększenie liczby guzków reumatoidalnych, podczas gdy inne terapie, w tym rytuksymab i inhibitory JAK, są skuteczne w ich zmniejszaniu.
2. Wpływ leczenia RA na tkankę płucną lub opłucną
Zasadniczo każdy lek, który skutecznie hamuje procesy zapalne o podłożu immunologicznym, będące przyczyną RZS, powinien być również skuteczny w przypadku wszystkich objawów choroby, we wszystkich narządach. Jest to generalnie prawdą, ponieważ w wielu przypadkach wczesne objawy choroby płuc lub opłucnej widoczne na tomografii komputerowej nigdy nie nasilają się do tego stopnia, że u osoby chorej występuje duszność lub kaszel, ze względu na skuteczność przyjmowanych leków. Niemniej jednak, gdy stwierdza się pogorszenie choroby płuc w przebiegu RZS, trudno jest ocenić, czy wynika to z niepełnej skuteczności stosowanej terapii w hamowaniu procesu zapalnego, czy też z bezpośredniego toksycznego wpływu samej terapii na płuca, czy też pośredniego wpływu na infekcje klatki piersiowej.
Metotreksat (MTX) jest jednym z najważniejszych leków przeciwreumatycznych modyfikujących przebieg choroby (DMARD) stosowanych w leczeniu RZS. Bardzo rzadko wiąże się z alergiczną reakcją płuc, zwaną zapaleniem płuc z nadwrażliwości (u mniej niż 1% pacjentów). Często występuje ona wcześnie, już w pierwszym roku leczenia, ale może wystąpić nawet 3 lata po rozpoczęciu terapii. Pacjenci źle się czują w ciągu kilku dni, odczuwając duszność, gorączkę i złe samopoczucie. Przerwanie stosowania MTX i krótkotrwałe podawanie dużych dawek sterydów wystarcza w większości przypadków do wyzdrowienia. Ponieważ jednak zapalenie płuc z nadwrażliwości może mieć ciężki, a nawet zagrażający życiu przebieg, MTX nie jest stosowany u osób z wcześniej istniejącą chorobą płuc (np. POChP), jeśli istnieje ryzyko, że nie przeżyją wystąpienia zapalenia płuc wywołanego MTX. Poza tą reakcją i możliwością zwiększenia liczby guzków reumatoidalnych nie ma dowodów na to, że MTX zwiększa prawdopodobieństwo wystąpienia innych powikłań płucnych związanych z RZS, takich jak śródmiąższowa choroba płuc (ILD), a wręcz przeciwnie, może mieć działanie ochronne, skutecznie lecząc podstawowy proces chorobowy RZS.
Sulfasalazyna jest związana z zespołem toczniopodobnym, w którym obserwuje się chorobę opłucnej, a także z eozynofilowym zapaleniem płuc z nadwrażliwości. Nie są to częste objawy i zazwyczaj ustępują po zaprzestaniu leczenia.
Leflunomid bardzo rzadko wiązano z rozwojem śródmiąższowej choroby płuc (ILD), zwłaszcza u osób pochodzenia azjatyckiego.
Wczesne doniesienia o inhibitorach TNF (TNFi) sugerowały związek z postępującą śródmiąższową chorobą płuc (ILD) i zgonem. Trudno jednak ustalić, czy związek ten był spowodowany przez leki, ponieważ TNF-i początkowo podawano osobom z zaawansowaną, ciężką ILD, z wysokim ryzykiem infekcji klatki piersiowej i niskimi szansami na przeżycie. Nie stwierdzono, aby ta klasa leków biologicznych powodowała ILD u osób z innymi chorobami o podłożu immunologicznym, niezwiązanymi z chorobami płuc (np. łuszczycą, zapaleniem jelita grubego), jednak nadal należy zachować ostrożność rozpoczynając terapię biologiczną u pacjenta z ciężką chorobą płuc i wysokim ryzykiem infekcji klatki piersiowej.
Obecnie rytuksymab , abatacept i mykofenolan mofetylu są preferowanymi opcjami w porównaniu z TNF-1, częściowo z powodu nieco niższego ryzyka infekcji klatki piersiowej.
4. Zakażenia klatki piersiowej
Osoby z RZS i chorobami płuc mają kilka powodów, dla których są bardziej narażone na infekcje klatki piersiowej (zapalenie oskrzeli i zapalenie płuc). Po pierwsze, z powodu uszkodzenia płuc, naturalna obrona przed infekcjami jest osłabiona. Sytuacja pogarsza się u osób palących lub narażonych na opary lub inne toksyny płucne, dlatego należy dołożyć wszelkich starań, aby rzucić palenie. Należy również pamiętać, że palenie zmniejsza skuteczność leków modyfikujących przebieg choroby (DMARD) i inhibitorów TNF-1 (TNFi). Po drugie, leczenie RZS (wszystkie leki modyfikujące przebieg choroby (DMARD) i leki biologiczne) działa poprzez hamowanie odpowiedzi immunologicznej. W ten sposób zmniejszają one obronę organizmu przed infekcjami, zwiększając ryzyko infekcji. Co więcej, może rozwinąć się niepożądany cykl, w którym leczenie lekami modyfikującymi przebieg choroby (DMARD) i lekami biologicznymi musi zostać przerwane, aby umożliwić wyleczenie infekcji klatki piersiowej, co z kolei prowadzi do zaostrzenia RZS i choroby płuc, prowadząc do większego uszkodzenia płuc i jeszcze większej podatności na infekcje.
Należy znaleźć równowagę między ryzykiem infekcji a leczeniem leżącego u jej podłoża procesu reumatoidalnego. Do skutecznych środków należą: unikanie kontaktu ze źródłami infekcji, takimi jak zatłoczone przestrzenie, regularne szczepienia (przeciwko grypie raz w roku, szczepionka polisacharydowa przeciwko pneumokokom PPV raz w roku) oraz ćwiczenia oddechowe wspomagające naturalne metody usuwania wydzieliny z płuc. Bardzo ważne jest rzucenie palenia.
Chociaż wszystkie leki modyfikujące przebieg choroby (DMARD) i terapie biologiczne wiążą się ze zwiększonym ryzykiem infekcji, staje się coraz bardziej oczywiste, że sterydy (prednizolon) stwarzają największe ryzyko ze wszystkich, dlatego należy dołożyć wszelkich starań, aby przerwać leczenie doustnymi sterydami (prednizolonem) u osób z reumatoidalną chorobą płuc.
Zaktualizowano: 29.10.2019