هشاشة العظام في RA
هشاشة العظام هي حالة تضعف العظام، مما يجعل الناس أكثر عرضة للكسور. يكون الأشخاص المصابون بالتهاب المفاصل الروماتويدي أكثر عرضة للإصابة بهشاشة العظام، خاصة إذا تناولوا المنشطات لفترات طويلة من الزمن.
هشاشة العظام في التهاب المفاصل الروماتويدي
مقدمة
هشاشة العظام هي سمة شائعة لدى البالغين المصابين بالتهاب المفاصل الروماتويدي (RA) وقد تؤدي إلى زيادة خطر الإصابة بالكسور. غالبًا ما يتم تثبيت المرضى الذين يعانون من الكسور لفترة طويلة، وقد يكون لهذا تأثير سلبي إضافي على العظام. بشكل عام، أظهرت العديد من الدراسات زيادة مضاعفة في هشاشة العظام لدى المرضى الذين يعانون من التهاب المفاصل الروماتويدي مقارنة بالأفراد من نفس العمر والجنس الذين لا يعانون من التهاب المفاصل الروماتويدي. قد تساهم عدة عوامل في زيادة الخطر، بما في ذلك صعوبة ممارسة التمارين الرياضية والاستخدام طويل الأمد للكورتيكوستيرويدات (التي يشار إليها غالبًا باسم "الستيرويدات"). يمكن بالطبع أن تحدث هشاشة العظام لأسباب أخرى غير الإصابة بالتهاب المفاصل الروماتويدي، لذلك يجب إجراء الاختبارات المناسبة (والعادية) عند أي مريض تم تشخيص إصابته بهشاشة العظام لاستبعاد التفسيرات الأخرى. تسلط هذه المراجعة الضوء على الخطوات التي يمكن اتخاذها لمنع هذه المضاعفات المهمة في التهاب المفاصل الروماتويدي.
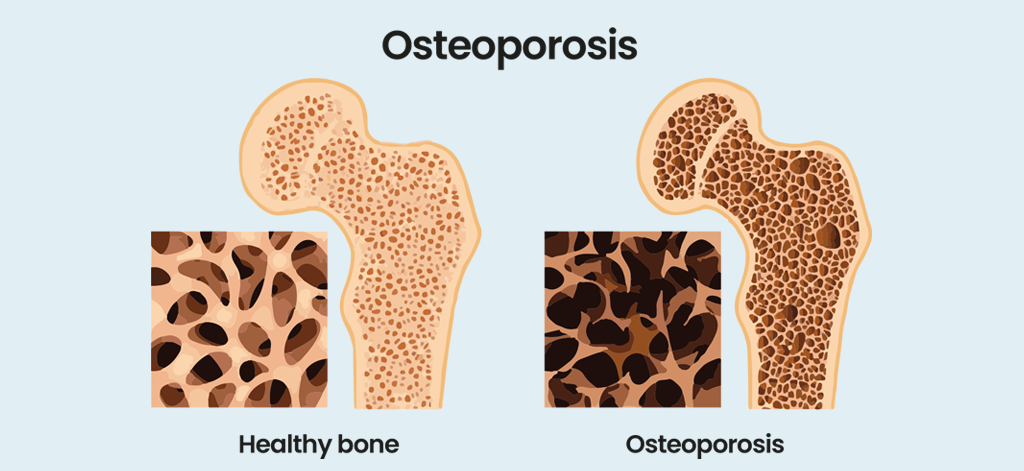
ما هي هشاشة العظام؟
هشاشة العظام تعني العظام المسامية، وهي حالة تصيب الهيكل العظمي تتميز بانخفاض كمية ونوعية العظام. تصل كتلة العظام إلى ذروتها عند سن الثلاثين تقريبًا، ثم تتناقص ببطء بعد ذلك. تخضع العظام لعملية مستمرة من التحلل والتكوين بحيث يتم إعادة تشكيل ما يقرب من 10٪ من الهيكل العظمي لدى البالغين كل عام. يؤدي عدم التوازن بين معدل التحلل والتكوين إلى فقدان العظام. وهذا يؤدي إلى هشاشة العظام وزيادة خطر الإصابة بالكسور. المواقع الأكثر شيوعًا للكسور هي الورك والعمود الفقري والمعصم. هشاشة العظام شائعة. ومن المقدر أن يؤثر على أكثر من 200 مليون شخص في جميع أنحاء العالم. قد تتعرض واحدة من كل ثلاث نساء وواحد من كل خمسة رجال، أكبر من 50 عامًا، في النهاية إلى كسور ناجمة عن هشاشة العظام.
لماذا يتعرض الأشخاص المصابون بـ RA لخطر متزايد؟
في التهاب المفاصل الروماتويدي، قد تتأثر العظام بأضرار المفاصل الهيكلية (التآكلات) وهشاشة العظام.
أسباب هشاشة العظام المرتبطة بالتهاب المفاصل الروماتويدي عديدة وتشمل آثار الالتهاب المزمن، وتأثيرات الأدوية وعوامل نمط الحياة. يمكن أن تظهر هشاشة العظام في التهاب المفاصل الروماتويدي بطريقتين: فقدان العظام المعمم أو هشاشة العظام حول المفصل (حول مساحة المفصل).
من المحتمل أن يكون السبب الأخير هو الإطلاق المحلي للعوامل الالتهابية. يؤدي الالتهاب إلى فقدان عظام أكثر خطورة في اليد مقارنة بالورك أو العمود الفقري، وقد ثبت أنه ينخفض لدى المرضى الذين يتم علاج مرضهم الالتهابي بقوة أكبر. يركز الجزء المتبقي من هذه المقالة على هشاشة العظام المعممة. يمكن تقسيم عوامل خطر الإصابة بهشاشة العظام والكسور في التهاب المفاصل الروماتويدي إلى مجموعتين: 1) عوامل الخطر المرتبطة بالمرض و2) عوامل الخطر التقليدية. عوامل الخطر المرتبطة بالتهاب المفاصل الروماتويدي الأكثر شيوعًا هي الالتهاب بشكل خاص، ومدة المرض، ولكن أيضًا عدم القدرة على الحركة، والإعاقة، واستخدام جرعة عالية من الكورتيكوستيرويدات). بالإضافة إلى العوامل الموضحة أعلاه، هناك عدد من عوامل الخطر التقليدية التي لا تقتصر على التهاب المفاصل الروماتويدي. وتشمل هذه العوامل كونك أنثى، وزيادة العمر، وحالة ما بعد انقطاع الطمث، والتاريخ العائلي لهشاشة العظام، ونقص الوزن، وعدم كفاية النشاط البدني، وتدخين السجائر، وتناول كميات كبيرة من الكحول وزيادة خطر السقوط.
كيف يتم تشخيص هشاشة العظام؟
يتم قياس كثافة العظام عن طريق نوع من الفحص يسمى "قياس امتصاص الأشعة السينية مزدوج الطاقة" (DEXA). DEXA هي الطريقة القياسية المستخدمة لإنشاء أو تأكيد تشخيص هشاشة العظام. تستخدم هذه التقنية جرعات منخفضة من الإشعاع، وهي سريعة ولا تتطلب خلع ملابسك. إنها مناسبة للأفراد الذين يعانون من رهاب الأماكن المغلقة حيث لا يكون المريض محاصرًا أثناء الفحص. يمكن دمج نتائج الفحص في أداة على شبكة الإنترنت تسمى FRAX لحساب خطر تعرض الفرد لكسر العظام على مدى السنوات العشر القادمة. يمكن للمرضى الذين يشعرون أنهم قد يتعرضون لخطر الإصابة بهشاشة العظام مناقشة هذا الأمر مع طبيبهم العام أو استشاري المستشفى الذي يمكنه تقديم المزيد من المشورة. في بعض الحالات، قد يبدأ المرضى في العلاج دون الحاجة إلى إجراء فحص DEXA إذا كان خطر الإصابة بكسور هشاشة العظام مرتفعًا. بشكل عام، على الرغم من أن الفحص الأولي غالبًا ما يكون مفيدًا ويتم إجراؤه بشكل شائع، إلا أن عمليات الفحص اللاحقة أقل شيوعًا الآن. في الحالات التي تتم الإشارة إليها، عادةً ما تكون هذه كل 3-5 سنوات. يمكن لمستشار المستشفى الخاص بك تقديم المشورة بشأن الحاجة إلى ذلك.
ما هي خيارات العلاج؟
يعد التثقيف جزءًا مهمًا من إدارة مرض هشاشة العظام، حيث أن تغييرات نمط الحياة يمكن أن تقلل من فرصة الإصابة بهشاشة العظام.
إن اتباع نظام غذائي صحي (غني بالكالسيوم وفيتامين د)، وممارسة تمارين رفع الأثقال، والتعرض المعقول لأشعة الشمس (المصدر الرئيسي لفيتامين د) يمكن أن يساعد في الحفاظ على كتلة العظام. التدخين والإفراط في تناول الكحول لهما آثار ضارة ولذلك يجب تجنبهما. يمكن وصف مكملات الكالسيوم وفيتامين د إذا كان المدخول الغذائي والتعرض لأشعة الشمس غير كافيين. هناك أيضًا عدد من الأدوية المتاحة لتقليل خطر الإصابة بالكسور، والتي تعمل إما عن طريق تقليل تكسر العظام أو تحفيز تكوين العظام. علاج الخط الأول المعتاد هو مجموعة من الأدوية تسمى البايفوسفونيت، والتي تشمل عوامل أليندرونات وريزيدرونات، وتعمل على تقليل انهيار العظام. يمكن إعطاء هذه الأدوية عن طريق الفم أو عن طريق الوريد، لذلك إذا كانت الأقراص غير مناسبة (على سبيل المثال، إذا كنت تعاني من مشاكل في المعدة) فقد يكون التسريب الوريدي (مثل الزوليدرونات) أكثر ملاءمة. مجموعة أخرى من الأدوية يمكن استخدامها لاستهداف المسارات الخلوية المهمة في التحكم في الخلايا المسؤولة عن انهيار العظام. قد يكون هذا مهمًا لتطور هشاشة العظام الإقليمية والعامة، وللوقاية من تطور التآكلات. وقد ثبت أن أحد هذه الأدوية، دينوسوماب (يتم إعطاؤه كحقنة تحت الجلد)، يقلل من معدل دوران العظام ويزيد من كثافة المعادن في العظام لدى النساء بعد انقطاع الطمث مع انخفاض كثافة المعادن في العظام، ويقلل من خطر الكسر لدى النساء المصابات بهشاشة العظام بعد انقطاع الطمث، ويقلل من الأضرار الهيكلية لدى المرضى الذين يعانون من هشاشة العظام. التهاب المفاصل الروماتويدي عند إضافته إلى العلاج المستمر بالميثوتريكسيت. ومع ذلك، قد لا تكون مناسبة لجميع المرضى. بالنسبة لبعض المرضى الأكثر عرضة لخطر الكسور والذين قد تكون العلاجات الأخرى قد فشلت معهم، يمكن استخدام تيريباراتيد (الذي يُعطى عن طريق الحقن اليومي لفترات زمنية محدودة). وهو علاج لهرمون الغدة الجاردرقية ويعمل عن طريق زيادة نشاط خلايا بناء العظام. يتم تطوير علاجات جديدة مثل الأجسام المضادة وحيدة النسيلة ضد السكليروستين، وهي واعدة للاستخدام في المستقبل.
في جميع الحالات، يوصى بأن يقوم الطبيب بإعادة تقييم الحاجة إلى العلاج بعد ثلاث سنوات من تناول البايفوسفونيت في الوريد / الدينوسوماب تحت الجلد وخمس سنوات من تناول البايفوسفونيت عن طريق الفم. بالنسبة للمرضى المعرضين لمخاطر عالية، عادةً ما يكون استمرار العلاج مبررًا، ولكن في حالة عدم وجود كسور جديدة وتحسن كثافة العظام، قد يوصى بفترة بدون علاج. الأهم من ذلك، لا ينبغي إيقاف استخدام دينوسوماب دون التفكير في حقن البايفوسفونيت في الوريد أو أي علاج آخر، حيث أن التوقف عن العلاج ارتبط بكسور العمود الفقري. وغني عن القول أن تدابير نمط الحياة التي تم تناولها في القسم السابق هي أيضًا عوامل مهمة جدًا يجب مراعاتها جنبًا إلى جنب مع العلاج الدوائي، كما أن السيطرة الجيدة على التهاب المفاصل أمر بالغ الأهمية.
خاتمة
كسور هشاشة العظام شائعة، والمرضى الذين يعانون من التهاب المفاصل الروماتويدي قد يكونون في خطر متزايد. ومع ذلك، لدينا طرق ممتازة للكشف والعلاج، حيث تعد تدابير نمط الحياة جزءًا مهمًا من الوقاية والعلاج من هذه الحالة.
روابط مفيدة
تم التحديث: 18/06/2019