تأثيرات التهاب المفاصل الروماتويدي على الرئتين
يمكن أن تتأثر الرئتان في التهاب المفاصل الروماتويدي من خلال التهاب المفاصل الروماتويدي نفسه، أو كنتيجة للعلاج المقدم لالتهاب المفاصل الروماتويدي.
هل وجدت هذه المقالة مفيدة؟
هناك ثلاث حالات يمكن أن تتأثر فيها الرئة سلبًا لدى الأشخاص المصابين بالتهاب المفاصل الروماتويدي:
- تأثير مباشر لمرض الروماتويد على الرئتين
- أحد الآثار الجانبية للعلاج المُعطى لالتهاب المفاصل الروماتويدي على أنسجة الرئة
- التهابات الصدر، نتيجة لالتهاب الروماتويد نفسه أو العلاجات المثبطة للمناعة التي تُعطى لعلاجه، مما يتسبب في مزيد من التدهور في وظائف الرئة
تهدف هذه المقالة إلى تقديم لمحة عامة عن هذه الطرق الثلاث التي يمكن أن تتأثر بها الرئتان.
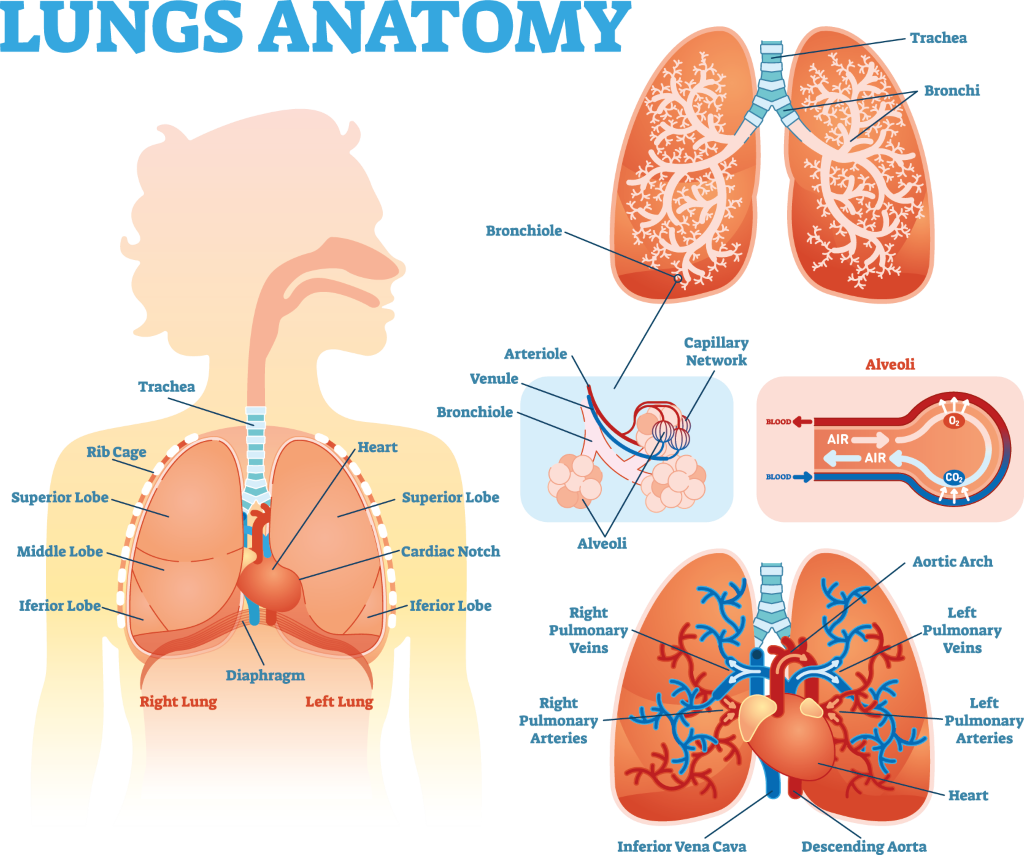
1. التأثيرات المباشرة لمرض الروماتويد على أنسجة الرئة والجنبة
قد يُصاب مرضى التهاب المفاصل الروماتويدي بأمراض في الرئتين، نتيجةً لمهاجمة جهاز المناعة للمفاصل والأنسجة الأخرى. وتشمل هذه الأمراض أنواعًا مختلفة من أمراض الرئة، مثل مرض الرئة الخلالي، وتوسع القصبات، والتهاب القصيبات المُسدِّد. في كلٍّ من هذه الأمراض، يحدث التهاب وتلف في أنسجة الرئة، مما يُقلل من قدرتها على امتصاص الأكسجين من الهواء الذي نتنفسه إلى مجرى الدم، ويُسبب ضيقًا في التنفس لدى المصابين. غالبًا ما يترافق ذلك مع سعال مستمر، خاصةً مع بذل الجهد. تُستخدم اختبارات التنفس (وتُسمى أيضًا اختبارات وظائف الرئة) والتصوير المقطعي المحوسب للرئتين لتأكيد التشخيص، ويتم وصف أنماط أمراض الرئة بدقة.
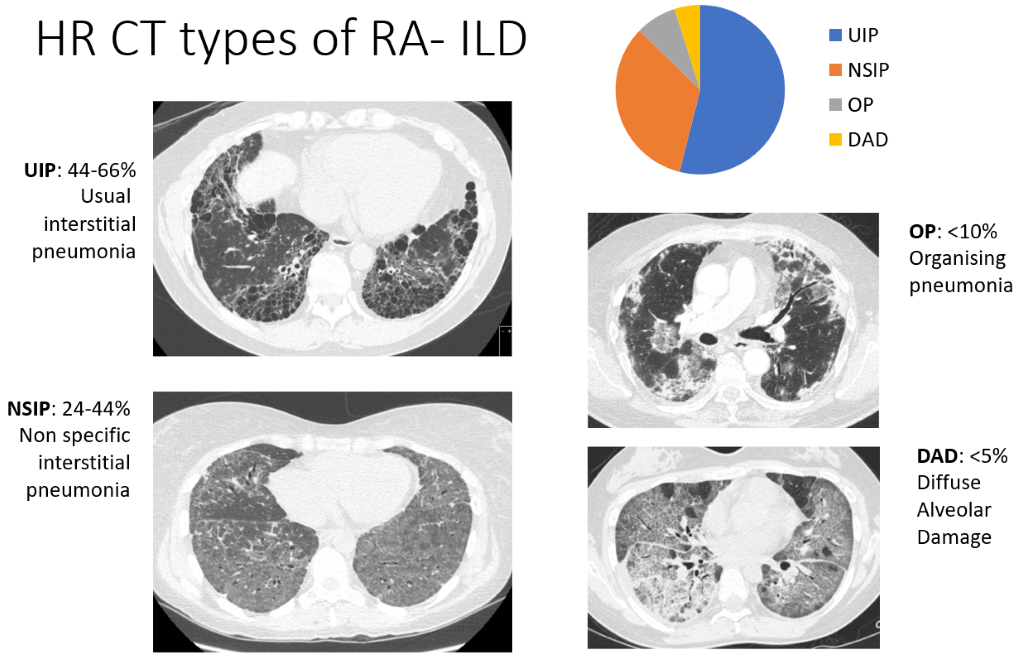
مرض الرئة الخلالي (ILD)
في مرض الرئة الخلالي، تتجمع الخلايا المناعية في الرئة، مصحوبةً بتثخن أو تليف الأنسجة. وهذا يعني أن الحويصلات الهوائية تصبح أقل قدرة على امتصاص الأكسجين الذي نتنفسه إلى مجرى الدم. على الرغم من أن فحوصات التصوير المقطعي المحوسب تُظهر أدلة على الإصابة بمرض الرئة الخلالي لدى نسبة عالية من مرضى التهاب المفاصل الروماتويدي (أكثر من النصف في بعض الدراسات)، إلا أن هذا لا يكون واسع الانتشار بما يكفي للتسبب في ضيق التنفس أو السعال لدى معظمهم، حيث تُقدر نسبة ظهور الأعراض بـ 5% فقط من مرضى التهاب المفاصل الروماتويدي. تتميز صور التصوير المقطعي المحوسب بخصائص مميزة لدرجة أن أخصائيي الأشعة قادرون على وصف أربعة أنماط من مرض الرئة الخلالي، مُدرجة أدناه حسب ترتيب شيوعها:
- الالتهاب الرئوي الخلالي (UIP) – الشكل الأكثر شيوعًا
- الالتهاب الرئوي الخلالي غير المحدد (NSIP)
- الالتهاب الرئوي المنظم (OP) وتلف الحويصلات الهوائية المنتشر (DAD) – أقل شيوعًا بكثير
يشمل مرضى التهاب المفاصل الروماتويدي الأكثر عرضة للإصابة بمرض الرئة الخلالي ما يلي:
- أولئك الذين دخنوا
- يوجد لديهم عقيدات روماتويدية
- أصيب بمرض التهاب المفاصل الروماتويدي في سن متقدمة نسبياً
- لديهم عامل الروماتويد والأجسام المضادة لـ CCP
- ذكور
عادةً ما يتطور مرض الرئة الخلالي بعد عدة سنوات من تشخيص التهاب المفاصل الروماتويدي، ولكن ما يصل إلى ربع مرضى التهاب المفاصل الروماتويدي يُصابون به منذ بداية ظهور المرض، أو حتى قبل تأثر مفاصلهم. تاريخيًا، لم يكن هناك علاج لمرض الرئة الخلالي، وكانت معدلات البقاء على قيد الحياة منخفضة، حيث كان ثاني أكثر أسباب الوفاة المبكرة شيوعًا (بعد مشاكل القلب والأوعية الدموية مثل النوبات القلبية والسكتات الدماغية) لدى مرضى التهاب المفاصل الروماتويدي. ومع ذلك، تتوفر الآن مساعدات أكثر، وهناك أدلة على أن بعض العلاجات، بما في ذلك ميكوفينولات موفيتيل، وريتوكسيماب، وأباتاسيبت، تُبطئ أو حتى تمنع تطور مرض الرئة الخلالي.
توسع القصبات
توسع القصبات هو حالة تتسع فيها فروع المسالك الهوائية. قد يحدث هذا نتيجةً للعدوى المتكررة أو بسبب انفصالها نتيجة التليف، كما هو الحال في أمراض الرئة الخلالية. والنتيجة هي تراكم المخاط والإفرازات داخل المسالك الهوائية بدلاً من طردها بالسعال. يُعد احتباس الإفرازات مشكلة لأنه يقلل من تدفق الهواء وبالتالي امتصاص الأكسجين، مما يجعل الشخص المصاب يعاني من ضيق التنفس عند بذل الجهد. كما أن احتباس الإفرازات يشجع نمو البكتيريا، مما يزيد من احتمالية الإصابة بالتهابات الصدر، وفي الحالات الأكثر انتشارًا، تصبح هذه الالتهابات مشكلة متكررة. وكما هو الحال في أمراض الرئة الخلالية، تظهر سمات توسع القصبات بشكل أكثر شيوعًا في التصوير المقطعي المحوسب مقارنةً بما يبلغه المرضى، حيث يُعاني ما يصل إلى 30% من المرضى من مناطق توسع القصبات، بينما يعاني عدد أقل بكثير من المرضى من أعراض. هناك بعض النظريات المتعلقة بعلاقة البيضة والدجاجة فيما يخص توسع القصبات والتهاب المفاصل الروماتويدي، حيث يُعتقد أن البكتيريا الموجودة في توسع القصبات هي سبب للأجسام المضادة لـ CCP التي تؤدي بدورها إلى ظهور التهاب المفاصل الروماتويدي، وبدلاً من ذلك، يُعتقد أن كبت المناعة المستخدم لعلاج التهاب المفاصل الروماتويدي يؤدي إلى التهابات متكررة في الصدر تؤدي في النهاية إلى توسع القصبات.
التهاب القصيبات المسدّ
التهاب القصيبات المسدّ هو حالة التهابية أخرى، حيث تُسدّ أصغر الممرات الهوائية (القصيبات). هذا يعني انخفاض تدفق الهواء إلى الحويصلات الهوائية، وبالتالي انخفاض امتصاص الأكسجين. يشعر المصاب بضيق في التنفس، وقد يُعاني من السعال والصفير. تُشاهد هذه الحالة عادةً نتيجة استنشاق مواد كيميائية، مثل ثنائي الأسيتيل المستخدم كمنكّه في الفشار المُعدّ في الميكروويف والسجائر الإلكترونية، ولكنها قد تحدث نادرًا لدى مرضى التهاب المفاصل الروماتويدي. على عكس أمراض الرئة الخلالية، قد تبدأ الأعراض خلال فترة قصيرة، وتتفاقم بسرعة، وفي حال عدم وجود علاج قابل للعكس، قد تتطلب الحالات الأكثر شدة زراعة رئة.
غشاء الجنب هو غشاء مزدوج الطبقات يحيط بالرئتين. لدى بعض مرضى التهاب المفاصل الروماتويدي، قد تتأثر طبقات غشاء الجنب بالالتهاب، مما يؤدي إلى زيادة سمك نسيج غشاء الجنب وتجمع السوائل في الحيز الجنبي. يزداد احتمال حدوث ذلك لدى الرجال والأشخاص المصابين بعقيدات روماتويدية. قد يحدث تضخم غشاء الجنب وتجمع السوائل حول إحدى الرئتين أو كلتيهما، وعلى الرغم من وجود علامات على ذلك لدى أكثر من نصف مرضى التهاب المفاصل الروماتويدي في فحوصات التصوير المقطعي المحوسب، إلا أن شدة الحالة تكون خفيفة لدى الغالبية، ويعاني أقل من 10% من المرضى من ألم أو ضيق في التنفس نتيجةً لأمراض غشاء الجنب. غالبًا ما يتطلب الأمر إجراء فحوصات لتأكيد التشخيص، بما في ذلك أخذ عينة من السائل وخزعة من غشاء الجنب لتمييز السائل الجنبي الروماتويدي عن العدوى (البكتيريا أو السل) أو السرطان. عادةً ما تكون العلاجات القياسية لالتهاب المفاصل الروماتويدي فعالة في علاج أمراض غشاء الجنب، ونادرًا ما تكون الجراحة ضرورية لمنع تجمع السوائل.
تُعدّ العُقيدات من سمات التهاب المفاصل الروماتويدي، وقد تظهر داخل الرئة أو على غشاء الجنب. وهي عبارة عن تجمعات من الخلايا المناعية، وغالبًا ما توجد في الجزء الخلفي من المرفق. ورغم أنها تُشير إلى فرط نشاط الجهاز المناعي (وهو جزء من آلية مرض التهاب المفاصل الروماتويدي)، إلا أن العُقيدات نفسها نادرًا ما تُسبب أعراضًا، وعادةً لا تُسبب أي ضرر. عند وجودها في الرئة، قد تكون مُفردة أو مُتعددة، ويتراوح حجمها من بضعة ملليمترات إلى عدة سنتيمترات، حيث يُمكن رؤيتها في صورة الأشعة السينية للصدر. على الرغم من وجود بعض السمات المميزة لها في التصوير المقطعي المحوسب والتصوير المقطعي بالإصدار البوزيتروني، إلا أنه في بعض الأحيان يلزم أخذ خزعة (عينة صغيرة من الأنسجة) لتأكيد التشخيص، لأنها قد تُشبه السرطان. يُمكن أن يُؤدي العلاج بالميثوتريكسات إلى زيادة حجم العُقيدات الروماتويدية وعددها، بينما تُعدّ العلاجات الأخرى، بما في ذلك ريتوكسيماب ومثبطات JAK، فعّالة في تقليص حجمها.
2. تأثيرات علاج التهاب المفاصل الروماتويدي على أنسجة الرئة أو غشاء الجنب
من حيث المبدأ، أي دواء يثبط بفعالية العمليات الالتهابية المناعية المسببة لالتهاب المفاصل الروماتويدي، ينبغي أن يكون فعالاً أيضاً لجميع مظاهر المرض في جميع الأعضاء. وهذا صحيح عموماً، حيث لا تتطور العلامات المبكرة لأمراض الرئة أو غشاء الجنب في التصوير المقطعي المحوسب إلى درجة تُسبب ضيق التنفس أو السعال، وذلك بفضل فعالية الأدوية التي يتناولها المريض. مع ذلك، عندما تتفاقم حالة الرئة المصابة بالتهاب المفاصل الروماتويدي، يصعب تحديد ما إذا كان ذلك بسبب عدم فعالية العلاج الحالي في كبح العملية الالتهابية بشكل كامل، أو بسبب تأثير سام مباشر للعلاج نفسه على الرئة، أو تأثير غير مباشر نتيجةً لالتهابات الصدر.
الميثوتريكسات (MTX) أحد أهم الأدوية المضادة للروماتيزم المعدلة للمرض (DMARDs) المستخدمة لعلاج التهاب المفاصل الروماتويدي. ونادرًا ما يرتبط بتفاعل تحسسي رئوي، يُسمى التهاب الرئة التحسسي (لدى أقل من 1% من المرضى). غالبًا ما يحدث هذا التفاعل مبكرًا، خلال السنة الأولى من العلاج، ولكن قد يتأخر ظهوره حتى ثلاث سنوات بعد بدء العلاج. يشعر المرضى بتوعك خلال بضعة أيام، مصحوبًا بضيق في التنفس وحمى وإرهاق عام. يكفي إيقاف الميثوتريكسات وإعطاء جرعة عالية من الستيرويدات لفترة قصيرة لشفاء معظم الحالات. مع ذلك، ولأن التهاب الرئة التحسسي قد يكون حادًا ومهددًا للحياة، لا يُبدأ علاج الميثوتريكسات للأشخاص الذين يعانون من أمراض رئوية سابقة (مثل مرض الانسداد الرئوي المزمن) إذا كان يُعتقد أنهم قد لا ينجون من التهاب الرئة الناتج عن الميثوتريكسات في حال حدوثه. وبصرف النظر عن هذا التفاعل، واحتمالية زيادة عقيدات الروماتويد، لا يوجد دليل على أن الميثوتريكسات يزيد من احتمالية حدوث أي من مضاعفات الرئة الأخرى المرتبطة بالتهاب المفاصل الروماتويدي، مثل مرض الرئة الخلالي، وعلى العكس من ذلك قد يكون وقائيًا من خلال معالجة عملية مرض التهاب المفاصل الروماتويدي الأساسية بشكل فعال.
ارتبط استخدام السلفاسالازين
استخدام الليفلونوميد بشكل نادر جداً بتطور مرض الرئة الخلالي، وخاصة لدى الأشخاص الآسيويين.
التقارير الأولية عن مثبطات عامل نخر الورم (TNFi) إلى وجود صلة بينها وبين تفاقم مرض الرئة الخلالي والوفاة. مع ذلك، كان من الصعب تحديد ما إذا كانت هذه الصلة ناجمة عن هذه الأدوية، إذ أُعطيت مثبطات عامل نخر الورم في البداية لمرضى يعانون من مرض الرئة الخلالي الحاد المتقدم، والذين لديهم خطر مرتفع للإصابة بعدوى الصدر، واحتمالية ضئيلة للبقاء على قيد الحياة. لم يُثبت أن هذه الفئة من العوامل البيولوجية تُسبب مرض الرئة الخلالي لدى مرضى يعانون من أمراض مناعية أخرى، غير مرتبطة في حد ذاتها بأمراض الرئة (مثل الصدفية والتهاب القولون)، ولكن يبقى الحذر ضروريًا عند بدء العلاج البيولوجي لمريض يعاني من مرض رئوي حاد، ولديه خطر مرتفع للإصابة بعدوى الصدر.
في الوقت الحالي، ريتوكسيماب وأباتاسيبت وميكوفينولات موفيتيل ذلك جزئيًا إلى انخفاض خطر الإصابة بعدوى الصدر إلى حد ما.
4. التهابات الصدر
يُعدّ الأشخاص المصابون بالتهاب المفاصل الروماتويدي وأمراض الرئة أكثر عرضةً للإصابة بالتهابات الصدر (التهاب الشعب الهوائية والالتهاب الرئوي) لأسبابٍ عديدة. أولًا، نظرًا لتضرر الرئة، تضعف آليات الدفاع الطبيعية ضد العدوى. ويزداد هذا الأمر سوءًا لدى المدخنين أو المعرضين للأبخرة أو السموم الأخرى التي تصيب الرئة، لذا يجب بذل كل جهدٍ ممكن للإقلاع عن التدخين. هذا بالإضافة إلى أن التدخين يُقلل من فعالية الأدوية المضادة للروماتيزم المعدلة للمرض (DMARDs) ومثبطات عامل نخر الورم (TNFi). ثانيًا، تعمل علاجات التهاب المفاصل الروماتويدي (جميع الأدوية المضادة للروماتيزم المعدلة للمرض والعلاجات البيولوجية) عن طريق تثبيط جهاز المناعة. وبذلك، تُضعف دفاعات الجسم ضد العدوى، مما يزيد من خطر الإصابة بها. علاوةً على ذلك، قد تنشأ حلقة مفرغة غير مرغوب فيها، حيث يجب إيقاف علاجات الأدوية المضادة للروماتيزم المعدلة للمرض والعلاجات البيولوجية مؤقتًا للتعافي من التهابات الصدر، مما يؤدي بدوره إلى تفاقم التهاب المفاصل الروماتويدي وأمراض الرئة المصاحبة له، وبالتالي زيادة تلف الرئة وزيادة قابلية الإصابة بالعدوى.
يجب تحقيق التوازن بين خطر العدوى وعلاج التهاب المفاصل الروماتويدي. تشمل التدابير المفيدة تجنب التواجد في الأماكن المزدحمة، والحرص على تلقي اللقاحات بانتظام (لقاح الإنفلونزا سنويًا، ولقاح المكورات الرئوية PPV مرة واحدة)، وممارسة تمارين التنفس للمساعدة في التخلص من إفرازات الرئة بطرق طبيعية. كما يُعد الإقلاع عن التدخين أمرًا بالغ الأهمية.
في حين أن جميع الأدوية المضادة للروماتيزم المعدلة للمرض والعلاجات البيولوجية تحمل خطرًا متزايدًا للإصابة بالعدوى، إلا أنه بات من الواضح بشكل متزايد أن الستيرويدات (بريدنيزولون) تشكل الخطر الأكبر على الإطلاق، وينبغي بذل كل جهد ممكن لوقف العلاج بالستيرويدات الفموية (بريدنيزولون) لدى الأشخاص المصابين بأمراض الرئة الروماتويدية.
تاريخ التحديث: 29/10/2019