Was ist RA?
Rheumatoide Arthritis ist eine Autoimmunerkrankung, das heißt, die Symptome wie Schmerzen und Entzündungen werden dadurch verursacht, dass das Immunsystem die Gelenke angreift.
Eine Nachricht von Ailsa Bosworth (Nationale Patientenbeauftragte)
„Wenn Sie gerade die Diagnose rheumatoide Arthritis erhalten haben oder vermuten, daran erkrankt zu sein, erleben Sie möglicherweise die unterschiedlichsten Gefühle: emotionale Belastung, Angst oder Zukunftsängste. Das ist völlig verständlich. Mir ging es vor über 30 Jahren genauso, als ich die Diagnose erhielt.“.
„Aber die Zeiten haben sich geändert. Es gibt heute sehr wirksame Behandlungsmethoden, die deutlich besser sind als früher. Sie können also erwarten, ein viel normaleres Leben zu führen als noch vor einigen Jahren. Weltweit wird intensiv geforscht, und neue Medikamente sind in der Entwicklung. Auch die Behandlungsmethoden sind gezielter und effektiver geworden. Deshalb ist es umso wichtiger, frühzeitig eine Diagnose zu erhalten und so schnell wie möglich mit der Behandlung zu beginnen.“
„Und wir sind hier, um Sie zu unterstützen. Sie können mit jemandem sprechen, der Sie wirklich versteht. Wir können Ihnen helfen, mehr über rheumatoide Arthritis zu erfahren, damit Sie die richtigen Entscheidungen bezüglich Ihrer Behandlung treffen können.“
Was ist rheumatoide Arthritis?
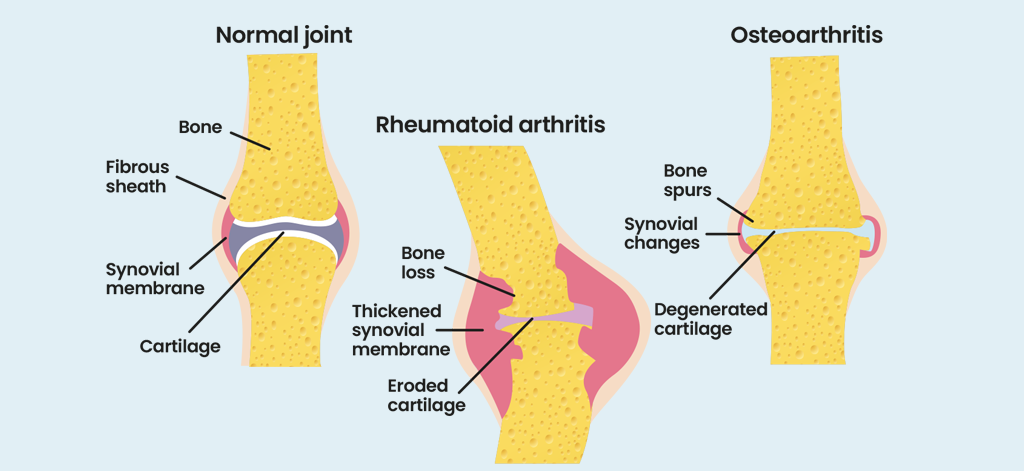
Wenn man „Arthrose“ sagt, denken die meisten Menschen an Gelenkverschleiß, unter dem viele ältere Menschen leiden. Das ist Arthrose. Rheumatoide Arthritis (RA) ist etwas anderes, wie die Abbildung zeigt.
Es handelt sich um eine sogenannte Autoimmunerkrankung .Das bedeutet, dass das Immunsystem des Körpers einen Fehler gemacht und sich ein falsches Ziel ausgesucht hat. Zur Erklärung: Das Immunsystem ist dazu da, den Körper vor Infektionen zu schützen. Es sollte nicht den eigenen Körper angreifen. Manchmal wird das Immunsystem jedoch zu aktiv und greift fälschlicherweise den eigenen Körper an. Dies wird als Autoimmunerkrankung bezeichnet.
Bei rheumatoider Arthritis greift das Immunsystem die Gelenkinnenhaut (die Synovialmembran) an. Dies verursacht Entzündungen, die wiederum Symptome wie Schmerzen und Steifheit hervorrufen.
Rheumatoide Arthritis betrifft üblicherweise beide Körperhälften in ähnlicher Weise ( symmetrische Arthritis), dies ist jedoch nicht immer der Fall. Sie tritt meist zuerst an den kleinen Gelenken der Hände und Füße auf – häufig an den Fingerknöcheln. Man spricht von Polyarthritis, was bedeutet, dass viele Gelenke entzündet sein können.
Rheumatoide Arthritis (RA) ist eine systemische Erkrankung, das heißt, sie betrifft den gesamten Körper. Obwohl Gelenksymptome am häufigsten auftreten, können auch andere Körperbereiche betroffen sein, darunter Organe wie Lunge, Herz und Augen.
Etwa 1 % der Bevölkerung im Vereinigten Königreich leidet an rheumatoider Arthritis (RA) – das sind mehr als 450.000 Menschen. Frauen sind häufiger betroffen als Männer, etwa zwei- bis dreimal so viele. Das häufigste Erkrankungsalter liegt zwischen 40 und 60 Jahren, bei Männern etwas höher. RA kann jedoch in jedem Alter auftreten, sogar schon ab 14 Jahren, wenn man von früh einsetzender RA spricht. Es gibt weitere Formen entzündlicher Arthritis, aber RA ist die häufigste.
Wird rheumatoide Arthritis (RA) nicht oder unzureichend behandelt, kann sie zu irreversiblen Gelenkschäden und Behinderung führen – was früher häufig vorkam. Heute ist die Behandlung von RA jedoch sehr gut, deutlich besser als noch vor 15 Jahren. Obwohl es keine Heilung gibt, können die meisten heute diagnostizierten Patienten nach erfolgreicher Behandlung der Erkrankung ein weitgehend erfülltes und aktives Leben führen.
Wie sich rheumatoide Arthritis auf die Gelenke auswirkt:
Symptome der rheumatoiden Arthritis
Wichtige Anzeichen und Symptome der rheumatoiden Arthritis, auf die man achten sollte, sind:
- Schmerzen, Schwellungen und möglicherweise Rötungen um die Gelenke herum. Hände und Füße sind oft zuerst betroffen, obwohl rheumatoide Arthritis in jedem Gelenk beginnen kann
- Steifheit in den Gelenken beim Aufstehen am Morgen oder nach längerem Sitzen, die länger als 30 Minuten anhält und keine andere offensichtliche Ursache hat
- Erschöpfung, die mehr ist als nur normale Müdigkeit
Wenn Sie eines dieser Symptome haben, sollten Sie Ihren Hausarzt aufsuchen. Je früher RA diagnostiziert und behandelt wird, desto besser sind die langfristigen Heilungschancen.
Schmerzen sind für die meisten Menschen ein wichtiges Symptom. Im Frühstadium der rheumatoiden Arthritis werden sie durch die Entzündung der Gelenke verursacht. Später können Schmerzen durch Gelenkschäden entstehen. Die Schmerzintensität kann zudem von Tag zu Tag schwanken.
Die Steifheit ist morgens nach dem Aufstehen am stärksten ausgeprägt und kann mehrere Stunden anhalten, wenn keine wirksamen Medikamente eingenommen werden. Es kommt zu einer Art Gelenkstarre , wodurch die Beweglichkeit nach einer Ruhephase eingeschränkt ist. Dies tritt auch nach längerem Sitzen auf.
Müdigkeit kann durch Anämie (niedriger Hämoglobinwert im Blut) bedingt sein, aber auch durch Entzündungen. Sie steht in Zusammenhang mit verschiedenen Faktoren, unter anderem mit dem Schmerzempfinden.
Manche Menschen bekommen grippeähnliche Symptome mit Fieber und Muskelschmerzen sowie Müdigkeit, insbesondere in den ersten Tagen vor oder während der Diagnose.
Viele Menschen fühlen sich niedergeschlagen, traurig oder depressiv, bedingt durch die Auswirkungen der rheumatoiden Arthritis (RA) auf ihren Körper und die damit verbundenen Schmerzen. Verständlicherweise, denn RA ist eine lebenslange Erkrankung und noch nicht heilbar. Es gibt jedoch mittlerweile sehr wirksame Behandlungsmethoden.
Zu den selteneren Symptomen gehören Rheumaknoten. Diese Knoten bilden sich unter der Haut über leicht stoßbaren Gelenken, wie z. B. Fingergelenken und Ellbogen, und betreffen etwa 20 % der Menschen mit rheumatoider Arthritis.
Was verursacht RA?
Wir wissen, was die Entzündung bei RA verursacht und wie man sie wirksam behandeln kann.
Wir wissen aber noch nicht genau, was RA verursacht. Was wir wissen, ist, dass zwei Faktoren eine Rolle spielen: genetische und Umweltfaktoren.
Genetische Faktoren spielen eine Rolle, selbst wenn in Ihrer Familie niemand an rheumatoider Arthritis (RA) erkrankt ist. Dies wurde umfassend erforscht. Doch es geht nicht nur um Gene. Gene weisen zwar auf ein erhöhtes Risiko bzw. eine erhöhte Anfälligkeit hin, aber nicht jeder, der diese Gene trägt, erkrankt an RA, wie Studien an eineiigen Zwillingen zeigen. Wenn ein eineiiger Zwilling an RA erkrankt ist, hat der andere nur eine Wahrscheinlichkeit von 1 zu 6, die Krankheit ebenfalls zu entwickeln, obwohl beide die gleichen Gene besitzen.
Umweltbedingte Auslöser können Viren, Infektionen, Traumata jeglicher Art oder sehr belastende Lebensereignisse wie Trauerfälle, Scheidung oder Geburten sein. Es gibt viele Theorien zu Auslösern, aber keine konnte bisher endgültig geklärt werden.
Wir wissen, dass Rauchen das Risiko für rheumatoide Arthritis erhöht. Eine Kombination aus Rauchen und bestimmten Genen steigert das Risiko, an rheumatoider Arthritis zu erkranken, erheblich, und die Erkrankung verläuft dann aggressiver. Wenn Sie rauchen, ist dies also ein weiterer guter Grund, damit aufzuhören.
Weltweit wird intensiv an der Ursache von RA geforscht, und viele Ärzte glauben, dass dies letztendlich zu einer Heilung führen wird.
Diagnose von RA
Die Diagnose von rheumatoider Arthritis kann schwierig sein. Warum?
Erstens ist den meisten Menschen rheumatoide Arthritis (RA) nicht bekannt – etwa einer von hundert Menschen ist betroffen. Treten Symptome auf, führen Betroffene diese daher auf andere Ursachen zurück: „Ich habe mich beim Sport/Gartenarbeit/Spielen mit den Kindern überanstrengt.“ Das sind typische Erklärungen für Schmerzen in Händen oder Füßen und erklären, warum Betroffene nicht sofort zum Hausarzt gehen.
Zweitens: Wenn jemand mit Gelenkschmerzen zum Hausarzt geht, kann dies viele Ursachen haben. Hausärzte sind keine Spezialisten und es gibt keinen einzelnen Test, mit dem sie feststellen können, ob es sich um rheumatoide Arthritis (RA) handelt. Ihr Hausarzt weiß möglicherweise nicht genau, was die Symptome verursacht. Er oder sie wird Ihnen beispielsweise ein entzündungshemmendes Medikament verschreiben und Sie bitten, in einem Monat wiederzukommen, falls keine Besserung eintritt. RA-Symptome können kommen und gehen, sodass Sie sich eine Zeit lang wieder wohlfühlen können. Und dann Symptome kehren
Eine Diagnose erhalten
Es gibt keinen einzelnen Test, der RA nachweisen kann. Die Diagnose wird fast immer von einem Facharzt für Rheumatologie gestellt oder bestätigt, der in der Erkennung von Synovitis, der Gelenkschwellung, geschult ist. Diese ist für Laien oft schwer zu erkennen. Der Rheumatologe berücksichtigt darüber hinaus weitere Informationen:
- Welche Symptome haben Sie? (z. B. Gelenkschmerzen, Steifheit und Schwellungen).
- Können Bluttests helfen? Ihr Blut kann Entzündungszeichen aufweisen (erhöhte Blutsenkungsgeschwindigkeit oder erhöhtes CRP). Ein Hinweis ist der sogenannte Rheumafaktor im Blut, der jedoch nicht eindeutig ist. Etwa 30 % der Menschen mit rheumatoider Arthritis (RA) haben keinen Rheumafaktor, und auch Menschen mit anderen Erkrankungen können Rheumafaktor aufweisen. Ein weiterer Bluttest, der sogenannte Anti-CCP-Antikörper, ist spezifischer für RA. Bluttests liefern aber nicht das vollständige Bild.
- Gibt es Anzeichen für Gelenkschäden? Wenn auf Röntgenbildern bereits Schäden sichtbar sind, leiden Ihre Gelenke schon länger unter Entzündungen. Möglicherweise wird auch eine Ultraschalluntersuchung durchgeführt, insbesondere wenn Zweifel an einer Gelenkentzündung bestehen (z. B. bei starken Schmerzen ohne sichtbare Schwellung). Seltener wird eine Magnetresonanztomographie (MRT) eingesetzt, da diese Entzündungen und Schäden genauer und früher als Röntgenbilder erkennen kann.
- Gibt es in Ihrer Familie Fälle von entzündlicher Arthritis? Rheumatoide Arthritis (RA) ist nicht direkt erblich, aber wenn sie in Ihrer Familie vorkommt, sind Sie möglicherweise anfälliger dafür, wenn bestimmte Umweltfaktoren eine Rolle spielen. Das bedeutet jedoch keinesfalls, dass Sie automatisch daran erkranken werden, nur weil jemand in Ihrer Familie RA hat.
- Hatten Sie schon einmal andere Erkrankungen wie Hautkrankheiten (z. B. Psoriasis) oder Darmprobleme (Colitis ulcerosa und Morbus Crohn)? Diese können auf andere, leicht abgewandelte Formen der entzündlichen Arthritis hinweisen, die ebenfalls eine Behandlung durch einen Rheumatologen erfordern.
Behandlung von rheumatoider Arthritis
Die NICE-Leitlinien für die Behandlung von rheumatoider Arthritis (RA) und der RA-Qualitätsstandard empfehlen einen zielgerichteten Therapieansatz („Treat to Target“). Dieser umfasst regelmäßige Kontrolluntersuchungen Ihrer RA, eine formale Gelenkuntersuchung, um festzustellen, ob noch Entzündungen vorliegen, und eine Eskalation der Therapie, bis eine gute Kontrolle der Gelenkentzündung erreicht ist. Die Einnahme von Medikamenten ist bei RA unerlässlich, da dies die einzige Möglichkeit ist, die Entzündung ausreichend zu reduzieren und die Erkrankung unter Kontrolle zu bringen. Die folgende Tabelle zeigt die verschiedenen Medikamentengruppen, die zur Behandlung von RA eingesetzt werden.
| Arzneimitteltyp | Beispiele | Zweck |
| Analgetika, auch Schmerzmittel genannt | Paracetamol, Co-Dydramol, Co-Codamol | Hilfe zur Schmerzkontrolle |
| Nichtsteroidale Antirheumatika | Aspirin, Ibuprofen, Meloxicam | Schmerzen und Steifheit werden durch Reduzierung der Entzündung gelindert, zukünftige Schäden können jedoch nicht verhindert werden |
| Kortikosteroide, auch bekannt als Steroide | Prednisolon, Depot-Medron | Entzündungshemmend. Sie können in entzündete Gelenke oder Muskeln injiziert, direkt in die Vene verabreicht oder als Tabletten eingenommen werden. Häufig werden sie als Notfalltherapie bei schweren RA-Schüben eingesetzt. |
| Krankheitsmodifizierende Antirheumatika oder DMARDs | ||
| Standard-DMARDs (diese liegen in Tablettenform vor) | Methotrexat, Sulfasalazin, Leflunomid, Hydroxychloroquin | Die Abwehrreaktion des Immunsystems wird reduziert. Es dauert seine Zeit (Wochen, sogar Monate), bis die Maßnahmen wirken. Die Krankheit wird langfristig kontrolliert und Schäden werden reduziert bzw. verhindert. |
| Biologische Arzneimittel: Diese bestehen aus Proteinen und werden entweder selbst injiziert oder intravenös verabreicht. Biosimilars sind ebenfalls biologische Arzneimittel, die nach Ablauf des Patentschutzes für die erste Generation der Originalpräparate hergestellt werden können. Biosimilars sind sehr ähnliche Kopien des Originalpräparats. Sie sind jedoch in der Regel kostengünstiger, unter anderem weil das produzierende Unternehmen nicht jahrzehntelange Forschungs- und Entwicklungskosten wieder einspielen muss. | Infliximab, Etanercept, Adalimumab, Certolizumab Pegol, Golimumab, Tocilizumab, Sarilumab, Rituximab, Abatacept | Die Immunreaktion wird reduziert, indem gezielt bestimmte chemische Substanzen oder Zellen des körpereigenen Immunsystems angegriffen werden. So lässt sich die Krankheit langfristig kontrollieren und Schäden reduzieren bzw. verhindern. |
| JAK-Inhibitoren (diese sind in Tablettenform erhältlich) | Tofacitinib, Baricitinib, Filgotinib und Upadacitinib. | Die Abwehrreaktion des Immunsystems wird reduziert, indem gezielt auf bestimmte chemische Substanzen in den Zellen eingegriffen wird, die als „Anschalter“ für das Immunsystem fungieren. So lässt sich die Krankheit langfristig kontrollieren und Schäden reduzieren bzw. verhindern. |
Nach der Diagnose wird Ihr behandelnder Arzt Ihnen umgehend krankheitsmodifizierende Antirheumatika DMARDs ( .litten) verschreiben. Diese können den Krankheitsverlauf sehr wirksam verlangsamen oder sogar stoppen und die schweren Gelenkschäden verhindern, unter denen RA-Patienten früher häufig
Eine krankheitsmodifizierende Therapie kann aus einem einzelnen Medikament oder einer Kombination mehrerer Medikamente bestehen. Methotrexat ist üblicherweise Bestandteil der Therapie. Es dient oft als Basismedikament bei der Behandlung von rheumatoider Arthritis (RA), d. h. es werden weitere Medikamente hinzugefügt, um die bestmögliche Wirkung zu erzielen. Da nicht alle Medikamente bei jedem Patienten gleich gut wirken, kann es einige Zeit dauern, bis das richtige Medikament oder die richtige Kombination für Sie gefunden ist: also das Medikament, das am wirksamsten ist und die wenigsten Nebenwirkungen hat.
DMARDs benötigen einige Wochen, um zu wirken. Daher wird Ihnen wahrscheinlich eine kurze Steroidtherapie oder eine Steroidinjektion angeboten. Dies dient dazu, Ihre Symptome zu lindern, bis die DMARDs ihre Wirkung entfalten. Steroide können in den ersten Tagen nach der Diagnose oder bei einem Krankheitsschub sehr wirksam sein, um die Beschwerden schnell unter Kontrolle zu bringen. Die Behandlungsleitlinien empfehlen keine Langzeiteinnahme von Steroiden, da diese unerwünschte Nebenwirkungen haben können. Ihr Rheumatologe wird die Steroiddosis schrittweise reduzieren, sobald er die optimale Medikamentenkombination für Sie gefunden hat.
Schmerzmittel und nichtsteroidale Antirheumatika (NSAR) können ebenfalls zur Linderung der Symptome eingesetzt werden, einzeln oder in Kombination. Eine auf Rheumatologie spezialisierte Pflegekraft oder in manchen Krankenhäusern ein Apotheker, der eng mit dem behandelnden Arzt zusammenarbeitet, wird mit Ihnen über Ihre Medikamente sprechen, damit Sie wissen, wann Sie diese für die beste Wirkung einnehmen sollten und warum.
Der Gedanke, lebenslang Medikamente einnehmen zu müssen, kann beunruhigend sein. Doch wenn Sie sich dagegen entscheiden, sind die Gelenkschäden wahrscheinlich weitaus gravierender als die Nebenwirkungen der Medikamente selbst. Einmal entstandene Gelenkschäden lassen sich nicht mehr medikamentös behandeln. Daher ist es wichtig, Schäden von vornherein zu vermeiden.
Ein Wort zu komplementären Therapien: Es gibt keine Belege dafür, dass komplementäre Therapien, Diäten oder homöopathische Mittel den Verlauf von rheumatoider Arthritis (RA) ausreichend aufhalten und Gelenkschäden verhindern können. Sind die Schäden erst einmal entstanden, sind sie irreversibel. Die einzige Möglichkeit, die Entzündung zu unterdrücken und die Erkrankung zu kontrollieren, besteht darin, die von Ihrem Rheumatologen verschriebenen krankheitsmodifizierenden Medikamente einzunehmen. Dafür gibt es zahlreiche wissenschaftliche Belege. Manche Menschen berichten jedoch, dass komplementäre Therapien bestimmte Symptome lindern können. Wenn Sie vorher alternative oder komplementäre Therapien in Erwägung ziehen, sprechen Sie unbedingt Arzt oder Apotheker . Einige komplementäre Therapien können Wechselwirkungen mit Ihren verschriebenen Medikamenten hervorrufen und Probleme verursachen.
Überwachung Ihrer Behandlung
Während Ihrer Behandlung werden in regelmäßigen Abständen Bluttests durchgeführt. Die Häufigkeit hängt von den Medikamenten ab, die Sie einnehmen. Mithilfe der Bluttests kann Ihr Hausarzt:
- Überwachen Sie, wie aktiv Ihre RA ist und wie sie auf die Behandlung anspricht – diese Bluttests sind als ESR und CRP bekannt
- Achten Sie auf frühe Warnzeichen möglicher Nebenwirkungen Ihrer medikamentösen Behandlung, um sicherzustellen, dass Ihr Immunsystem nicht zu stark geschwächt wird. Möglicherweise werden auch Bluttests zur Überprüfung Ihrer Nieren- und Leberfunktion durchgeführt.
Wenn die Behandlung nicht wirksam ist oder Nebenwirkungen verursacht, die ein Problem darstellen, können Sie ein anderes Medikament ausprobieren.
Was passiert, wenn Sie auf die Standardmedikamente zur Krankheitsmodifizierung nicht ansprechen?
Bei manchen Menschen, etwa 10 bis 20 % der Rheumapatienten, verläuft die Erkrankung aggressiver und lässt sich schwerer schnell in den Griff bekommen. Doch eine Reihe injizierbarer Biologika (einschließlich Biosimilars) hat die Behandlung von Patienten, die nicht auf die Standard-DMARDs ansprechen, revolutioniert. Biologika sind eine komplexere Form der DMARDs. Seit Kurzem ist eine weitere Wirkstoffklasse, die sogenannten JAK-Inhibitoren, verfügbar. Diese werden oral in Tablettenform eingenommen und sind ebenso hochwirksam wie Biologika.
Der NHS richtet sich nach den Richtlinien des National Institute for Health and Care Excellence (NICE) hinsichtlich der Verschreibung von Biologika und JAK-Inhibitoren. Diese werden eingesetzt, wenn Standard-DMARDs nicht ausreichend wirksam waren und werden daher in der Regel nicht bei neu diagnostizierten Patienten verschrieben. Sie kommen auch zum Einsatz, wenn Patienten auf das erste nach Standard-DMARDs verabreichte Biologikum oder den ersten JAK-Inhibitor nicht ausreichend ansprechen. In vielen Fällen werden Biologika und JAK-Inhibitoren, wie bereits erwähnt, in Kombination mit Methotrexat als „Ankermedikament“ eingesetzt, um den Gesamtnutzen zu erhöhen.
Ihr RA-Gesundheitsteam
Nach der Diagnose rheumatoide Arthritis (RA) koordiniert ein Team gemeinsam mit Ihrem behandelnden Rheumatologen. Diese Zusammenarbeit verschiedener Fachkräfte ist der Schlüssel zu einer erfolgreichen Therapie. Die Zusammensetzung des Teams variiert je nach Wohnort und Ihren individuellen Bedürfnissen. Im Rahmen Ihrer rheumatologischen Behandlung werden Sie jedoch voraussichtlich einige der folgenden Personen kennenlernen:
Eine auf Rheumatologie spezialisierte Pflegekraft kann Ihnen alles über rheumatoide Arthritis (RA) und Ihre Behandlungsmöglichkeiten erklären, Ihnen zeigen, wie Sie Ihre Gelenke pflegen und einen gesunden Lebensstil führen können. Sie ist Ihre erste Ansprechpartnerin im Krankenhaus.
Ein Physiotherapeut oder Ergotherapeut kann Ihnen zeigen, wie Sie Ihre Gelenke am besten schützen und welche Übungen sie beweglich halten. Bei stark betroffenen Gelenken kann er Ihnen Schienen empfehlen. Studien belegen, dass regelmäßige Bewegung und körperliche Aktivität gesundheitsfördernd sind.
Im Allgemeinen arbeitet der Hausarzt mit anderen Praxismitarbeitern zusammen, um Patienten mit chronischen Erkrankungen Unterstützung und Sicherheit zu bieten. Er berät zu Selbstmanagement und Lebensstilfragen, verschreibt die empfohlenen Medikamente, überwacht Ihre Blutwerte und berät Sie zur Schmerzbehandlung. Die des Hausarztes in Ihrer Behandlung kann je nach Praxis variieren.
Wenn Ihre Füße stark betroffen sind, ist ein Podologe (Fußspezialist) ein unverzichtbarer Bestandteil des Behandlungsteams. Er oder sie kann Sie zur Pflege Ihrer Füße und Schuhe beraten und Ihnen geeignete Einlegesohlen empfehlen.
Ein klinischer Psychologe kann Ihnen wichtige Hilfe beim Umgang mit den langfristigen Auswirkungen der RA auf Ihr Leben leisten, die manchmal überwältigend erscheinen können.
Und dann sind da Sie – die wichtigste Person im Team. Die Person mit rheumatoider Arthritis (RA). Studien zeigen, dass Menschen, die lernen, mit ihrer Erkrankung umzugehen und diese Verantwortung als Teil des Teams übernehmen, langfristig deutlich besser zurechtkommen. Die Bedeutung des Selbstmanagements ist nicht zu unterschätzen. NRAS kann Ihnen dabei helfen. Erfahren Sie mehr über unsere Kurse zum Selbstmanagement bei RA.
Sich um sich selbst kümmern
Sie können auch selbst viel tun, um sich zu helfen. In unserem „Leben mit rheumatoider Arthritis“ zu diesen und anderen Themen.
Achten Sie auf ein gesundes Gewicht. Übergewicht belastet Ihre Gelenke unnötig, daher ist Gewichtsabnahme sehr wichtig. Biologika wirken zudem besser bei normalgewichtigen Menschen.
Versuchen Sie, Ihren Cholesterinspiegel zu senken. Menschen mit rheumatoider Arthritis haben im späteren Leben ein erhöhtes Risiko für Herzerkrankungen und Schlaganfälle. Daher ist eine gesunde, ausgewogene Ernährung, die den Cholesterinspiegel senkt, umso wichtiger.
Versuchen Sie, mit dem Rauchen aufzuhören. Es gibt starke Hinweise darauf, dass Rauchen das Risiko, an rheumatoider Arthritis zu erkranken, erhöhen kann. Rauchen kann auch den Schweregrad einer bereits ausgebrochenen rheumatoiden Arthritis beeinflussen.
Halten Sie Ihren Impfschutz auf dem neuesten Stand – sprechen Sie mit Ihrem Hausarzt über die Impfungen, die Sie möglicherweise benötigen, wenn Sie ein DMARD einnehmen.
Körperliche Aktivität ist unerlässlich, um die Gelenke beweglich zu halten, und es gibt gute Belege dafür, dass Bewegung auch Schmerzen lindert. Nur bei stark entzündeten, geschwollenen und schmerzhaften Gelenken sollten Sie auf Sport verzichten. Gönnen Sie dem Gelenk in diesem Fall eine kurze Ruhepause. Sobald die Schwellung jedoch nachlässt, ist körperliche Aktivität wichtig, um die Beweglichkeit zu erhalten. Ein Physiotherapeut kann Sie zu den für Sie besten Übungen beraten.
Lernen Sie Ihre Kräfte einzuteilen, denn Müdigkeit ist bei rheumatoider Arthritis (RA) sehr häufig. Zu viel Aktivität kann kontraproduktiv sein. Halten Sie sich daher an ein ausgewogenes Aktivitätsprogramm, um Ihre RA besser zu bewältigen und zu kontrollieren.
Und beschaffen Sie sich so viele Informationen über RA wie möglich – von uns bei NRAS, und es gibt möglicherweise lokale NRAS-Gruppen , die Ihnen helfen können, sowie unsere Online-JoinTogether-Gruppen.
Wenn Sie sich ängstlich oder verletzlich fühlen, kann es sehr hilfreich sein, mit jemandem zu sprechen, der ebenfalls an rheumatoider Arthritis leidet, Ähnliches erlebt hat und dank der Behandlung gute Fortschritte macht. Familie und Freunde sind zwar oft sehr unterstützend, können Ihre Gefühle aber aufgrund ihrer eigenen Erfahrung möglicherweise nicht vollständig nachvollziehen. Unser Helpline-Team und unsere ehrenamtlichen Telefonberater sind jederzeit für Sie da.
Warte nicht
Wenn Sie Symptome haben, die auf rheumatoide Arthritis (RA) hindeuten könnten, sprechen Sie mit Ihrem Arzt. Eine frühzeitige Überweisung an einen Rheumatologen ist wichtig. Je früher RA diagnostiziert und behandelt wird, desto besser sind die langfristigen Heilungschancen.
Aktualisiert: 01.07.2022
NRAS-Veröffentlichungen
Mehr lesen
-
RA-Diagnose und mögliche Ursachen →
Die Diagnose von rheumatoider Arthritis erfolgt durch eine Kombination aus Bluttests, bildgebenden Verfahren und der Untersuchung der Gelenke.
-
RA-Medikamente →
Da RA eine sehr variable Erkrankung ist, beginnen Ärzte die Behandlung nicht bei allen Patienten auf genau die gleiche Weise und mit den gleichen Medikamenten.
-
Die 10 wichtigsten Gesundheitsprodukte bei rheumatoider Arthritis →
Jeder Mensch mit der Diagnose rheumatoide Arthritis (RA) hat Anspruch auf eine gute medizinische Versorgung und sollte diese auch erwarten können. Um Ihnen zu zeigen, wie eine gute Versorgung aussieht, haben wir unsere Top 10 der wichtigsten Gesundheitsleistungen aufgelistet.


