कोहनी की सर्जरी
कोहनी का पूर्ण प्रतिस्थापन मुख्य रूप से लंबे समय से रुमेटॉइड आर्थराइटिस (आरए) से पीड़ित रोगियों में की जाने वाली एक प्रक्रिया है। जब इसकी आवश्यकता होती है, तो कोहनी में धातु और प्लास्टिक से बना प्रतिस्थापन जोड़ रोगी के जीवन की गुणवत्ता में उल्लेखनीय सुधार कर सकता है।.
कोहनी के गठिया के पहले प्रकार की सर्जरी में जोड़ों पर हड्डियों के सिरों को पूरी तरह या आंशिक रूप से काटकर अलग कर दिया जाता था, और फिर बचे हुए हड्डी के सिरों को रोगी के अपने ही नरम ऊतकों से ढक दिया जाता था। ये विधियाँ आज भी उपयोग में हैं, लेकिन अधिकतर उन स्थितियों में उपयोग की जाती हैं जहाँ शुरू में लगाए गए धातु और प्लास्टिक के प्रतिस्थापनों को हटाना पड़ता है, जो अक्सर लगातार संक्रमण के कारण होता है।.
कोहनी प्रतिस्थापन के जोखिम और लाभ
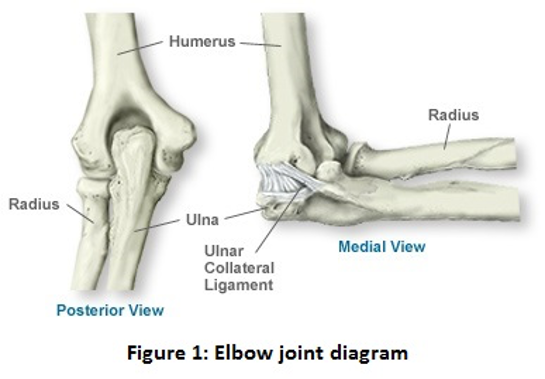
वर्तमान में प्रचलित जोड़ों के प्रतिस्थापन के प्रकार लगभग 1970 के दशक से प्रचलित हैं। कोहनी का जोड़ ऊपरी बांह (ह्यूमरस) और अग्रबांह (अल्ना) के बीच एक कड़ी की तरह होता है, जो स्नायुबंधन द्वारा जुड़ा होता है, जैसा कि चित्र 1। कूल्हे और घुटनों की तुलना में कोहनी के जोड़ में हड्डी की मात्रा अपेक्षाकृत कम होने और गंभीर रुमेटीइड गठिया जैसी अपक्षयी बीमारी के कारण स्नायुबंधन को नुकसान पहुंचने की संभावना के कारण, कोहनी के प्रतिस्थापन जोड़ कूल्हे, घुटने या कंधे के प्रतिस्थापन जोड़ों की तुलना में कम समय तक चलते हैं।
मेरे अनुभव के अनुसार, मेरे पास आने वाले अधिकांश मरीज़ कोहनी के जोड़ के प्रतिस्थापन पर विचार करना चाहते हैं क्योंकि उनकी कोहनी की गति धीरे-धीरे बहुत कम हो गई है, जिससे वे अपना हाथ मुंह तक नहीं ले जा पाते या कोहनी में इतना दर्द होता है कि कोई भी काम करना असंभव हो जाता है। पिछले दशक में, बेहतर चिकित्सा उपचार के कारण, गंभीर रूप से दर्दनाक और क्षतिग्रस्त जोड़ों की समस्या कम हो गई है और मेरे अनुभव के अनुसार, पूर्ण कोहनी प्रतिस्थापन पहले की तुलना में कम किया जाता है। कोहनी के जोड़ का प्रतिस्थापन ऑपरेशन, यदि सफल होता है, तो पहले सप्ताह के भीतर दर्द को कम करने में बहुत प्रभावी होता है, साथ ही कोहनी को पहले की तुलना में अधिक मोड़ने की क्षमता में भी सुधार करता है। कृत्रिम कोहनी का जोड़ कोहनी को सीधा करने की गारंटी नहीं देता है, हालांकि, अधिकांश रोगियों के लिए यह अक्सर एक कम महत्वपूर्ण समस्या होती है।.
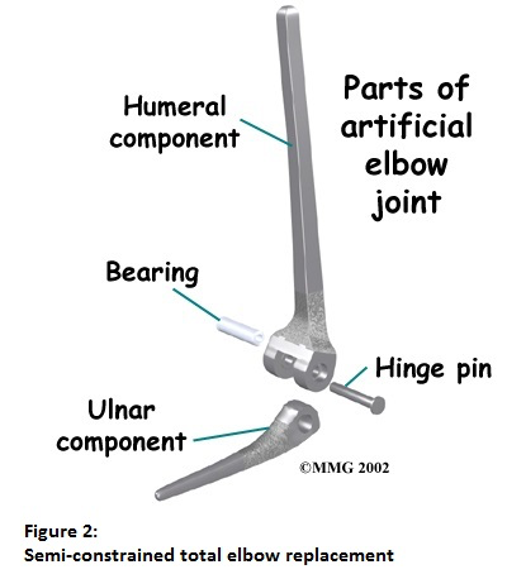
सिद्धांत रूप में, कृत्रिम कोहनी जोड़ प्रतिस्थापन तीन प्रकार के होते हैं, जो इस बात पर निर्भर करते हैं कि दोनों घटक कितनी मजबूती से जुड़े हुए हैं। इन्हें प्रतिबंधित, अर्ध-प्रतिबंधित और गैर-प्रतिबंधित कहा जाता है। स्नायुबंधन जितने बेहतर ढंग से कार्य कर रहे होते हैं, जोड़ प्रतिस्थापन से उतनी ही कम स्थिरता की आवश्यकता होती है, और हड्डी में डाले गए प्रत्यारोपण के मुड़ने के कारण इसके ढीले होने की संभावना उतनी ही कम होती है। हालांकि, यदि रोग ने स्नायुबंधन को नष्ट कर दिया है या पहले कोई सर्जरी हुई है, तो जोड़ को विस्थापित होने से बचाने के लिए ऐसे प्रत्यारोपण का उपयोग करना आवश्यक हो सकता है जिसमें दोनों घटक मजबूती से जुड़े हों। आमतौर पर, पहली बार पूर्ण कोहनी प्रतिस्थापन के लिए, अर्ध-प्रतिबंधित या गैर-प्रतिबंधित प्रत्यारोपण का उपयोग किया जाता है (चित्र 2 और 3 देखें)। आमतौर पर, यदि कोहनी के आसपास मजबूत और कार्यशील स्नायुबंधन हैं, तो जोड़ प्रतिस्थापन अंततः ढीला होने से पहले अधिक समय तक काम करेगा। कोहनी के प्रत्यारोपण के बाद परिणाम बहुत भिन्न होते हैं और कुछ मामलों में कुछ प्रकार के प्रत्यारोपणों में कुछ वर्षों के भीतर 50% तक ढीलापन देखा गया है, जबकि अन्य मामलों में अन्य प्रत्यारोपणों के साथ ऑस्टियोआर्थराइटिस या रुमेटीइड गठिया से पीड़ित कई रोगियों के लिए 15 वर्षों से अधिक समय तक सफल रहे हैं।
 |  |
सर्जरी
यदि रोगी और सर्जन इस बात पर सहमत हों कि अंतर्निहित जोखिमों के बावजूद कोहनी का संपूर्ण जोड़ प्रतिस्थापन रोगी के लिए लाभकारी होगा, तो आमतौर पर ये प्रक्रियाएं सामान्य एनेस्थेटिक के तहत अस्पताल में ही की जाती हैं। प्रक्रिया में लगभग दो घंटे लगते हैं, जिसके दौरान बांह में रक्त की आपूर्ति रोक दी जाती है। सबसे बड़ा जोखिम अल्नर तंत्रिका (जो हाथ की कुछ टेंडन और मांसपेशियों को नियंत्रित करती है) में चोट लगना और कोहनी के आसपास की हड्डियों में फ्रैक्चर होना है। ये दोनों जोखिम 1% से कम हैं। सर्जरी के बाद, लगभग 1% मामलों में संक्रमण होने का जोखिम होता है, जिसके लिए एंटीबायोटिक उपचार की आवश्यकता हो सकती है और दुर्लभ मामलों में प्रत्यारोपित जोड़ को निकालना पड़ सकता है।.
सामान्य परिस्थितियों में, मरीज़ को सर्जरी के अगले दिन से ही कोहनी हिलाने की अनुमति दी जाती है और उसे एक सप्ताह से कम समय के लिए अस्पताल में रहना पड़ता है। अस्पताल में रहने की अवधि सर्जरी के बाद होने वाले दर्द और पुनर्वास की प्रगति पर निर्भर करती है। आमतौर पर पहले सप्ताह के भीतर, मरीज़ ऑपरेशन किए गए हाथ से अपना मुंह तक पहुंच पाने में सक्षम हो जाता है। लिगामेंट और टेंडन की सर्जरी के कारण, पहले छह सप्ताह तक कोहनी को सीधा करने (एक्सटेंशन) के दौरान बल लगाने की मात्रा सीमित रहती है, लेकिन उसके बाद आमतौर पर सामान्य गतिविधियां फिर से शुरू की जा सकती हैं। जिन मरीज़ों को ऑपरेशन किए गए हाथ में चलने के लिए छड़ी या बैसाखी का उपयोग करना पड़ता है, उनके लिए यह भविष्य में समस्या का कारण बन सकता है, क्योंकि यह देखा गया है कि बैसाखी के सहारे कोहनी के जोड़ों पर पूरा शरीर का वजन पड़ने पर बदले गए कोहनी के जोड़ जल्दी ढीले हो जाते हैं। सर्जरी से पहले इस जोखिम पर विचार करना आवश्यक है, और यदि निचले अंगों की कोई आवश्यक सर्जरी, कूल्हे और/या घुटने की सर्जरी आवश्यक हो, तो कोहनी की सर्जरी से पहले इसे करवाना सबसे अच्छा है।.
निष्कर्ष
मेरे अनुभव के अनुसार, जिन रोगियों को काफी दर्द और शारीरिक अक्षमता होती है, विशेषकर यदि दोनों कोहनियाँ प्रभावित हों, तो कोहनी में धातु और प्लास्टिक से बना प्रतिस्थापन जोड़ उनके जीवन की गुणवत्ता में काफी सुधार ला सकता है। हालांकि, इस प्रकार की सर्जरी कराने वाले प्रत्येक संभावित रोगी को यह समझना चाहिए कि कूल्हे, घुटने या कंधे की सर्जरी की तुलना में कोहनी में प्रत्यारोपण के ढीले होने का जोखिम अधिक होता है, विशेषकर यदि रोगी प्रभावित हाथ में छड़ी या बैसाखी का उपयोग कर रहा हो। इसलिए कूल्हे के प्रतिस्थापन की सर्जरी की तुलना में थोड़ा अधिक सावधानी बरतने की सलाह दी जाती है। हालांकि, कुल मिलाकर, सावधानीपूर्वक चयनित रोगियों के समूह में कोहनी के जोड़ का प्रतिस्थापन एक उत्कृष्ट ऑपरेशन हो सकता है, और अधिकांश जटिलताओं का सफलतापूर्वक इलाज किया जा सकता है, भले ही पहला जोड़ ढीला हो जाए और उसे बदलना पड़े, जैसा कि नीचे दिए गए केस स्टडी से पता चलता है। इसके कम उपयोग के कारण, यह ऑपरेशन संभवतः ऊपरी अंगों की सर्जरी में विशेषज्ञता रखने वाले सर्जनों द्वारा ही किया जाना सबसे अच्छा है।.
केस स्टडी
नीचे मेरी एक पूर्व मरीज का अनुभव उन्हीं के शब्दों में दिया गया है। उन्होंने कृपा करके हमें अंतिम ऑपरेशन के 9 साल बाद के फॉलो-अप एक्स-रे प्रकाशित करने की अनुमति दी है।.
जीन लिखती हैं:
“1992 में मेरी दाहिनी कोहनी का ऑपरेशन हुआ था क्योंकि उसे हिलाना बहुत दर्दनाक था। मैं कुछ दिनों तक अस्पताल में रहा, जिसके बाद कई हफ्तों तक गहन फिजियोथेरेपी व्यायाम किए। ऑपरेशन के कुछ दिनों बाद ही मैं अपनी बांह का इस्तेमाल कुछ हद तक कर पा रहा था और कुछ महीनों के भीतर ही मैं सामान्य रूप से और बिना ज्यादा सोचे समझे अपनी बांह का इस्तेमाल करने लगा था। उस समय इस्तेमाल किए गए रिप्लेसमेंट के प्रकार और शायद 1995 के अंत में हुई एक दुर्घटना, जिसमें मेरी कोहनी पर काफी चोट लगी थी, के कारण जोड़ ढीला होकर हिलने लगा, जिससे दर्द होने लगा। 2000 की शुरुआत में इसका दोबारा ऑपरेशन हुआ और यह पूरी तरह सफल रहा। दोनों ही मामलों में, मेरी बांह के इस्तेमाल में एकमात्र सीमा मेरे हाथों, कलाई और कंधों में रुमेटॉइड आर्थराइटिस के कारण है। मेरी कोहनी का जोड़ दर्द रहित, मजबूत और स्थिर है, और उस पर केवल एक पतला निशान है जिसे आज तक किसी ने नहीं देखा। रिप्लेसमेंट के कारण मेरी बांह पूरी तरह से सीधी नहीं हो सकती, लेकिन मुझे कभी भी अपनी बांह को उस स्थिति में रखने की आवश्यकता नहीं पड़ी। मैं अब भी ब्रीफकेस या बैग उठा सकता हूं और अपनी बांह को मोड़ सकता हूं।” मेरे कंधों और सिर व गर्दन के पिछले हिस्से को छुएं। कोहनी के प्रतिस्थापन की आवश्यकता वाले किसी भी व्यक्ति को मेरी सलाह है कि:
- किसी सामान्य ऑर्थोपेडिक सर्जन के बजाय किसी विशेषज्ञ को चुनें।
- कोहनी को उसकी पूरी गति सीमा तक ले जाने के लिए फिजियोथेरेपी व्यायामों को लगातार करते रहें।
- अंतिम बाह्य रोगी मुलाकात के दौरान सर्जन से पूछें कि क्या ऐसा कुछ है जो आपको नहीं करना चाहिए।
- इसका इस्तेमाल करने से डरो मत
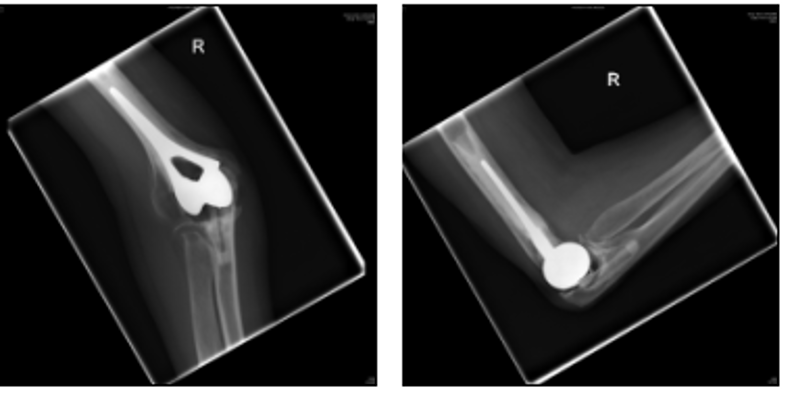
ऊपर: 2006 के एक्स-रे (बाएं कोने से कोहनी का सामने का दृश्य और दाएं कोने से कोहनी का बगल का दृश्य)
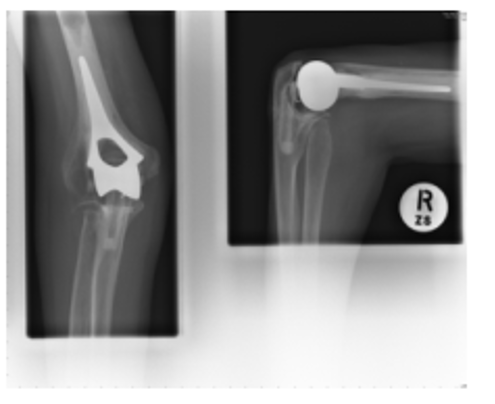
ऊपर: 2007 के एक्स-रे (बाएं कोने से कोहनी का सामने का दृश्य और दाएं कोने से कोहनी का बगल का दृश्य)
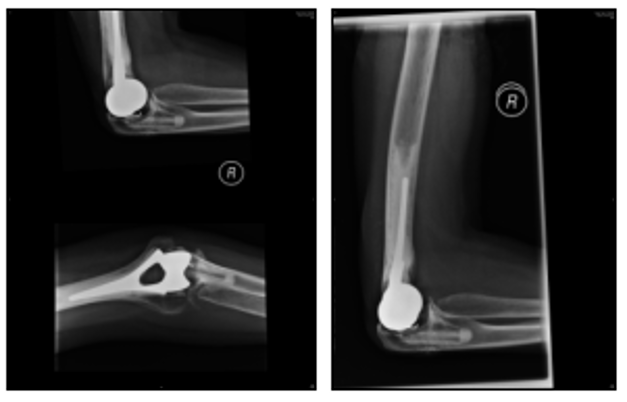
ऊपर: 2009 के एक्स-रे (बाएँ कोने में कोहनी का पार्श्व और सामने का दृश्य है और दाएँ कोने में कोहनी का पार्श्व दृश्य है)।
ये एक्स-रे दाहिनी कोहनी के जोड़ को सामने (AP) और पार्श्व (lat) से दिखाते हैं, जब मूल इम्प्लांट 2000 में ढीला हो जाने के बाद बदल दिया गया था। जैसा कि अगले 9 वर्षों के एक्स-रे में दिखाया गया है, कोई ढीलापन नहीं हुआ है, लेकिन रोगी की वार्षिक जाँच जारी रहेगी।
संदर्भ अनुरोध पर उपलब्ध हैं।
यदि इस जानकारी से आपको मदद मिली है, तो कृपया दान देकर हमारी सहायता करें ।धन्यवाद।