रुमेटॉइड आर्थराइटिस का फेफड़ों पर प्रभाव
रुमेटॉइड आर्थराइटिस के इलाज के परिणामस्वरूप प्रभावित हो सकते हैं
रूमेटॉइड आर्थराइटिस से पीड़ित लोगों में फेफड़ों पर प्रतिकूल प्रभाव पड़ने की तीन स्थितियाँ हैं:
- रुमेटीइड रोग का फेफड़ों पर सीधा प्रभाव
- रुमेटीइड रोग के उपचार के दौरान फेफड़ों के ऊतकों पर पड़ने वाला एक प्रतिकूल प्रभाव
- रुमेटॉइड रोग या इसके इलाज के लिए दी जाने वाली प्रतिरक्षा-दमनकारी चिकित्साओं के परिणामस्वरूप होने वाले सीने के संक्रमण, फेफड़ों के कार्य में और अधिक गिरावट का कारण बनते हैं।
इस लेख का उद्देश्य उन तीन तरीकों का संक्षिप्त विवरण देना है जिनसे फेफड़े प्रभावित हो सकते हैं।.
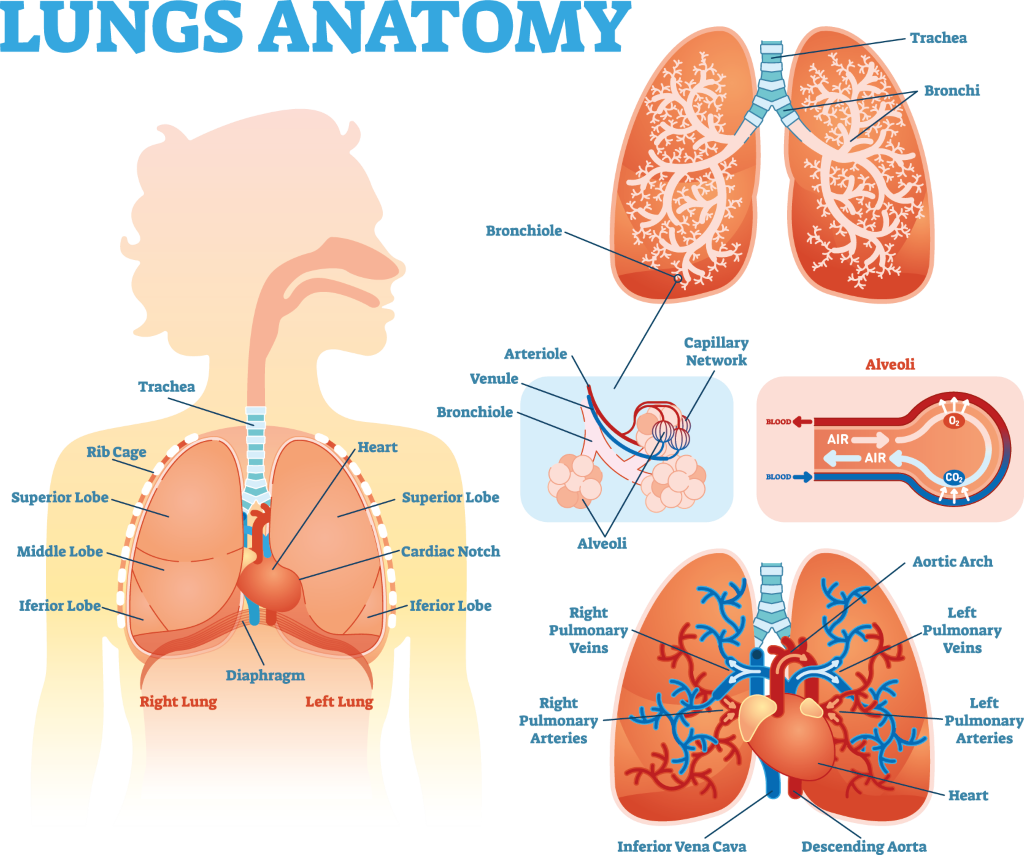
1. रुमेटीइड रोग का फेफड़ों के ऊतकों और फुफ्फुस पर प्रत्यक्ष प्रभाव
रूमेटॉइड आर्थराइटिस (आरए) से पीड़ित लोगों के फेफड़ों में भी बीमारी विकसित हो सकती है, क्योंकि उनकी प्रतिरक्षा प्रणाली जोड़ों और अन्य ऊतकों पर हमला करती है। फेफड़ों की विभिन्न प्रकार की बीमारियाँ हो सकती हैं, जिनमें इंटरस्टिशियल लंग डिजीज (आईएलडी), ब्रोंकिएक्टेसिस और ब्रोंकियोलाइटिस ऑब्लिटरन्स शामिल हैं। इनमें से प्रत्येक में, फेफड़ों के ऊतकों में सूजन और क्षति हो सकती है, जिससे सांस लेने वाली हवा से ऑक्सीजन को रक्तप्रवाह में अवशोषित करने की क्षमता कम हो जाती है और प्रभावित लोगों को सांस लेने में कठिनाई होती है। अक्सर इसके साथ लगातार खांसी भी होती है, खासकर परिश्रम करने पर। निदान की पुष्टि के लिए सांस लेने की जांच (जिसे फेफड़ों की कार्यक्षमता या फुफ्फुसीय कार्यक्षमता परीक्षण भी कहा जाता है) और फेफड़ों का सीटी स्कैन किया जाता है, और फेफड़ों की बीमारी के सटीक पैटर्न का वर्णन किया जाता है।.
अंतरास्थि फेफड़े की बीमारी (आईएलडी)
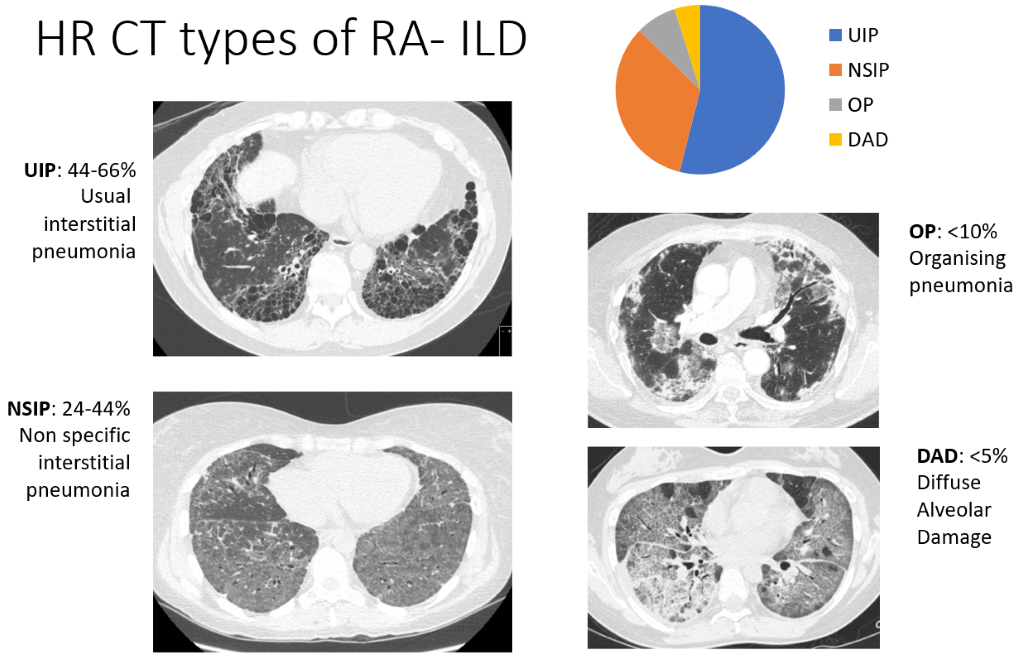
इंटरस्टिशियल लंग डिजीज (आईएलडी) में प्रतिरक्षा कोशिकाएं फेफड़ों में जमा हो जाती हैं, साथ ही ऊतकों में मोटाई या फाइब्रोसिस हो जाता है। इसका मतलब है कि वायु थैली (एल्वियोली) हमारे द्वारा सांस ली गई ऑक्सीजन को रक्तप्रवाह में अवशोषित करने में कम सक्षम होती हैं। हालांकि सीटी स्कैन से रूमेटॉइड आर्थराइटिस (आरए) के रोगियों के एक बड़े अनुपात (कुछ अध्ययनों में आधे से अधिक) में आईएलडी के प्रमाण दिखाई देते हैं, लेकिन यह अधिकांश में सांस लेने में तकलीफ या खांसी का कारण बनने के लिए पर्याप्त रूप से व्यापक नहीं होता है, और अनुमानतः केवल 5% आरए रोगियों में ही लक्षण दिखाई देते हैं। सीटी स्कैन में दिखने वाले लक्षण इतने विशिष्ट होते हैं कि रेडियोलॉजिस्ट आईएलडी के चार पैटर्न का वर्णन कर सकते हैं, जो नीचे उनकी व्यापकता के क्रम में सूचीबद्ध हैं:
- इंटरस्टिशियल निमोनिया (यूआईपी) - सबसे आम प्रकार
- गैर-विशिष्ट अंतरालीय निमोनिया (एनएसआईपी)
- ऑर्गेनाइजिंग निमोनिया (ओपी) और डिफ्यूज एल्वियोलर डैमेज (डीएडी) – बहुत कम बार होते हैं
रूमेटॉइड आर्थराइटिस (RA) के जिन मरीजों में आईएलडी विकसित होने की संभावना अधिक होती है, उनमें निम्नलिखित शामिल हैं:
- जिन्होंने धूम्रपान किया है
- रुमेटीइड गांठें हैं
- अपेक्षाकृत अधिक उम्र में रूमेटॉइड आर्थराइटिस (RA) विकसित हुआ।
- उनमें रुमेटीइड कारक और एंटी-सीसीपी एंटीबॉडी मौजूद हैं।
- पुरुष हैं
आमतौर पर, रूमेटॉइड आर्थराइटिस (आरए) के निदान के कई वर्षों बाद आईएलडी विकसित होता है, लेकिन लगभग एक चौथाई आरए रोगियों में आईएलडी तब से मौजूद होता है जब उन्हें पहली बार आरए होता है, या यहां तक कि उनके जोड़ों के प्रभावित होने से पहले भी। ऐतिहासिक रूप से आईएलडी का कोई इलाज नहीं था और जीवित रहने की दर कम थी, यह आरए रोगियों में समय से पहले मृत्यु का दूसरा सबसे आम कारण था (हृदय संबंधी समस्याओं जैसे दिल के दौरे और स्ट्रोक के बाद)। हालांकि, अब अधिक सहायता उपलब्ध है और इस बात के प्रमाण हैं कि माइकोफेनोलेट मोफेटिल, रिटुक्सिमाब और एबाटेसेप्ट सहित कुछ उपचार आईएलडी की प्रगति को धीमा कर सकते हैं या रोक भी सकते हैं।.
ब्रोंकिएक्टेसिस
ब्रोंकिएक्टेसिस एक ऐसी स्थिति है जिसमें वायुमार्ग की शाखाएं चौड़ी हो जाती हैं। यह बार-बार होने वाले संक्रमणों के कारण या फाइब्रोसिस के कारण हो सकता है, जैसा कि आईएलडी में होता है। इसका परिणाम यह होता है कि बलगम और स्राव खांसी के माध्यम से बाहर निकलने के बजाय वायुमार्ग में जमा हो जाते हैं। स्राव का जमाव एक समस्या है क्योंकि इससे हवा का प्रवाह और ऑक्सीजन का अवशोषण कम हो जाता है, जिससे प्रभावित व्यक्ति को परिश्रम करने पर सांस लेने में तकलीफ होती है। जमा हुआ स्राव बैक्टीरिया को पनपने के लिए भी प्रोत्साहित करता है, जिससे छाती में संक्रमण की संभावना बढ़ जाती है, और गंभीर मामलों में, यह एक बार-बार होने वाली समस्या बन जाती है। आईएलडी की तरह, सीटी स्कैन में लक्षण रोगियों द्वारा बताए गए लक्षणों की तुलना में अधिक स्पष्ट रूप से दिखाई देते हैं, लगभग 30% रोगियों में ब्रोंकिएक्टेसिस के क्षेत्र होते हैं लेकिन बहुत कम लोगों में लक्षण दिखाई देते हैं। ब्रोंकिएक्टेसिस और रूमेटॉइड आर्थराइटिस (आरए) के संबंध में कुछ मत हैं: पहला यह कि ब्रोंकिएक्टेसिस में मौजूद बैक्टीरिया सीसीपी एंटीबॉडी का कारण बनते हैं जो आरए की शुरुआत को ट्रिगर करते हैं, और दूसरा यह कि आरए के इलाज के लिए इस्तेमाल की जाने वाली प्रतिरक्षा दमन प्रक्रिया बार-बार होने वाले छाती के संक्रमण का कारण बनती है जो अंततः ब्रोंकिएक्टेसिस में परिणत होती है।.
ब्रोंकियोलाइटिस ऑब्लिटरन्स
ब्रोंकियोलाइटिस ऑब्लिटरन्स एक अन्य सूजन संबंधी स्थिति है, जिसमें सबसे छोटी वायु नलिकाएं (ब्रोंकियोल्स) अवरुद्ध हो जाती हैं। इसका मतलब है कि वायु नलिकाओं तक हवा का प्रवाह कम हो जाता है और इसलिए ऑक्सीजन का अवशोषण भी कम हो जाता है। प्रभावित व्यक्ति को सांस लेने में तकलीफ महसूस होती है और उसे खांसी और घरघराहट हो सकती है। यह स्थिति आमतौर पर डायएसिटाइल जैसे रसायनों के साँस लेने के परिणामस्वरूप देखी जाती है, जिसका उपयोग माइक्रोवेव पॉपकॉर्न और ई-सिगरेट में स्वाद बढ़ाने के लिए किया जाता है, लेकिन दुर्लभ मामलों में यह रुमेटॉइड आर्थराइटिस (आरए) से पीड़ित लोगों में भी हो सकती है। आईएलडी के विपरीत, लक्षण थोड़े समय में शुरू हो सकते हैं, तेजी से बिगड़ सकते हैं, और यदि कोई उपचार उपलब्ध न हो, तो सबसे गंभीर मामलों में फेफड़े के प्रत्यारोपण की आवश्यकता हो सकती है।.
फुफ्फुसीय झिल्ली फेफड़ों को घेरने वाली दोहरी परत होती है। कुछ रुमेटॉइड आर्थराइटिस (आरए) रोगियों में, फुफ्फुसीय झिल्ली की परतें सूजन से प्रभावित हो सकती हैं, जिससे फुफ्फुसीय ऊतक मोटा हो जाता है और फुफ्फुसीय स्थान में तरल पदार्थ जमा हो जाता है। पुरुषों और रुमेटॉइड नोड्यूल्स वाले लोगों में ऐसा होने की संभावना अधिक होती है। फुफ्फुसीय झिल्ली का मोटा होना और तरल पदार्थ एक या दोनों फेफड़ों के आसपास हो सकता है, और हालांकि सीटी स्कैन में आधे से अधिक आरए रोगियों में इसके लक्षण दिखाई देते हैं, अधिकांश में, इसका प्रभाव हल्का होता है और 10% से भी कम लोगों को फुफ्फुसीय रोग के कारण दर्द या सांस लेने में तकलीफ होती है। अक्सर निदान की पुष्टि के लिए जांच करनी पड़ती है, जिसमें तरल पदार्थ का नमूना लेना और रुमेटॉइड फुफ्फुसीय द्रव को संक्रमण (बैक्टीरिया या तपेदिक) या कैंसर से अलग करने के लिए फुफ्फुसीय बायोप्सी करना शामिल है। आरए के लिए मानक उपचार आमतौर पर फुफ्फुसीय रोग के लिए प्रभावी होते हैं, और तरल पदार्थ के जमाव को रोकने के लिए सर्जरी बहुत ही दुर्लभ मामलों में आवश्यक होती है।.
रूमेटॉइड आर्थराइटिस (RA) में गांठें एक आम लक्षण हैं और ये फेफड़ों के अंदर या फुफ्फुसीय झिल्ली पर हो सकती हैं। ये प्रतिरक्षा कोशिकाओं के समूह होते हैं, जो अक्सर कोहनी के पीछे पाए जाते हैं। हालांकि ये इस बात का संकेत हैं कि प्रतिरक्षा प्रणाली अतिसक्रिय है (RA रोग प्रक्रिया का एक हिस्सा), लेकिन ये गांठें खुद शायद ही कभी लक्षण पैदा करती हैं और आमतौर पर इनसे कोई नुकसान नहीं होता है। फेफड़ों में मौजूद होने पर, ये एक या एक से अधिक हो सकती हैं और इनका आकार कुछ मिलीमीटर से लेकर कई सेंटीमीटर तक हो सकता है, जो छाती के एक्स-रे में दिखाई दे सकती हैं। हालांकि सीटी और पीईटी स्कैन में इनकी कुछ विशिष्ट विशेषताएं दिखाई देती हैं, लेकिन कभी-कभी निदान की पुष्टि के लिए बायोप्सी (ऊतक का छोटा नमूना) लेना आवश्यक होता है, क्योंकि ये कैंसर जैसी दिख सकती हैं। मेथोट्रेक्सेट उपचार से रूमेटॉइड गांठें बड़ी और अधिक संख्या में हो सकती हैं, जबकि रिटुक्सिमाब और जेएके अवरोधकों सहित अन्य उपचार इन्हें सिकोड़ने में प्रभावी होते हैं।.
2. रुमेटॉइड आर्थराइटिस (आरए) के उपचार का फेफड़ों के ऊतकों या फुफ्फुस पर पड़ने वाला प्रभाव।
सिद्धांत रूप में, कोई भी दवा जो प्रतिरक्षा प्रणाली द्वारा संचालित सूजन संबंधी प्रक्रियाओं को प्रभावी ढंग से दबाती है, जो रूमेटॉइड आर्थराइटिस (आरए) का कारण बनती हैं, वह रोग के सभी अंगों में सभी लक्षणों के लिए भी प्रभावी होनी चाहिए। यह आमतौर पर सच है, ऐसे कई उदाहरण हैं जिनमें सीटी स्कैन पर फेफड़े या फुफ्फुस रोग के शुरुआती लक्षण कभी भी उस हद तक नहीं बढ़ते कि प्रभावित व्यक्ति को सांस लेने में तकलीफ हो या खांसी हो, क्योंकि वे जो दवाएं ले रहे हैं वे प्रभावी होती हैं। फिर भी, जब आरए फेफड़ों की बीमारी बिगड़ती हुई पाई जाती है, तो यह तय करना मुश्किल हो सकता है कि ऐसा इसलिए है क्योंकि मौजूदा उपचार सूजन संबंधी आरए प्रक्रिया को पूरी तरह से दबाने में प्रभावी नहीं है या फिर उपचार का फेफड़ों पर सीधा विषाक्त प्रभाव पड़ रहा है या छाती के संक्रमण के परिणामस्वरूप अप्रत्यक्ष प्रभाव पड़ रहा है।.
मेथोट्रेक्सेट (MTX) रुमेटॉइड आर्थराइटिस (RA) के इलाज में इस्तेमाल होने वाली सबसे महत्वपूर्ण रोग-संशोधक एंटी-रूमेटिक दवाओं (DMARDs) में से एक है। इससे बहुत कम मामलों में एलर्जी के कारण फेफड़ों में हाइपरसेंसिटिविटी न्यूमोनिटिस नामक प्रतिक्रिया होती है (1% से भी कम लोगों में)। यह अक्सर इलाज शुरू होने के पहले वर्ष के भीतर ही हो जाती है, लेकिन इलाज शुरू होने के 3 साल बाद तक भी हो सकती है। मरीज़ कुछ दिनों में बीमार पड़ जाते हैं, उन्हें सांस लेने में तकलीफ, बुखार और कमजोरी महसूस होती है। MTX बंद करके कुछ समय के लिए उच्च खुराक में स्टेरॉयड देने से अधिकांश मामलों में मरीज़ ठीक हो जाते हैं। हालांकि, हाइपरसेंसिटिविटी न्यूमोनिटिस गंभीर और जानलेवा भी हो सकता है, इसलिए जिन लोगों को पहले से फेफड़ों की बीमारी (जैसे COPD) है, उन्हें MTX नहीं दी जाती है यदि ऐसा लगता है कि MTX न्यूमोनिटिस होने पर वे शायद जीवित न रह पाएं। इस प्रतिक्रिया और रुमेटीइड नोड्यूल्स में वृद्धि की संभावना के अलावा, ऐसा कोई सबूत नहीं है कि एमटीएक्स से आरए से जुड़ी अन्य फेफड़ों की जटिलताओं, जैसे कि आईएलडी, के होने की संभावना बढ़ जाती है, बल्कि इसके विपरीत यह अंतर्निहित आरए रोग प्रक्रिया का प्रभावी ढंग से इलाज करके सुरक्षात्मक हो सकता है।
सल्फासालज़ीन के साथ ल्यूपस जैसे सिंड्रोम के लक्षण देखे गए हैं, जिनमें फुफ्फुसीय रोग और अतिसंवेदनशीलता के कारण होने वाला 'इओसिनोफिलिक' निमोनिया शामिल है। ये सामान्य घटनाएं नहीं हैं और आमतौर पर उपचार बंद करने के बाद ठीक हो जाती हैं।
लेफ्लुनोमाइड का संबंध आईएलडी के विकास से बहुत कम ही देखा गया है, विशेष रूप से एशियाई लोगों में।
टीएनएफ इनहिबिटर की शुरुआती रिपोर्टों में प्रगतिशील आईएलडी और मृत्यु के बीच संबंध का सुझाव दिया गया था। हालांकि, यह निर्धारित करना मुश्किल रहा है कि यह संबंध दवाओं के कारण था या नहीं, क्योंकि टीएनएफआई शुरू में गंभीर आईएलडी से पीड़ित लोगों को दी गई थीं, जिनमें छाती में संक्रमण का उच्च जोखिम और जीवित रहने की कम संभावना थी। इस श्रेणी के बायोलॉजिक एजेंट को अन्य प्रतिरक्षा-प्रेरित रोगों से पीड़ित लोगों में आईएलडी का कारण नहीं पाया गया है, जो स्वयं फेफड़ों के रोग से संबंधित नहीं हैं (जैसे सोरायसिस, कोलाइटिस)। फिर भी, गंभीर फेफड़ों के रोग और छाती में संक्रमण के उच्च जोखिम वाले रोगी को बायोलॉजिक थेरेपी शुरू करते समय सावधानी बरतना महत्वपूर्ण है।
वर्तमान में, रिटुक्सिमाब , एबाटेसेप्ट और माइकोफेनोलेट मोफेटिल को प्राथमिकता दी जाती है, जिसका आंशिक कारण छाती में संक्रमण का कुछ हद तक कम जोखिम है।
4. छाती में संक्रमण
रूमेटॉइड आर्थराइटिस (आरए) और फेफड़ों की बीमारी से पीड़ित लोगों में छाती के संक्रमण (ब्रोंकाइटिस और निमोनिया) का खतरा बढ़ने के कई कारण होते हैं। पहला कारण यह है कि फेफड़ों के क्षतिग्रस्त होने से संक्रमण से लड़ने की प्राकृतिक क्षमता कम हो जाती है। धूम्रपान करने वालों या धुएं या अन्य फेफड़ों को नुकसान पहुंचाने वाले विषाक्त पदार्थों के संपर्क में आने वालों में यह स्थिति और भी खराब हो जाती है, इसलिए धूम्रपान छोड़ने के लिए हर संभव प्रयास करना चाहिए। इसके अलावा, धूम्रपान डीएमएआर और टीएनएफआई की प्रभावशीलता को भी कम करता है। दूसरा कारण यह है कि आरए के उपचार (सभी डीएमएआर और बायोलॉजिक्स) प्रतिरक्षा प्रणाली को दबाकर काम करते हैं। ऐसा करने से, वे शरीर की संक्रमण से लड़ने की क्षमता को कम कर देते हैं और इस प्रकार संक्रमण का खतरा बढ़ा देते हैं। इसके अलावा, एक अवांछित चक्र विकसित हो सकता है जिसमें छाती के संक्रमण से ठीक होने के लिए डीएमएआर और बायोलॉजिक थेरेपी को रोकना पड़ता है, जिसके परिणामस्वरूप आरए और फेफड़ों की बीमारी फिर से बढ़ जाती है, जिससे फेफड़ों को और अधिक नुकसान होता है और संक्रमण के प्रति संवेदनशीलता और भी बढ़ जाती है।.
संक्रमण के जोखिम और रुमेटीइड रोग के उपचार के बीच संतुलन बनाए रखना आवश्यक है। संक्रमण के स्रोतों, जैसे भीड़-भाड़ वाली जगहों से बचना, नियमित रूप से टीके लगवाना (इन्फ्लूएंजा का टीका हर साल, न्यूमोकोकल पॉलीसेकेराइड वैक्सीन (पीपीवी) एक बार) और फेफड़ों से बलगम को प्राकृतिक रूप से साफ करने के लिए श्वसन व्यायाम करना सहायक उपाय हैं। धूम्रपान छोड़ना बेहद जरूरी है।
हालांकि सभी डीएमएआर और बायोलॉजिक थेरेपी से संक्रमण का खतरा बढ़ जाता है, लेकिन यह बात तेजी से स्पष्ट हो रही है कि स्टेरॉयड (प्रेडनिसोलोन) से सबसे अधिक खतरा होता है, और रुमेटीइड फेफड़ों की बीमारी वाले लोगों में मौखिक स्टेरॉयड (प्रेडनिसोलोन) उपचार को रोकने के लिए हर संभव प्रयास किया जाना चाहिए।.
अद्यतन तिथि: 29/10/2019