sigue tomando las pastillas
A menudo es más fácil decirlo que hacerlo. En términos más amplios, se define como “el grado en que el comportamiento de un paciente sigue el consejo médico”, y ya sea que se relacione con tomar medicamentos, seguir una dieta o adoptar cambios en el estilo de vida, no hay duda de que puede requerir resistencia psicológica.

La importancia crítica de la adherencia en el tratamiento de la artritis reumatoide
Es posible que el vocabulario haya pasado del cumplimiento (o concordancia) que, en una era de creciente participación del paciente en las decisiones y de un enfoque más colaborativo de la atención, ahora parece crítico e implica obediencia, es algo con lo que todos todavía luchamos. Para las enfermedades crónicas en general, la mejor evidencia sugiere que los pacientes toman su tratamiento sólo la mitad del tiempo, y para los pacientes con AR, esa cifra varía entre el 30% y el 80%. Para empeorar las cosas, estas dificultades a menudo pasan desapercibidas o no se denuncian. Los pacientes a menudo se sienten reacios a admitir el incumplimiento, por temor a la desaprobación, y los estudios sugieren que los médicos no son buenos preguntando al respecto, asumiendo que la falta de respuesta a la terapia requiere un cambio de medicación, en lugar de una discusión franca. Además, un estudio reciente ha sugerido que los médicos sólo pueden identificar de manera confiable a los pacientes que toman sus medicamentos en lugar de a los que no , fallando así precisamente a aquellos que necesitan más apoyo. ¿El resultado? Lamentablemente, la evidencia es inequívoca: el éxito de la terapia para la AR depende de la adherencia, y los pacientes que no siguen el tratamiento corren el riesgo de sufrir brotes de la enfermedad y dolor y rigidez continuos, daño articular y discapacidad. Estudios recientes han demostrado que las puntuaciones de actividad de la enfermedad (DAS28), los marcadores inflamatorios (ESR y CRP), el daño radiológico y el impacto funcional son significativamente menores en pacientes con una buena adherencia al tratamiento. Una mejor adherencia debería significar una mejor calidad de vida, pero debemos aceptar que a veces es una tarea difícil.
Los pacientes pueden tener dificultades con los FARME de forma intermitente o constante, y por razones muy diferentes, pero la falta de cumplimiento generalmente se divide en patrones intencionales o no intencionales. La falta de cumplimiento involuntario a menudo se debe a dificultades físicas o simplemente al olvido de tomar los medicamentos. En cierto sentido, estos pueden ser los problemas más fáciles de superar, y hay "trucos" que los pacientes pueden usar, como alertas recordatorias en los teléfonos móviles o, para los menos interesados, notas adhesivas en los espejos del baño o en los refrigeradores. Una de mis pacientes envuelve su cepillo de dientes con una “horrible cinta rosa para el cabello”, lo que sea que sirva para refrescar la memoria. Con el FAME más común, el metotrexato, donde el cumplimiento de la medicación semanal puede ser difícil, adoptar el hábito de tomar metotrexato los lunes (y ácido fólico los viernes) puede marcar una gran diferencia. Las dificultades para tomar físicamente comprimidos o inyecciones también pueden ser problemáticas, pero las enfermeras especializadas suelen poder ayudar y asesorar a este respecto.
Desafortunadamente, el tipo de incumplimiento más difícil es el intencional. Esto significa una decisión concreta de no tomar medicamentos y, a menudo, se basa en creencias personales sobre el equilibrio entre la necesidad del medicamento y el riesgo percibido, los efectos secundarios o los pensamientos y temores acerca de tomarlo; Lamentablemente, los FAME a menudo salen perdiendo en este análisis de riesgo-beneficio. Es aleccionador pensar, por ejemplo, que es mejor seguir los AINE que cualquiera de los FARME, incluidas las terapias biológicas, ya que son familiares, brindan un alivio inmediato y todavía (incorrectamente) se consideran libres de riesgos: “…si puedo lo compro en la farmacia y no necesita seguimiento, no me puede venir mal…”. Esta falta de adherencia intencional es dinámica, susceptible a varias influencias y, comprensiblemente, a veces es difícil de discutir y abordar. Es posible que los pacientes no comiencen el tratamiento debido al dolor o la ira ante su nuevo diagnóstico, la dificultad para comprender la enfermedad o sus tratamientos, la percepción del riesgo del tratamiento versus el riesgo de progresión de la enfermedad, etc. Es fundamental que tengan el tiempo y el espacio (y, de hecho, el coraje) para plantear y discutir estos temas desde el principio, cuando se adoptan nuevas creencias y comportamientos. El lento inicio de acción de muchos medicamentos para la AR es un factor adicional en este caso. Más adelante en la enfermedad, los problemas podrían seguir vinculados a diferencias entre un paciente y su equipo de atención médica en la "creencia de necesidad". Esto se aplica particularmente a los pacientes en estados de baja actividad de la enfermedad (DAS 2.6-3.2) que pueden sentir que “realmente les está yendo bien por ahora” y ser reacios a aumentar aún más su terapia, aunque su médico o enfermera pueden recomendar un aumento gradual para reducir la dosis. enfermedad residual como parte de Treat To Target. Sin un diálogo honesto en todas las etapas y entre todas las partes, se pierden valiosas oportunidades.
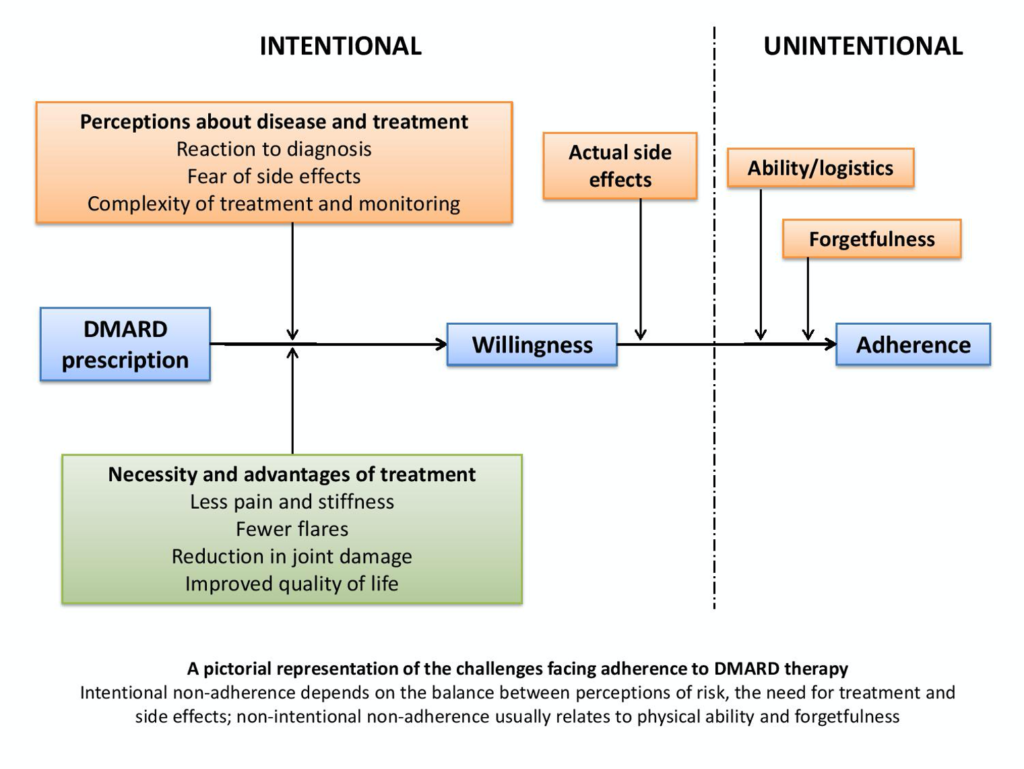
Una mayor comprensión de los factores de riesgo de la falta de cumplimiento podría permitir brindar un mejor apoyo a quienes realmente tienen dificultades para tomar sus FARME. Los principales factores asociados con la falta de adherencia son factores socioeconómicos y sanitarios (especialmente una mala relación médico-paciente), relacionados con la condición y la terapia (complejidad del tratamiento y efectos secundarios, tanto temidos como reales) y relacionados con el paciente (creencias y presencia de otros factores psicológicos, particularmente depresión). Sin embargo, como ocurre con todo lo demás en la AR, no existe un paciente o un perfil de riesgo "típico", aunque, como era de esperar, un estudio reciente ha destacado que las creencias del paciente sobre la necesidad de tratamiento y una buena relación médico-paciente son cruciales. La mayoría de los pacientes con AR en realidad tienen creencias positivas sobre la necesidad de su medicación, pero los niveles de preocupación por los efectos secundarios también son altos (particularmente cuando el tratamiento requiere análisis de sangre regulares para monitorear los efectos secundarios), y tal vez sea parte de la naturaleza humana recordar más profundamente la única mala historia sobre el tratamiento frente a varias mejores. En general, si el sentimiento de necesidad supera sus preocupaciones, los pacientes tomarán su medicación, hasta que sus percepciones cambien, y entonces será necesario negociar un panorama psicológico diferente.
Sin embargo, el reconocimiento del problema, tanto por parte de los pacientes como de su equipo de atención médica, es la mitad de la batalla, y un diálogo honesto y abierto sobre las dificultades con el cumplimiento en todas las etapas de la enfermedad es crucial. Los pacientes deben darse cuenta de que no están solos. Deben sentirse empoderados para reconocer por qué están luchando y encontrar el coraje para articular las preocupaciones que dominan sus decisiones de tratamiento; buscar ayuda de familiares, amigos, médicos de cabecera y NRAS puede ser invaluable aquí. Los profesionales de la salud también deben hacer las preguntas correctas y ser flexibles y abiertos a las respuestas que obtienen. A veces, las soluciones más simples son realmente las mejores y el apoyo puede contribuir en gran medida a cambiar las creencias negativas, mejorando así la adherencia y los resultados para los pacientes con AR.
Medicamentos en la artritis reumatoide.
Creemos que es esencial que las personas que viven con AR comprendan por qué se usan ciertos medicamentos, cuándo se usan y cómo funcionan para controlar la afección.
Ordenar/Descargar