Informazioni sul coronavirus (COVID-19)
StampaDomande frequenti
Il programma di vaccinazione contro il Covid-19 è riuscito a ridurre il tasso di mortalità causato dal virus in tutte le sue forme e ha permesso a molti di tornare a vivere senza molte restrizioni alle loro libertà.
Ora, mentre ci avviciniamo ai mesi invernali, virus come il COVID-19 si diffondono molto più facilmente, per il semplice motivo che socializziamo di più in ambienti chiusi senza finestre aperte per il flusso d’aria. I richiami autunnali sono importanti per contribuire a rafforzare la protezione contro i ceppi del virus e vengono offerti a tutti coloro di età pari o superiore a 50 anni, nonché a coloro che sono a maggior rischio di ceppi virali.
Ciò è dovuto a questo aumento del rischio di contrarre un'infezione respiratoria ma anche perché col tempo l'immunità offerta dalle vaccinazioni fino ad oggi può scemare nel tempo, e quindi è necessario darle un “rabbocco”.
I vaccini di richiamo agiscono anche per “rafforzare” l’immunità facilitata dalla contrazione del COVID-19 (“immunità naturale”). Il modo migliore di pensarci è che una maggiore protezione è sempre la migliore! Tutti i vaccini approvati per l’uso nel programma di richiamo autunnale hanno dimostrato di essere sicuri ed altamente efficaci. Se sei idoneo, il servizio sanitario nazionale ti offrirà il vaccino più appropriato.
I mesi invernali più bui e freddi tendono a mettere a dura prova anche il sistema sanitario nazionale che, come molti di voi sapranno, è già sotto forte pressione. Ricevendo le vaccinazioni di richiamo e il vaccino contro l’influenza stagionale, puoi contribuire a ridurre questa pressione. Non solo, ma più sono gli individui idonei che accettano i loro booster, maggiore è la barriera protettiva che viene posta attorno alle comunità a rischio.
La relazione tra la contrazione del COVID-19, il ricovero in ospedale e la morte è stata indebolita con oltre il 93% degli individui idonei del Regno Unito di età superiore ai 12 anni che ricevono almeno una dose del vaccino contro il Coronavirus.
Inoltre, nonostante la protezione contro l’infezione si riduca nel tempo, i vaccini forniscono ancora un elevato livello di protezione contro esiti gravi di malattie, necessità di cure ospedaliere e rischio di morte. Ciò è particolarmente vero quando vengono assunte anche dosi di richiamo con il vantaggio aggiuntivo di questa sorta di “reimpostazione” del timer per il decadimento della qualità protettiva del vaccino rispetto all’infezione.
Come facciamo a sapere questo e che i vaccini sono sicuri?
La UK Health Security Agency pubblica rapporti settimanali che esaminano l’efficacia del vaccino e il suo impatto sulla popolazione.
I vaccini contro il Covid-19 approvati per l’uso nel Regno Unito hanno soddisfatto rigorosi standard di sicurezza, qualità ed efficacia stabiliti dall’ente regolatore indipendente dei medicinali del Regno Unito, la Medicines and Healthcare Products Regulatory Agency (MHRA).
In ogni fase dello sviluppo di un nuovo vaccino vengono condotti controlli ed equilibri approfonditi come richiesto dalla legge. I dati esaminati includono tutti i risultati di studi di laboratorio, studi clinici, controlli di produzione e qualità e test del prodotto. In questo modo si garantisce che i benefici di un vaccino superino di gran lunga qualsiasi possibile rischio e che i rischi siano ridotti a livelli gestibili poiché è considerato sicuro.
I numeri concreti:
Secondo il rapporto di sorveglianza del vaccino COVID-19: settimana 35 (publishing.service.gov.uk) datato 1 settembre 2022, da due a quattro settimane dopo una dose di richiamo del vaccino Pfizer o Moderna dopo un ciclo primario AstraZeneca o Pfizer, efficacia contro l'infezione sintomatica varia da circa il 60 al 75%, riducendosi quasi a nessun effetto dopo più di 20 settimane dal richiamo.
Da due a quattro settimane dopo una dose di richiamo del vaccino Pfizer o Moderna successiva a un ciclo primario AstraZeneca o Pfizer, l’efficacia contro il ricovero per le varianti Omicron è di circa il 90%, scendendo al 60% dopo 6 mesi.
Per coloro di età pari o superiore a 75 anni che hanno ricevuto il richiamo primaverile, il rischio di infezione è più che dimezzato nelle prime settimane successive rispetto a quelli non sottoposti al richiamo.
Prima di Omicron, la vaccinazione primaria aveva dimostrato di avere un’elevata efficacia contro l’infezione sintomatica (oltre il 70%), l’ospedalizzazione (oltre il 90%) e la morte (oltre il 90%) per i ceppi alfa e delta.
Le dosi di richiamo nell'autunno del 2021 hanno mostrato un'efficacia molto elevata contro il ricovero e la morte per la variante delta (oltre il 95%). Anche gli studi clinici hanno mostrato un’efficacia altrettanto elevata contro i ceppi circolanti nel 2020.
Sito web del servizio sanitario nazionale:
- Vaccinazione contro il coronavirus (COVID-19) | Sistema sanitario nazionale
- Come prenderti cura di te stesso a casa se hai il coronavirus (COVID-19) o sintomi del COVID-19 | Sistema sanitario nazionale
- Vaccino contro il coronavirus (COVID-19) per le persone con un sistema immunitario gravemente indebolito | Sistema sanitario nazionale
- Condizioni di salute e vaccinazione contro il coronavirus (COVID-19).
Sito web dell'Alleanza per l'artrite e il muscoloscheletro (ARMA):
British Society for Rheumatology (guida per i medici) :
Sito web del governo:
Tutte le persone affette da AR dovrebbero essere incoraggiate a assumere tutti i vaccini/richiami contro il coronavirus quando vengono offerti, indipendentemente dai farmaci con cui vengono trattati. I benefici della vaccinazione contro il COVID-19 superano i rischi e, avendo il vaccino, si ridurrà il rischio di sviluppare gravi complicazioni dovute al COVID-19. Inoltre, poiché la protezione diminuisce con il tempo e potrebbe essere iniziata a un livello inferiore a quello della popolazione generale, è tanto più importante rafforzarla con i richiami laddove sono disponibili.
La guida per chi ha dubbi è quella di chiedere consiglio al medico competente.
Cosa sono le “Terapeutiche”?
Trattamenti alternativi efficaci per il Covid-19 continueranno a essere vitali per salvare vite umane, prevenire i ricoveri ospedalieri e ridurre l’intero spettro dei danni sanitari ed economici derivanti dal Covid-19. Inoltre, la consulenza scientifica supporta l’uso di una serie di trattamenti con diversi metodi di azione.
L’UKHSA sta continuando i suoi sforzi per comprendere l’effetto della variante Omicron sulla trasmissibilità, sulle malattie gravi, sulla mortalità, sulla risposta anticorpale e sull’efficacia del vaccino e del trattamento. La Task Force terapeutica continuerà a collaborare con l’UKHSA per comprendere eventuali implicazioni per i trattamenti.
Il trattamento con anticorpi monoclonali, sotrovimab, ha ricevuto l'approvazione dell'MHRA il 2 dicembre 2021. Questo trattamento è ora disponibile per trattare alcuni soggetti non ospedalizzati a più alto rischio di sviluppare malattie gravi tramite le unità di consegna dei medicinali COVID. Può anche essere usato per trattare pazienti con COVID-19 a esordio ospedaliero in cui la genotipizzazione mostra che il paziente ha una variante Omicron. Lo studio RECOVERY sta valutando il potenziale di sotrovimab come trattamento per alcuni pazienti ospedalizzati.
La nuova combinazione di anticorpi monoclonali Ronapreve di Roche è disponibile per il trattamento dei pazienti ospedalieri più vulnerabili nel Regno Unito, compresi quelli con COVID-19 grave e senza anticorpi, e i pazienti ad alto rischio che contraggono l’infezione durante il ricovero in ospedale, ma solo quando la genotipizzazione mostra il paziente non ha una variante Omicron.
Qual è lo scopo dei trattamenti antivirali e profilattici se disponiamo di vaccini funzionanti?
I vaccini rimangono la prima linea di difesa contro il Covid-19. Gli antivirali e altri trattamenti forniscono una necessaria linea di difesa aggiuntiva svolgendo un ruolo cruciale nella protezione dei pazienti che vengono infettati da COVID-19, in particolare quelli per i quali il vaccino potrebbe essere meno efficace, come gli immunocompromessi.
Gli antivirali potrebbero anche svolgere un ruolo chiave, insieme ad altre terapie, nella protezione della popolazione, soprattutto se una variante preoccupante riduce l’efficacia del vaccino.
I trattamenti sono efficaci sulla variante Omicron/altre varianti problematiche?
È fondamentale che il Regno Unito disponga di numerosi trattamenti efficaci per controllare l’impatto della variante Omicron e proteggersi da eventuali future varianti preoccupanti.
Non si prevede una riduzione dell'efficacia di nirmatrelvir + ritonavir o molnupiravir contro la variante Omicron, poiché non si legano alla proteina spike del virus Covid-19 e come tali non dovrebbero essere influenzati dalle mutazioni osservate in il ceppo Omicron del virus.
Gli individui immunodepressi hanno avuto la priorità nella ricerca su trattamenti terapeutici e profilattici come terapie con anticorpi monoclonali, nuovi antivirali e composti riproposti.
Gli individui il cui sistema immunitario li rende a maggior rischio di contrarre il COVID-19, compresi quelli immunodepressi, che risultano positivi al virus, possono accedere direttamente ai trattamenti COVID-19. Questi pazienti riceveranno il nuovo anticorpo monoclonale sotrovimab o nirmatrelvir + ritonavir. Se i pazienti non sono in grado di ricevere questi trattamenti verrà loro offerto Remdesivir e poi molnupiravir. Un medico consiglierà i pazienti sul trattamento più adatto a loro.
Inoltre, trattamenti antivirali orali sono disponibili attraverso un nuovo studio nazionale chiamato PANORAMIC, condotto dall’Università di Oxford. Questo studio è aperto a soggetti clinicamente idonei che vivono ovunque nel Regno Unito. Ulteriori dettagli sull'idoneità possono essere trovati sul sito web PANORAMIC ( www.panoramictrial.org ).
I pazienti ricoverati in ospedale per COVID-19 o quelli con COVID a esordio ospedaliero possono essere idonei a ricevere nirmatrelvir + ritonavir, Remdesivir o sotrovimab.
Maggiori informazioni sui piani governativi per la ricerca terapeutica e antivirale possono essere trovate qui:
https://www.gov.uk/government/groups/the-Covid-19-therapeutics-taskforce
Dall’inizio della pandemia è stato associato ai bambini una migliore resistenza al COVID-19, e la maggior parte di coloro che contraggono il virus lo combattono in modo rapido ed efficiente. Si nota anche che manifestano sintomi virali più lievi rispetto agli adulti. Sono state condotte anche alcune ricerche che suggeriscono che anche i bambini che assumono farmaci immunosoppressori sembrano avere un decorso clinico più lieve rispetto agli adulti (Marlais et. al 2020). Si nota tuttavia la necessità di campioni di dimensioni più ampie e di un approccio più sistematico alla revisione dei dati sugli esiti del COVID su bambini e giovani durante percorsi di trattamento immunosoppressori.
Con il lancio del richiamo autunnale non ci sono reali differenze nei criteri di ammissibilità per i bambini che assumono immunosoppressori (vedere la sezione sui richiami autunnali per maggiori dettagli). Tuttavia, solo coloro che hanno 12 anni e oltre hanno diritto ad alcuni trattamenti antivirali.
Ulteriori letture e riferimenti:
Marlais, M., Wlodkowski, T., Vivarelli, M., Pape, L., Tönshoff, B., Schaefer, F., & Tullus, K. (2020). La gravità del COVID-19 nei bambini che assumono farmaci immunosoppressori. La Lancetta. Salute dei bambini e degli adolescenti . vol. 4 (7), e17.
Poiché non è ancora chiaro quanto durino sia l'immunità naturale (dovuta al virus) che quella mediata dal vaccino, è comunque necessario avere il vaccino/richiamo anche se si è già avuto il virus.
Inoltre, a causa dell’effetto immunosoppressore dei farmaci utilizzati nella gestione dell’artrite reumatoide, i soggetti sottoposti a tali trattamenti potrebbero non ottenere la stessa risposta immunitaria della popolazione generale. Per contrastare questo fenomeno sono stati lanciati programmi di richiamo per ottimizzare la protezione offerta a queste popolazioni vulnerabili.
Visitare il seguente collegamento per leggere i consigli JCVI sui vaccini anti-COVID-19 per il programma di richiamo autunnale e per ulteriori informazioni sul programma di richiamo autunnale.
NHS England ha il vaccino in diverse lingue. È possibile accedere a queste informazioni facendo clic qui.
Effetti collaterali del vaccino
Il dottor June Raine, amministratore delegato dell'MHRA, afferma: "Chiediamo a chiunque sospetti di aver avuto un effetto collaterale legato al vaccino contro il COVID-19 di segnalarlo al sito web del Coronavirus Yellow Card ".
Il 4 agosto 2022 il Governo ha pubblicato una sintesi dei rapporti sul cartellino giallo relativi ai vaccini contro il COVID-19, un documento che viene aggiornato una volta al mese.
Questo rapporto ribadisce che la vaccinazione si sta ancora rivelando “ il modo più efficace per ridurre i decessi e le malattie gravi dovute a COVID-19 ”. Tutti e tre i vaccini offerti nel Regno Unito (Pfizer/BioNTech; AstraZeneca; Moderna) sono stati sottoposti a un approfondito processo di test da parte dell’MHRA per garantire sicurezza, qualità ed efficacia. Tutti e tre sono stati approvati anche per l'uso come booster.
Tutti i farmaci comportano un rischio di effetti collaterali e questi vaccini non sono diversi, ma i possibili rischi dovrebbero essere bilanciati con i potenziali benefici rispetto alla malattia, e nel caso dei vaccini contro il COVID-19 i benefici sono ancora considerati superiori ai rischi.
Leggi il seguente articolo di Healio Rheumatology per ulteriori informazioni.
Quando si segnalano effetti collaterali si prega di fornire quante più informazioni possibili, incluso;
- Informazioni sulla storia medica;
- Eventuali altri farmaci;
- Tempi di insorgenza degli effetti collaterali;
- Date del trattamento;
- e per i vaccini, il marchio del prodotto e il numero di lotto.
Potresti essere contattato dopo l'invio di una segnalazione di cartellino giallo in modo che l'MHRA possa raccogliere ulteriori informazioni rilevanti per la valutazione della segnalazione.
Questi contributi costituiscono una parte importante per comprendere i sospetti effetti collaterali e garantire la sicurezza dei prodotti.
Questo vaccino è stato testato su più di 44.000 individui e in questi studi clinici questi sono stati gli effetti collaterali segnalati più regolarmente dai partecipanti:
- Dolore nel sito di iniezione.
- Fatica.
- Mal di testa.
- Mialgia (dolori muscolari).
- Brividi.
- Artralgia (dolori articolari).
- Febbre.
Ciascuno degli effetti indesiderati sopra menzionati è stato segnalato da più di 1 individuo su 10, ma era generalmente di intensità lieve o moderata e di breve durata. Gli individui più giovani (di età inferiore a 55 anni) avevano maggiori probabilità di segnalare reazioni avverse a questo vaccino.
Gli studi clinici su questo vaccino sono stati condotti utilizzando oltre 23.000 individui e tra questa popolazione più di 1 su 10 ha riportato i seguenti effetti collaterali:
- Dolorabilità nel sito di iniezione.
- Dolore nel sito di iniezione.
- Mal di testa.
- Fatica.
- Mialgia (dolori muscolari).
- Malessere (sensazione generale di malessere/affaticamento/malessere).
- Piressia (febbre).
- Brividi.
- Artralgia (dolori articolari).
- Nausea.
La maggior parte dei casi segnalati di effetti collaterali sono stati considerati di gravità da lieve a moderata e tendevano a risolversi in pochi giorni dopo la vaccinazione. Un minor numero di individui nella fascia di età superiore ai 65 anni ha segnalato effetti collaterali e, quando ciò si è verificato , questi tendevano ad essere più lievi rispetto a quelli segnalati dalle popolazioni più giovani.
Oltre 30.000 individui hanno preso parte agli studi clinici per il vaccino Moderna e tra questi più di 1 individuo su 10 ha riferito:
- Dolore nel sito dell'iniezione.
- Fatica.
- Mal di testa.
- Mialgia (dolori muscolari).
- Artralgia (dolori articolari).
- Brividi.
- Nausea.
- Gonfiore/dolore ascellare (gonfiore o dolorabilità delle ghiandole delle ascelle).
- Febbre.
- Gonfiore e arrossamento nel sito di iniezione.
Ancora una volta, gli effetti collaterali tendevano ad essere di gravità da lieve a moderata e generalmente scomparivano entro pochi giorni dalla somministrazione del vaccino. Gli effetti collaterali sono stati ancora una volta più comuni tra i soggetti più giovani (rispetto agli over 65).
Secondo i dati raccolti dallo schema Yellow Card, sono state effettuate in media da 2 a 5 segnalazioni di effetti collaterali sui 3 tipi di vaccino ogni 1.000 dosi somministrate.
“È importante notare che i dati del cartellino giallo non possono essere utilizzati per ricavare tassi di effetti collaterali o confrontare il profilo di sicurezza dei vaccini COVID-19 poiché molti fattori possono influenzare la segnalazione di ADR. Inoltre, è importante considerare che una segnalazione di cartellino giallo può includere un riferimento a più di un vaccino associato a una reazione sospetta laddove vaccini diversi siano stati utilizzati come terza dose o come dose di richiamo .”
Nel complesso i tre vaccini mostrano effetti collaterali comuni tipici di molti vaccini, come dolore nel sito di iniezione e sintomi simil-influenzali generalizzati, in linea con la normale risposta immunitaria dell'organismo. In genere, questi erano di breve durata e non diventavano gravi nella loro intensità. I tipi di effetti collaterali segnalati sembravano essere abbastanza coerenti tra i diversi gruppi di età, ma erano più comunemente segnalati da individui più giovani.
“Man mano che riceviamo più segnalazioni di questo tipo di reazioni con una maggiore esposizione ai vaccini COVID-19, abbiamo costruito un quadro di come le persone le sperimentano e dei diversi modi in cui gli effetti collaterali possono presentarsi nelle persone. Alcune persone hanno riferito un'improvvisa sensazione di freddo con brividi/tremori accompagnati da un aumento della temperatura, spesso con sudorazione, mal di testa (inclusi mal di testa simili all'emicrania), nausea, dolori muscolari e sensazione di malessere, iniziati entro un giorno dalla somministrazione del vaccino. Similmente alla malattia simil-influenzale riportata negli studi clinici, questi effetti possono durare un giorno o due .”
Maggiori informazioni:
- Reazioni avverse ai vaccini contro il coronavirus (COVID-19) | GOV.UK
- Articolo sulla reumatologia sulla vaccinazione contro il COVID-19 e sulle terapie antireumatiche tramite l'Università di Oxford | Accademico di Oxford
- Segnalazione degli effetti collaterali dei farmaci per l'artrite reumatoide | NRAS
- Rendere più sicuri i medicinali e i dispositivi medici | Carta gialla
A seguito di una stretta sorveglianza del lancio iniziale del vaccino, l'Agenzia di regolamentazione dei medicinali e dei prodotti sanitari (MHRA) ha informato che le persone con una storia di anafilassi (al cibo, a un farmaco o vaccino identificato, o a una puntura di insetto, ecc.) POSSONO ricevere un Vaccino contro il COVID-19 a condizione che non sia noto che siano allergici a qualsiasi componente del vaccino.
Se hai una reazione anafilattica nota a uno qualsiasi dei componenti del vaccino, parlane con il tuo medico di famiglia e informa il centro dove ricevi il vaccino. In generale, non dovresti ricevere il vaccino se hai avuto una precedente reazione allergica sistemica (inclusa anafilassi a esordio immediato) a:
- Una dose precedente dello stesso vaccino COVID-19.
- Qualsiasi componente contenuto nel vaccino COVID-19.
Puoi trovare ulteriori informazioni se sei preoccupato per l’anafilassi nei siti seguenti:
Booster
Puoi trovare indicazioni su chi ha diritto ai booster autunnali qui:
Di seguito è riportato un elenco riepilogativo dei gruppi ammissibili e le categorie che si applicano a coloro che soffrono di artrite reumatoide o idiopatica giovanile e coloro che entrano in stretto contatto con questi gruppi, come gli assistenti, sono mostrati in grassetto.
- Residenti in una casa di cura per anziani e personale che lavora in case di cura per anziani.
- Operatori socio-sanitari in prima linea.
- Tutti gli adulti dai 50 anni in su.
- Persone di età compresa tra 5 e 49 anni appartenenti a un gruppo a rischio clinico , come indicato nel Libro Verde.
- Persone di età compresa tra 5 e 49 anni che sono contatti familiari di persone con immunosoppressione.
- Persone dai 16 ai 49 anni che svolgono attività di assistenza, come previsto dal Libro Verde.
Scopri di più sul programma di richiamo autunnale qui: Programma di richiamo autunnale per COVID-19 e vaccino antinfluenzale | Sistema sanitario nazionale
21 febbraio 2022 il JCVI ha consigliato di offrire un richiamo primaverile (un secondo richiamo), circa sei mesi dopo l’ultima dose di vaccino, ai soggetti immunodepressi di età pari o superiore a 12 anni.
Dopo aver esaminato i dati sulle risposte ai richiami di diverse combinazioni di vaccini COVID-19, il Regno Unito, seguendo il consiglio di JCVI, introdurrà nel programma di distribuzione vaccini bivalenti mirati sia a Omicron che al ceppo originale di COVID-19.
JCVI ha consigliato i seguenti vaccini per gli adulti idonei di età pari o superiore a 18 anni:
- Vaccino bivalente Moderna.
- Vaccino bivalente Pfizer.
- Vaccino moderno di tipo selvaggio.
- Vaccino Pfizer wild-type.
- Vaccino Novavax, quando non è disponibile un vaccino alternativo contro il COVID-19 clinicamente idoneo e approvato nel Regno Unito.
Per gli aventi diritto dai 12 ai 17 anni:
- Vaccino Pfizer wild-type
Per i bambini idonei dai 5 agli 11 anni:
- Formulazione pediatrica Pfizer wild-type.
Dati recenti (da laboratorio e dal mondo reale) dell’Agenzia per la Sicurezza Sanitaria del Regno Unito indicano che di richiamo gli esiti gravi del C OVID -19, come il ricovero ospedaliero che richiede ossigeno o ventilazione e il ricovero in terapia intensiva, rimane elevata (circa 80 %) a oltre 6 mesi dopo un vaccino di richiamo. Tuttavia, questo numero sarà una media di tutti i dati raccolti e quindi non rifletterà le differenze individuali negli effetti del vaccino.
Lo studio ComFluCOV indica che la co-somministrazione dei vaccini antinfluenzali e COVID-19 è generalmente ben tollerata senza alcuna riduzione della risposta immunitaria a nessuno dei due vaccini. Pertanto, i due vaccini possono essere co-somministrati ove operativamente fattibile.
Pertanto, a coloro che hanno diritto a ricevere sia un richiamo autunnale per il COVID-19 che un vaccino antinfluenzale, verranno somministrati insieme i vaccini per COVID-19 e antinfluenzale, ove possibile e clinicamente consigliati, soprattutto laddove ciò migliori l'esperienza e l'accettazione del paziente.
Una volta invitato dovrai prenotare il tuo richiamo online Prenota o gestisci una vaccinazione contro il coronavirus (COVID-19) oppure chiamando il 119.
Consigli del governo
Il NHS COVID Pass viene utilizzato per mostrare lo stato COVID-19 di un individuo a fini di viaggio, inclusa la prova della vaccinazione e della precedente infezione. Contiene inoltre un registro di tutti i vaccini COVID-19 registrati presso il Servizio Sanitario Nazionale che un individuo ha ricevuto e dei test COVID-19 effettuati dal Servizio Sanitario Nazionale.
È disponibile tramite l’app NHS, nhs.uk o sotto forma di lettera.
Tutti i bambini dai 5 anni in su possono ottenere un NHS COVID Pass per i viaggi internazionali, inclusa una versione digitale e una lettera. Dal 21 luglio , i bambini dai 5 anni in su possono ora accedere a un NHS COVID Pass digitale per i viaggi internazionali.
Da venerdì 18 marzo non sono state in vigore regole di viaggio relative al COVID-19 per chiunque entri nel Regno Unito. Il NHS COVID Pass per i viaggi continua a essere disponibile come prova dello stato COVID per i viaggi in uscita verso altri paesi in cui sono ancora in vigore le regole di viaggio COVID-19.
Tutti i paesi accettano l’NHS COVID Pass come conferma dello stato di vaccinazione?
Si consiglia ai membri del pubblico di verificare i requisiti di ingresso nel paese di destinazione prima del viaggio.
Vedi: https://www.gov.uk/foreign-travel-advice .
Ho bisogno di un richiamo per essere considerato “completamente vaccinato” e poter viaggiare all’estero?
Ogni paese stabilisce i propri requisiti per l’ingresso, pertanto le misure sanitarie alle frontiere di altri paesi non rientrano nella giurisdizione del governo del Regno Unito. Ciò significa che alcuni paesi potrebbero richiedere dosi di richiamo per entrare.
Consigliamo a tutti i membri del pubblico di verificare i requisiti di ingresso nel paese di destinazione prima del viaggio.
Vedi https://www.gov.uk/foreign-travel-advice
Verranno aggiunte le quarte dosi al COVID Pass?
Gli individui che hanno ricevuto quattro o più dosi, per “rabboccare” i loro vaccini vedranno queste dosi aggiuntive apparire nel NHS COVID Pass. Qualsiasi vaccinazione registrata presso il Servizio Sanitario Nazionale e riconosciuta dal Servizio Sanitario Nazionale apparirà nel NHS COVID Pass.
Gli appuntamenti per la vaccinazione COVID-19 possono essere prenotati tramite il sistema di prenotazione del servizio sanitario nazionale o chiamando il numero 119 del servizio sanitario nazionale (le chiamate a questo numero sono gratuite e i traduttori sono disponibili su richiesta).
Il 26 maggio 2022 è stata diffusa una lettera aperta (da parte del servizio sanitario nazionale, di enti di beneficenza e leader della comunità) per incoraggiare coloro che sono immunocompromessi a prenotare la vaccinazione tramite queste procedure o visitando un centro di vaccinazione.
Il governo del Regno Unito ha offerto diverse forme di guida per coloro che sono immunocompromessi e maggiormente a rischio di COVID-19, fornendo consigli su vaccinazioni, test per il virus, trattamenti per le persone infette da coronavirus e comportamenti per ridurre il rischio di infezione.
Ulteriori informazioni su come ridurre il rischio di infezione sono disponibili ai link seguenti:
- COVID-19: guida per le persone il cui sistema immunitario significa che sono a rischio più elevato | GOV.UK
- Persone con sintomi di un'infezione respiratoria incluso COVID-19 | GOV.UK
- Il British Medical Journal ha anche scritto un articolo in cui suggerisce 7 punti principali che devono essere affrontati per ridurre adeguatamente i tassi di infezione e ridurre i conseguenti disagi da essi causati. Un piano in sette punti per reprimere i contagi covid e ridurre i disagi | Il BMJ
Si ritiene che questa guida, combinata con i successi della distribuzione del vaccino e dei programmi di richiamo in corso, significhi che coloro che rientrano nella categoria clinicamente estremamente vulnerabile (CEV) non hanno più bisogno di “proteggersi” e possono iniziare a compiere passi verso il reinserimento nella società.
Naturalmente, è comprensibile che molte persone si sentano nervose all’idea di farlo e vogliano prendere precauzioni per mantenersi il più al sicuro possibile.
Ecco alcuni consigli su come farlo, ma ricorda che queste sono solo alcune idee e dovresti fare ciò che ritieni giusto per te.
- Assicurati di assumere tutti i vaccini a cui hai diritto.
- Continua a seguire eventuali consigli specifici sulla condizione forniti dal tuo team di specialisti.
- Evitare di incontrare persone che hanno avuto un risultato positivo al virus (o che sono altrimenti malate, o che sono state in contatto con qualcuno che lo è). Si consiglia di evitare il contatto faccia a faccia con tali individui per 10 giorni dopo un test positivo.
- Incontra persone in aree ben ventilate o dove sono presenti unità di filtraggio dell'aria.
- Chiedi alle persone con cui sei in contatto di prendere precauzioni, come essere prudenti prima dell'incontro, mantenere le distanze e indossare una maschera (loro o te stesso). Potrebbe anche essere opportuno chiedere loro di sottoporsi a un test rapido del flusso laterale, ma vale la pena notare che questi non sono più gratuiti per il grande pubblico.
- Parla con il tuo datore di lavoro degli adeguamenti ragionevoli (vedi anche: Adeguamenti ragionevoli per i lavoratori con disabilità o condizioni di salute | GOV.UK) che potrebbero essere introdotti sul posto di lavoro per proteggerti e, se opportuno, lavorare da casa.
- Ridurre la diffusione delle infezioni respiratorie, compreso il COVID-19, sul posto di lavoro | GOV.UK
- Mantieni la distanza sociale e riduci il tempo trascorso in spazi pubblici chiusi e/o affollati quando sei in giro, se questo ti sembra giusto.
- Evita di toccarti il viso quando sei in giro, porta con te un disinfettante per le mani (almeno il 43% di etanolo) e lavati le mani regolarmente (idealmente con acqua calda e sapone ma, se necessario, con disinfettante per le mani).
- Indossare una copertura per il viso negli spazi pubblici affollati, anche se questa misura protegge principalmente gli altri, offre comunque una certa protezione anche a chi la indossa. Puoi anche studiare le maschere di filtraggio dell'aria.
Evusheld (AZD7442) è un trattamento con anticorpi monoclonali progettato per prevenire l’infezione con il virus SARS-CoV-2 prima dell’esposizione a un individuo infetto.
È una combinazione di due anticorpi monoclonali umani, tixagevimab (AZD8895) e cilgavimab (AZD1061). Questi anticorpi sono progettati per legare la proteina spike, che impedisce al virus di attaccarsi ed entrare nelle cellule.
Devono essere somministrati come due iniezioni intramuscolari separate, una dopo l'altra. Potete consultare il foglio illustrativo per il paziente e ulteriori informazioni sui farmaci qui:
https://www.gov.uk/government/publications/regulatory-approval-of-evusheld-tixagevimabcilgavimab
Evusheld è un prodotto della società farmaceutica AstraZeneca . Il trattamento è stato progettato per le persone che hanno meno probabilità di essere ben protette dal COVID-19 dai vaccini, che possono includere persone immunocompromesse.
Il governo del Regno Unito si procurerà l’Evulsheld per la profilassi pre-esposizione?
Il 5 settembre 2022 il governo ha pubblicato la sua attuale decisione sull'uso di Evusheld nel Regno Unito.
“Sulla base delle prove attualmente disponibili e dopo un’attenta analisi e considerazione, il governo del Regno Unito ha deciso di non procurarsi Evusheld per la prevenzione attraverso percorsi di emergenza in questo momento.
Tuttavia, il governo del Regno Unito ha indirizzato Evusheld al National Institute for Health and Care Excellence (NICE) per la valutazione, che fornisce una valutazione rigorosa e basata sull’evidenza dell’efficacia clinica e di costo dei farmaci da utilizzare nel servizio sanitario nazionale.
Questa è una decisione basata sulla consulenza clinica indipendente di RAPID C-19 (un gruppo multi-agenzia) e di un gruppo di lavoro nazionale di esperti sulle politiche del Regno Unito e riflette il contesto epidemiologico e le politiche più ampie nella nostra risposta e recupero dalla pandemia.
Il Chief Medical Officer è soddisfatto che sia stato seguito il processo corretto per fornire consulenza clinica e concorda sul fatto che Evusheld dovrebbe ora essere valutato dal NICE.
Pur riconoscendo che ciò è deludente per quei pazienti che speravano di avere accesso a Evusheld in questo momento, è essenziale che il governo del Regno Unito sia pienamente informato e abbia prove sufficienti dei probabili benefici quando prende decisioni in materia di appalti. Il processo di valutazione del NICE fornisce una solida valutazione basata sull’evidenza che è alla base dell’approvvigionamento e dell’uso della stragrande maggioranza dei farmaci nel Servizio Sanitario Nazionale”.
Il nuovo trattamento profilattico di AstraZeneca “Evusheld” è diventato una questione al centro dell'attenzione per i pazienti e le parti interessate, ma ancora poco si sa sulla sua proposta implementazione dopo la sua approvazione nel Regno Unito.
I medici concordano: Evusheld dovrebbe essere consegnato il prima possibile
Oltre 120 medici leader in rappresentanza di 17 diverse specialità cliniche, in tutte e 4 le nazioni, hanno rilasciato una dichiarazione di consenso clinico affermando che esistono prove sufficienti che il farmaco preventivo Evusheld programma di trattamento anticorpale protettivo. dovrebbe essere consegnato il prima possibile.
Questa è la più grande dichiarazione di esperti clinici sul coronavirus pubblicata fino ad oggi nel Regno Unito.
La dichiarazione espone: le evidenze scientifiche che dimostrano i benefici di questo trattamento; quando dovrebbero essere somministrati questi trattamenti; chi dovrebbe riceverli e come dovrebbe avvenire l’implementazione – stabilendo una chiara tabella di marcia per l’implementazione.
Su Evusheld, il Regno Unito è in ritardo rispetto ad altri 32 paesi
Evusheld è un farmaco prodotto dalla società farmaceutica AstraZeneca composto da due anticorpi monoclonali: cilgavimab e tixagevimab.
Il trattamento è stato progettato per le persone che hanno meno probabilità di essere ben protette dal COVID-19 dai vaccini, che possono includere persone immunocompromesse. Evusheld è un trattamento somministrato tramite iniezione e fornisce alle persone anticorpi che possono distruggere il COVID-19 per un massimo di sei mesi. Altri 32 paesi, tra cui Israele e gli Stati Uniti, hanno già acquistato il farmaco e lo stanno somministrando a molte persone immunocompromesse.
<img src="https://nras.org.uk/wp-content/uploads/sites/2/2022/08/Coalition_Of_Charities.width-700.png"
18 enti di beneficenza scrivono al Segretario di Stato per la sanità e l'assistenza sociale
Per molte persone immunocompromesse, il primo blocco nel 2020 non è mai terminato, motivo per cui, oltre alla dichiarazione di consenso clinico, il 1 ° agosto 2022, 18 enti di beneficenza, tra cui noi stessi, hanno firmato una lettera aperta al deputato Steve Barclay, esortando il governo a acquistare Evusheld per proteggere le persone che rappresentano e che rimangono vulnerabili al COVID-19.
Puoi vedere la lettera qui.
Cosa posso fare per aiutare?
Vorremmo richiedere il tuo aiuto in questo senso: abbiamo scritto di seguito un modello di lettera che puoi utilizzare per inviare al tuo parlamentare chiedendogli di scrivere al Segretario di Stato. Puoi scoprire chi è il tuo parlamentare locale e i suoi dettagli di contatto utilizzando il sito web Trova il tuo parlamentare .
Clicca qui per vedere il nostro modello di lettera ai parlamentari.
È solo un modello, quindi sentiti libero di personalizzarlo e apportare le modifiche che desideri in modo che rifletta le tue opinioni e preoccupazioni. Se invii una lettera al tuo parlamentare su Evusheld, ci farebbe piacere saperlo.
Puoi informare Victoria (il nostro responsabile delle politiche Covid-19) all'indirizzo vtecca@bloodcancer.org.uk con l'oggetto che ho scritto al mio parlamentare .
Anche se finora il governo si è rifiutato di fornirci le informazioni di cui la nostra comunità ha bisogno, speriamo che queste lettere mostreranno loro quanto sia importante questa questione per le persone immunocompromesse.
Il governo al momento ha deciso di attendere ulteriori prove a seguito della revisione del farmaco da parte del NICE, che dovrebbe iniziare nell'autunno 2022 ma si concluderà all'inizio del 2023. Sono probabili ulteriori sforzi di campagna.
A seguito della continua riduzione del numero dei casi di Covid-19, il governo ha deciso di sospendere i test di routine sui casi asintomatici in altri contesti. Ciò significa che solo gli individui che mostrano sintomi negli ospedali e nelle case di cura continueranno a essere testati, mentre gli individui immunocompromessi verranno ricoverati in cura in uno di questi contesti. In sostanza, i test sintomatici nei contesti ad alto rischio continueranno.
“I test rimarranno in vigore per i ricoveri nelle case di cura e negli hospice sia dagli ospedali che dalla comunità, e per i trasferimenti di pazienti immunocompromessi dentro e all'interno dell'ospedale per proteggere coloro che sono più vulnerabili.”
Saranno disponibili test anche per le epidemie in alcuni contesti ad alto rischio come le case di cura.
I test sintomatici tutto l'anno continueranno a essere forniti in alcuni contesti, tra cui:
- Pazienti del Servizio Sanitario Nazionale che necessitano di test come parte di percorsi clinici consolidati o quelli idonei ai trattamenti Covid.
- Personale del Servizio Sanitario Nazionale e personale della fornitura di assistenza sanitaria indipendente finanziata dal Servizio Sanitario Nazionale.
- Personale dei servizi di assistenza sociale per adulti e degli hospice e residenti di case di cura, cure extra e strutture di residenza assistita e hospice.
- Personale e detenuti nelle carceri.
- Personale e utenti dei servizi di alcuni centri per abusi domestici e servizi per senzatetto.
Ciò si basa sui test gratuiti già terminati per il grande pubblico il 1 ° aprile, che hanno costituito una fase iniziale del piano “Convivere con COVID” del governo.
Il 24 agosto , quando è stato diffuso il comunicato stampa che annunciava questo cambiamento, i casi COVID erano scesi a 40.027 e i dati indicavano che anche il rischio di trasmissione si era ridotto. In questo momento i dati dei 7 giorni precedenti mostravano che i decessi erano scesi a 744 e i ricoveri a 6.005.
Ciò illustra l’efficacia degli sforzi di vaccinazione che continuano a costituire la spina dorsale delle azioni in corso per proteggere gli individui più vulnerabili della società.
“Il governo continua a incoraggiare tutti coloro che ne hanno i requisiti a prendere i colpi di richiamo. I booster autunnali potranno essere prenotati tramite il National Booking Service prima del lancio più ampio, previsto per il 12 settembre. Il servizio sanitario nazionale contatterà le persone quando sarà il loro turno”.
Sebbene non sia previsto che sia necessario, il governo continuerà a monitorare la situazione e riprenderà i test qualora si rivelasse necessario.
Domande varie
È di vitale importanza mantenere la tua artrite reumatoide quanto più controllata possibile, quindi qualsiasi decisione sull'opportunità di una sospensione temporanea dei farmaci dovrebbe essere discussa con il tuo team di reumatologia . I consigli possono variare caso per caso.
A seconda del livello di attività della malattia, puoi trovare ulteriori informazioni sui punteggi di attività della malattia qui . Interrompere l'assunzione del farmaco potrebbe portare a una riacutizzazione della condizione. A causa dell’effetto a catena della pandemia nel ritardare l’accesso ai servizi sanitari e i tempi di risposta da parte dei medici di base e di altre unità del servizio sanitario nazionale, potrebbe non essere possibile ottenere assistenza tempestiva per gestire l’epidemia.
L’Alleanza per l’artrite e il muscolo scheletrico (ARMA) inizialmente ha consigliato ai pazienti di non interrompere l’assunzione dei farmaci immunosoppressori per il vaccino, a meno che non venga consigliato di farne qualcuno da un membro del loro team di specialisti. A seguito dei risultati degli studi OCTAVE e OCTAVE-DUO che hanno dimostrato la ridotta efficacia dei vaccini nei soggetti che assumono immunosoppressori, sono state condotte (e sono in corso) ulteriori ricerche in quest'area con l'obiettivo di migliorare la risposta immunitaria montata da individui su questi tipi di trattamenti.
Lo studio "VROOM" condotto da Abhisshek, A et. al (2022), hanno dimostrato nel loro campione che l'interruzione del trattamento con metotrexato per 2 settimane dopo la somministrazione della 3a dose di COVID-19 rispetto alla continuazione del trattamento come al solito, può rafforzare la risposta immunitaria attivata. La cosa più interessante è che gli autori notano che questo aumento è stato sostenuto fino a 12 settimane per coloro che avevano sospeso il trattamento con metotrexato e che anche a questo punto successivo dell’esame, la loro risposta anticorpale era superiore a quella del gruppo che aveva continuato il trattamento con metotrexato normalmente 4 settimane dopo. vaccinazione.
Indipendentemente dai farmaci o dalle precedenti interruzioni del trattamento per altre vaccinazioni, i soggetti sono incoraggiati a valutare i pro e i contro con il proprio team di specialisti per scegliere la linea d’azione più sicura e appropriata.
Il sito web della PETA UK afferma: “ I vaccini prodotti da Pfizer/BioNTech, Oxford/AstraZeneca e Moderna recentemente approvati per l’uso nel Regno Unito non contengono ingredienti di derivazione animale ”.
Leggi di più qui:
Tutti i vaccini che sono stati lanciati finora nel Regno Unito sono stati mirati principalmente al ceppo originale di COVID-19. Sebbene ciò possa sembrare inefficace contro le mutazioni più recenti (“ceppi”) del virus, sono rimasti costantemente efficaci nel prevenire malattie gravi contro le varianti successive.
Pertanto, qualsiasi vaccino offerto come parte dei richiami autunnali è considerato altamente efficace e in grado di produrre una forte risposta di richiamo, e dovrebbe essere adottato per proteggere i più vulnerabili quest’inverno.
Potrebbe esserti consigliato di sospendere l'assunzione dei farmaci se manifesti sintomi di COVID-19, ma dovresti chiedere un parere medico adeguato parlando con il 111 e idealmente con il tuo team di reumatologia.
I consigli possono variare caso per caso a seconda dell’attività della malattia e di altri fattori individuali.
Modifiche all’accesso ai trattamenti antivirali:
In precedenza, a coloro che erano idonei al trattamento antivirale veniva inviata per posta una lettera di conferma e un kit PCR prioritario. Da allora, sono diventati disponibili più trattamenti antivirali e nMAB (anticorpi monoclonali neutralizzanti) per combattere il virus e, naturalmente, il panorama del COVID-19 è cambiato. Ora che i test PCR non sono più in uso, i pazienti riceveranno un kit per il test del flusso laterale e una nuova lettera. Potete vedere la lettera qui .
Il processo sarà quindi il seguente:
- Non appena sviluppi sintomi COVID (anche se lievi), utilizza il test del flusso laterale.
- Segnala il risultato del test qui o chiamando il 119.
- Ti verrà chiesto il numero NHS e il codice postale.
- Se il risultato è positivo attendere di essere contattato per la terapia. Se il tuo test è negativo, ti consigliamo di eseguire ulteriori test per i prossimi 2 giorni (per un totale di 3 test in 3 giorni consecutivi), anche questi dovrebbero essere segnalati come indicato sopra.
- Se dopo 24 ore non hai avuto contatti, chiama il tuo medico di famiglia o il 111.
La seguente lettera è stata inviata agli operatori sanitari per renderli consapevoli di questo processo.
Chi ha diritto al trattamento?
L'elenco ufficiale degli aventi diritto è reperibile qui .
Di rilevanza per i pazienti con artrite reumatoide e artrite idiopatica giovanile è quanto segue:
- “persone che hanno ricevuto una terapia di deplezione delle cellule B (farmaco anti-CD20 ad esempio rituximab, ocrelizumab, ofatumab, obinutuzumab) negli ultimi 12 mesi”.
- “persone che assumono farmaci biologici [nota 8] o inibitori JAK a piccole molecole (ad eccezione degli anticorpi monoclonali di deplezione anti-CD20) o che hanno ricevuto queste terapie negli ultimi 6 mesi”.
- “persone che assumono corticosteroidi (equivalenti a più di 10 mg al giorno di prednisolone) per almeno i 28 giorni precedenti la PCR positiva”.
- “persone che sono in trattamento con micofenolato mofetile, tacrolimus orale, azatioprina/mercaptopurina (per il coinvolgimento di organi importanti come reni, fegato e/o malattia polmonare interstiziale), metotrexato (per malattia polmonare interstiziale) e/o ciclosporina”.
- “persone che presentano almeno uno tra: (a) malattia incontrollata o clinicamente attiva (che richiede un recente aumento della dose o l'inizio di un nuovo farmaco immunosoppressore o iniezione di steroidi IM o ciclo di steroidi orali nei 3 mesi precedenti la PCR positiva); e/o (b) coinvolgimento di organi importanti come infiammazione significativa di reni, fegato o polmoni o funzionalità renale, epatica e/o polmonare notevolmente compromessa) ”.
La politica completa di commissioning clinico che entrerà in vigore dal 13 giugno 2022 può essere trovata qui .
Come ottenere un test del flusso laterale:
Dato che il governo ha posto fine al libero accesso ai test del flusso laterale per il coronavirus, ora ci sono solo alcuni gruppi di individui che possono ricevere kit gratuiti per il test del flusso laterale. Verifica di essere idoneo a ricevere un test del flusso laterale sul sito web GOV.uk.
Se sei idoneo:
Ordina i tuoi test di flusso laterale tramite il sito web GOV.UK. In alternativa, puoi chiamare il 119 se non hai ricevuto il test del flusso laterale. Il collegamento web fornito non richiede prova di idoneità, ma solo conferma che lo sei. Se desideri ulteriori indicazioni in merito, consulta il seguente articolo .
Tieni presente che il test utilizzato deve essere quello fornito dal governo e non è possibile utilizzare test acquistati privatamente.
Con chi mi rivolgo se penso di essere idoneo ma non sono stato contattato?
Se non ricevi una lettera, potresti comunque avere diritto. Puoi seguire lo stesso processo ma dovrai acquisire tu stesso i test del flusso laterale. È importante ricevere solo i test di flusso laterale forniti dal servizio sanitario nazionale/governativo poiché i test forniti da privati non verranno riconosciuti nel sistema. Puoi ottenere i test utilizzando il processo sopra. Se ottieni un test positivo attendi 24 ore per essere contattato. Trascorso questo periodo di tempo potrai chiamare il medico di famiglia, l'NHS 111 o il tuo medico specialista per un consulto urgente.
Quali trattamenti sono disponibili?
Esistono quattro trattamenti disponibili in diverse forme: “antivirali” e “nMAB” (anticorpi monoclonali neutralizzanti).
| Nome del trattamento | Tipo di trattamento | Metodo di amministrazione |
| “Paxlovid” – nirmatrelvir più ritonavir* | Antivirale | Compresse |
| “Xevudy” – sotrovimab | nMAB | Infusione endovenosa |
| “Veklury” – remdesivi | Anitvirale | Infusione endovenosa |
| “Lagevrio” – molnupiravir | Antivirale | Compresse (ogni 12 ore per 5 giorni) |
Paxlovid o Xevudy possono essere somministrati come trattamenti di prima linea, Veklury è un trattamento di seconda linea e Lagevrio è un trattamento di terza linea. Il trattamento combinato con un nMAB e un antivirale NON è raccomandato di routine.
A coloro che ricevono un trattamento in forma orale verrà chiesto di ritirare il trattamento presso uno dei centri disponibili oppure verrà consegnato a domicilio.
Coloro che stanno ricevendo un trattamento per infusione endovenosa dovranno recarsi in un centro di trattamento appropriato dove verrà somministrato il trattamento. Si prevede che le infusioni dureranno circa mezza giornata in totale.
Per ulteriori informazioni sui trattamenti disponibili per il coronavirus, consultare le informazioni del Servizio Sanitario Nazionale, disponibili qui .
Vedi questo collegamento per scoprire la co-somministrazione di farmaci con questi trattamenti.
Se non ho diritto, esiste un altro modo per partecipare al trattamento?
Laddove i pazienti non siano idonei al trattamento secondo questa politica, dovrebbe essere sostenuto il reclutamento nello studio “PANORAMIC” dell’Università di Oxford, che sta sviluppando prove per nuovi antivirali orali in una coorte più ampia di pazienti a rischio.
Puoi vedere i criteri per iscriverti a questo studio sul loro sito web .
Ulteriori letture:
- https://www.gov.uk/government/publications/higher-risk-patients-eligged-for-covid-19-treatments-independent-advisory-group-report/defining-the-highest-risk-clinical-subgroups- in caso-di-infezione-comunitaria-da-sars-cov-2-quando-si-considera-l-uso-di-anticorpi-monoclonali-neutralizzanti
- https://www.england.nhs.uk/coronavirus/wp-content/uploads/sites/52/2021/12/C1650-interim-ccp-antivirals-or-neutralising-monoclonal-antibodies-non-hospitalised-patients- con-covid19-v6.pdf
- https://www.nhs.uk/conditions/coronavirus-covid-19/self-care-and-treatments-for-coronavirus/treatments-for-coronavirus/
Se non sei sicuro della distinzione tra questi tipi di medicinali puoi ordinare gratuitamente il nostro opuscolo Farmaci per l'artrite reumatoide o visitare la nostra sezione farmaci .
La contrazione e la gravità del coronavirus sembrano essere variabili in base a un’ampia gamma di fattori e comprensibilmente le persone che assumono farmaci immunomediatori saranno particolarmente preoccupate per il rischio che corrono con il virus.
La ricerca ha costantemente dimostrato gli effetti positivi della vaccinazione nel proteggere gli individui dalla forma peggiore del virus anche nelle popolazioni in cui gli individui assumono farmaci immunosoppressori (anche se possono essere necessari richiami per produrre un livello simile di risposta immunitaria rispetto ai membri della popolazione generale).
Quando le comorbidità (condizioni di salute) vengono controllate nelle analisi statistiche, l’aumento del rischio di contrarre il coronavirus in modo grave scompare nella maggior parte degli studi. Allo stesso modo, molti studi in quest’area hanno dimostrato che, a parte l’uso degli inibitori JAK e del rituximab, altre forme di DMARD (convenzionali o avanzati) non sembrano esacerbare il rischio di sintomi gravi di COVID. L’effetto degli inibitori JAK e del rituximab nel peggiorare gli esiti dell’infezione è stato dimostrato solo in alcuni studi.
Studi come quello di Mackenna et al (2022).
Ulteriori letture e riferimenti:
- Mackenna, B., et al. (2022). Rischio di esiti gravi di COVID-19 associati a malattie infiammatorie immunomediate e terapie immunomodificanti: uno studio di coorte a livello nazionale nella piattaforma OpenSAFELY. Articoli Lancet Reumatologia . vol. 4, pag. 490–506.
Il COVID lungo descrive sintomi che durano oltre o che si sviluppano dopo l’infezione iniziale da coronavirus (“COVID-19 acuto”) e che non trovano spiegazione con un’altra diagnosi. “ Questo termine include la covid-19 sintomatica in corso, da quattro a 12 settimane dopo l’infezione, e la sindrome post-covid-19, oltre le 12 settimane dopo l’infezione ”. (CARINO). È stato notato che il COVID lungo copre un’ampia gamma di sintomi e si manifesta in un’ampia gamma di individui, da coloro che hanno avuto un caso molto lieve del virus a coloro che lo hanno sperimentato in modo più grave.
Sintomi di COVID lungo:
A differenza della forma acuta dell’infezione, il COVID lungo ha una sintomatologia molto più ampia e può avere un impatto su più organi e sistemi all’interno del corpo. Questi possono includere (si prega di notare che questo non è un elenco esaustivo):
- Sistema respiratorio (il sistema responsabile dello scambio di anidride carbonica e ossigeno nel corpo umano).
- Sistema cardiovascolare (alimentato dal cuore, questo sistema è responsabile del trasporto di ossigeno, sostanze nutritive, ormoni e prodotti di scarto cellulare in tutto il corpo).
- Sistema neurologico/Il sistema nervoso (il cablaggio elettrico del corpo costituito da un complesso insieme di nervi e cellule specializzate conosciute come “neuroni” che trasmettono segnali tra le diverse parti del corpo).
- Sistema gastrointestinale/Apparato digerente (le funzioni includono l'ingestione, la digestione e l'assorbimento del cibo o degli elementi nutritivi).
- Apparati muscolo-scheletrici (muscoli e strutture ossee).
Alcuni dei sintomi che le persone possono sperimentare con COVID lungo includono:
- Fatica2.
- Dispnea (respiro difficile o affannoso).
- Anomalie cardiache (cambiamenti strutturali o funzionali nel cuore).
- Compromissione cognitiva (pensiero/memoria disturbati o impatto su altri processi mentali).
- Disturbi del sonno normale.
- Sintomi tipicamente associati al disturbo da stress post-traumatico.
- Dolore muscolare.
- Problemi di concentrazione.
- Mal di testa.
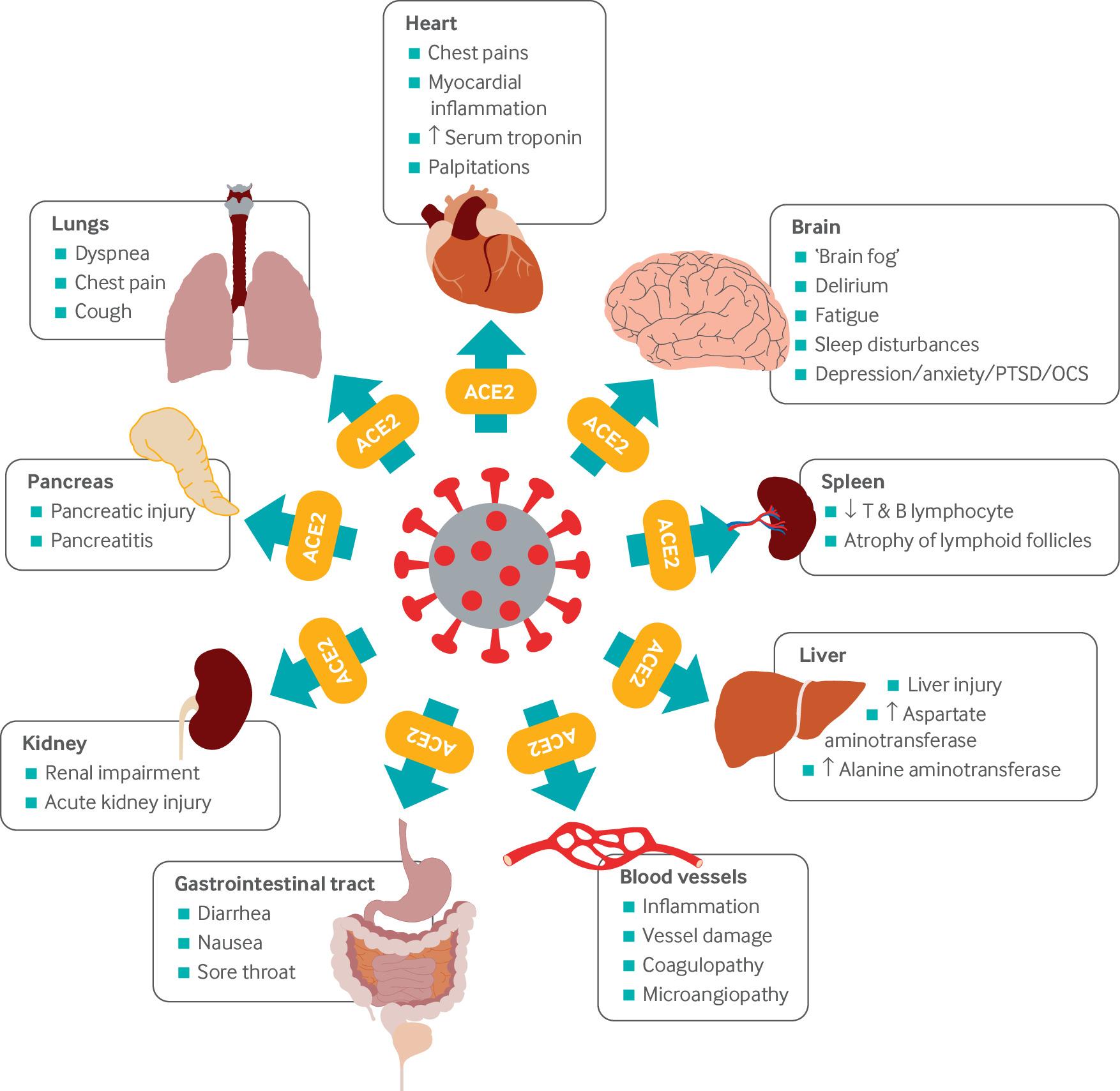 Fig 1. Tratto dal documento di ricerca di Crook, Raza, Nowell, Young ed Edison (2021), p2. Vedi riferimenti e ulteriori letture per il riferimento completo.
Fig 1. Tratto dal documento di ricerca di Crook, Raza, Nowell, Young ed Edison (2021), p2. Vedi riferimenti e ulteriori letture per il riferimento completo.
I sintomi del COVID lungo possono verificarsi indipendentemente dalla gravità dell’infezione, la ricerca ha anche dimostrato poche differenze nei tassi di insorgenza del COVID lungo tra quelli trattati per COVID e quelli che non hanno ricevuto alcun trattamento, né tra le diverse opzioni di trattamento.
L'Ufficio per le statistiche nazionali (ONS) nel Regno Unito continua a monitorare la situazione attuale, ma al 2 luglio 2022 ha stimato che nelle famiglie private del Regno Unito 1,8 milioni di persone (pari al 2,8% della popolazione britannica) avevano da tempo Sintomi COVID (secondo autovalutazioni). I loro dati suggeriscono anche che il sintomo più comunemente riportato di COVID lungo è stato l’affaticamento (54%) seguito da mancanza di respiro (31%), anosmia (perdita dell’olfatto, 23%) e dolori muscolari (22%).
L’ONS riferisce che “ In proporzione alla popolazione del Regno Unito, la prevalenza di COVID lungo autodichiarato è stata maggiore nelle persone di età compresa tra 35 e 69 anni, nelle donne, nelle persone che vivono in aree più svantaggiate, in coloro che lavorano nell’assistenza sociale, in quelli di età compresa tra 16 anni e o più che non erano studenti o pensionati e che non stavano svolgendo o non cercavano un lavoro retribuito e quelli con un'altra condizione di salute o disabilità che limita l'attività .
Ciò è sostenuto dai dati raccolti in tutto il mondo che, nonostante le variazioni nella metodologia di ricerca 3, mostrano livelli costantemente elevati di COVID lungo in una varietà di popolazioni studiate, suggerendo che una percentuale sostanziale di coloro che sono infetti dal virus può sviluppare COVID lungo. Ciò che non è chiaro in questo momento sono i cambiamenti nella frequenza e nella gravità del COVID lungo a seconda del ceppo del virus contratto. Ciò richiede una ricerca continua e modifiche reattive alle strategie di trattamento al fine di combattere efficacemente i sintomi a lungo termine successivi all’infezione da COVID.
Chi è maggiormente a rischio di sviluppare il COVID a lungo termine?
Secondo Crook et al. (2021), coloro che presentano un rischio maggiore di richiedere cure ospedaliere per COVID, di sviluppare sintomi COVID prolungati e di morte per coronavirus includono (vedere Crook et al. 2021, p. 9 per gli studi di riferimento):
- Individui più anziani rispetto ai più giovani.
- Uomini rispetto alle donne.
- Quelli provenienti da gruppi etnici non bianchi.
- Coloro che vivono con una disabilità (di qualsiasi tipo).
- Quelli con una storia di altri problemi di salute ("comorbilità") tra cui;
-
- Obesità.
- Malattia cardiovascolare.
- Malattia respiratoria.
- Ipertensione.
Il ruolo dell’immunosoppressione nel rischio COVID a lungo termine è ancora oggetto di esame ed è oggetto di dibattito. Alcuni studi hanno suggerito che l’immunosoppressione può avere un effetto protettivo dai sintomi prolungati del COVID, tuttavia questo è controverso e richiede ulteriori ricerche prima di poter essere affermato in modo definitivo (Crook et al. 2021, p. 9-10). Ciò che è chiaro è che l’Organizzazione Mondiale della Sanità (OMS) e il Long COVID Forum Group stanno affidando l’onere alla ricerca di fornire una definizione clinica più chiara di COVID lungo per coerenza in tutto il mondo e sullo sviluppo di trattamenti efficaci per combattere il virus. problema di salute.
Riferimenti e approfondimenti:
- Crook, H., Raza, S., Nowell, J., Young, M., & Edison, P. (2021). Long covid – Meccanismi, fattori di rischio e gestione. Il giornale medico britannico . vol. 374 , pag. 1-18. Collegamento web: https://doi.org/10.1136/BMJ.N1648
- Istituto nazionale per l'eccellenza sanitaria e assistenziale. Linea guida rapida COVID-19: gestione degli effetti a lungo termine della linea guida NICE COVID-19; c2020. https://www.nice.org.uk/guidance/ng188
- Ufficio per le statistiche nazionali (2022). Prevalenza dei sintomi in corso a seguito dell’infezione da coronavirus (COVID-19) nel Regno Unito: 4 agosto 2022 . Estratto da: https://www.ons.gov.uk/peoplepopulationandcommunity/healthandsocialcare/conditionsanddiseases/bulletins/prevalenceofongoingsymptomsfollowingcoronaviruscovid19infectionintheuk/4august2022
- Redazione ZOE (5 agosto 2022). Qual è il rischio di contrarre il COVID lungo adesso? Estratto da: https://health-study.joinzoe.com/blog/covid-long-covid-risk
Gli adulti possono farsi vaccinare contro il Covid- 19 28 giorni dopo un test positivo per Covid- 19 o 28 giorni dopo l’inizio dei sintomi, a seconda di quale evento si verifica per primo. I giovani di 16 e 17 anni che non sono ad alto rischio di C OVID -19 dovranno attendere 12 settimane. Ciò è in linea con le linee guida JCVI. Puoi verificare con il tuo medico di famiglia se hai dubbi.
All’inizio della pandemia ci è voluto un bel po’ di tempo prima che venissero sviluppate tecniche di segnalazione per consentire al grande pubblico di evidenziare i casi di sintomi. Dal picco della pandemia, quando la maggior parte delle persone segnalava regolarmente, abbiamo assistito a un drammatico calo anche in coloro che avevano cose come l'app NHS COVID e l'app per lo studio sulla salute ZOE ancora caricate sui propri smartphone, per non parlare di riportare i risultati dei test o i sintomi.
Esistono anche variazioni da paese a paese nei tassi di segnalazione dell’incidenza di infezioni e di mortalità a causa di differenze quali definizioni, cultura, caratteristiche della popolazione, accuratezza delle diagnosi, sistemi sanitari e meccanismi di segnalazione.
Questi ed altri fattori non ancora evidenziati, fanno sì che sia difficile avere un quadro preciso della situazione. In un mondo ideale, ci sarebbero dati forniti da ogni persona sul pianeta, tuttavia ciò non è realistico, quindi è necessario fare deduzioni da piccoli campioni e dai dati in nostro possesso. La ricerca mira a generalizzare da questi campioni più piccoli a popolazioni più grandi, nonché a fare previsioni dalle osservazioni dei dati disponibili utilizzando tecniche di modellazione di equazioni statistiche. Ciò significa tuttavia che dobbiamo prendere le generalizzazioni della ricerca con le pinze poiché potrebbero non riflettere pienamente la situazione del “mondo reale”.
Aggiornato: 14/02/2023