Información sobre el coronavirus (COVID-19)
Preguntas frecuentes
El programa de vacunación contra la COVID-19 ha logrado reducir la tasa de mortalidad que representa el virus en todas sus formas y ha permitido que muchas personas vuelvan a vivir sin muchas restricciones a sus libertades.
Ahora que nos acercamos a los meses de invierno, virus como la COVID-19 se propagan con mucha más facilidad, por la sencilla razón de que socializamos más en interiores sin ventanas abiertas para que circule el aire. Las vacunas de refuerzo de otoño son importantes para reforzar la protección contra las cepas del coronavirus y se ofrecen a todas las personas mayores de 50 años, así como a quienes presentan un mayor riesgo de contraer las cepas del virus.
Esto se debe a este mayor riesgo de contraer una infección respiratoria pero también a que con el tiempo la inmunidad ofrecida por las vacunas hasta la fecha puede disminuir con el tiempo, por lo que es necesario darle un “recorte”.
Las vacunas de refuerzo también actúan para reforzar la inmunidad facilitada por la COVID-19 (inmunidad natural). En resumen, ¡más protección siempre es mejor! Todas las vacunas aprobadas para el programa de refuerzo de otoño han demostrado ser seguras y altamente eficaces. Si cumple los requisitos, el NHS le ofrecerá la vacuna más adecuada.
Los meses de invierno, más oscuros y fríos, también suelen sobrecargar el NHS, que, como muchos saben, ya se encuentra bajo mucha presión. Vacunarse con las dosis de refuerzo y la vacuna contra la gripe estacional puede ayudar a reducir esta presión. Además, cuantas más personas elegibles se vacunen, mayor será la protección que se les brindará a las comunidades en riesgo.
La relación entre contraer COVID-19 y la hospitalización y muerte se ha debilitado, ya que más del 93% de las personas elegibles del Reino Unido mayores de 12 años reciben al menos una dosis de la vacuna contra el coronavirus.
Además, a pesar de que la protección contra la infección disminuye con el tiempo, las vacunas aún ofrecen un alto nivel de protección contra las complicaciones graves de la enfermedad, la necesidad de hospitalización y el riesgo de muerte. Esto es especialmente cierto cuando también se administran dosis de refuerzo, con la ventaja adicional de que estas, en cierto modo, "reinician" el cronómetro para la disminución de la protección de las vacunas contra la infección.
¿Cómo sabemos esto y que las vacunas son seguras?
La Agencia de Seguridad Sanitaria del Reino Unido publica informes semanales que analizan la eficacia de la vacuna y el impacto de la vacunación en la población.
Las vacunas contra la COVID-19 aprobadas para su uso en el Reino Unido han cumplido con estrictos estándares de seguridad, calidad y eficacia establecidos por el regulador independiente de medicamentos del Reino Unido, la Agencia Reguladora de Medicamentos y Productos Sanitarios (MHRA).
En cada etapa del desarrollo de una nueva vacuna, se realizan controles exhaustivos, tal como exige la ley. Los datos analizados incluyen todos los resultados de estudios de laboratorio, ensayos clínicos, fabricación, controles de calidad y pruebas del producto. De este modo, se garantiza que los beneficios de la vacuna superen con creces cualquier posible riesgo y que estos se reduzcan a niveles manejables, considerados seguros.
Los números esenciales:
Según el informe de vigilancia de la vacuna contra la COVID-19: semana 35 (publishing.service.gov.uk) del 1 de septiembre de 2022, de dos a cuatro semanas después de una dosis de refuerzo de la vacuna Pfizer o Moderna tras un ciclo primario de AstraZeneca o Pfizer, la eficacia contra la infección sintomática oscila entre el 60 y el 75 %, y disminuye a casi ningún efecto a partir de las 20 semanas posteriores al refuerzo.
De dos a cuatro semanas después de una dosis de refuerzo de la vacuna Pfizer o Moderna tras un ciclo primario de AstraZeneca o Pfizer, la efectividad contra la hospitalización por las variantes Omicron es de alrededor del 90%, y desciende al 60% después de 6 meses.
En el caso de las personas de 75 años o más que recibieron una dosis de refuerzo en primavera, el riesgo de infección se redujo a más de la mitad en las primeras semanas posteriores, en comparación con los que no recibieron la dosis.
Antes de Omicron, se había demostrado que la vacunación primaria tenía una alta eficacia contra la infección sintomática (más del 70%), la hospitalización (más del 90%) y la muerte (más del 90%) para las cepas alfa y delta.
Las dosis de refuerzo administradas en otoño de 2021 mostraron una eficacia muy alta contra la hospitalización y la muerte por la variante delta (más del 95%). Los ensayos clínicos también mostraron una eficacia igualmente alta contra las cepas que circulaban en 2020.
Sitio web del NHS:
- Vacunación contra el coronavirus (COVID-19) | Servicio Nacional de Salud (NHS)
- Cómo cuidarse en casa si tiene coronavirus (COVID-19) o síntomas de COVID-19 | NHS
- Vacuna contra el coronavirus (COVID-19) para personas con un sistema inmunitario gravemente debilitado | NHS
- Condiciones de salud y vacunación contra el coronavirus (COVID-19)
El sitio web de la Alianza para la Artritis y los Sistemas Musculoesqueléticos (ARMA):
Sociedad Británica de Reumatología (orientación para médicos):
Sitio web del gobierno:
Se debe animar a todas las personas con AR a que se vacunen contra el coronavirus cuando se les ofrezcan, independientemente de los medicamentos que estén tomando. Los beneficios de la vacunación contra la COVID-19 superan los riesgos, y vacunarse reducirá el riesgo de desarrollar complicaciones graves. Además, dado que la protección disminuye con el tiempo y puede haber comenzado a un nivel inferior al de la población general, es aún más importante reforzarla con las vacunas de refuerzo cuando estén disponibles.
La orientación para aquellos que tengan dudas es buscar asesoramiento del profesional de la salud pertinente.
¿Qué son los “Terapéuticos”?
Los tratamientos alternativos eficaces para la COVID-19 seguirán siendo vitales para salvar vidas, prevenir hospitalizaciones y reducir el espectro completo de daños sanitarios y económicos derivados de la COVID-19. Además, el asesoramiento científico respalda el uso de diversos tratamientos con diferentes mecanismos de acción.
La UKHSA continúa sus esfuerzos para comprender el efecto de la variante Ómicron en la transmisibilidad, la gravedad de la enfermedad, la mortalidad, la respuesta de anticuerpos y la eficacia de las vacunas y los tratamientos. El Grupo de Trabajo sobre Terapia seguirá colaborando con la UKHSA para comprender las posibles implicaciones para los tratamientos.
El tratamiento con anticuerpos monoclonales, sotrovimab, recibió la aprobación de la MHRA el 2de diciembre de 2021. Este tratamiento ya está disponible para tratar a algunas personas no hospitalizadas con alto riesgo de desarrollar una enfermedad grave a través de las Unidades de Administración de Medicamentos para la COVID-19. También puede utilizarse para tratar a pacientes con COVID-19 de inicio hospitalario cuando el genotipado muestra que el paciente tiene una variante de Omicron. El ensayo RECOVERY está evaluando el potencial de sotrovimab como tratamiento para algunos pacientes hospitalizados.
La nueva combinación de anticuerpos monoclonales Ronapreve de Roche está disponible para tratar a los pacientes hospitalarios más vulnerables en el Reino Unido, incluidos aquellos con COVID-19 grave y sin anticuerpos, y pacientes de alto riesgo que adquieren la infección mientras están en el hospital, pero solo cuando la genotipificación muestra que el paciente no tiene una variante Omicron.
¿Cuál es el propósito de los tratamientos antivirales y profilácticos si tenemos vacunas que funcionan?
Las vacunas siguen siendo la primera línea de defensa contra la COVID-19. Los antivirales y otros tratamientos proporcionan una línea de defensa adicional necesaria, desempeñando un papel crucial en la protección de los pacientes que contraen la COVID-19, en particular aquellos para quienes la vacuna puede ser menos efectiva, como las personas inmunodeprimidas.
Los antivirales también podrían desempeñar un papel clave, junto con otras terapias, en la protección de la población, especialmente si una variante preocupante reduce la eficacia de la vacuna.
¿Son efectivos los tratamientos contra la variante Omicron y otras variantes preocupantes?
Es crucial que el Reino Unido cuente con muchos tratamientos efectivos para controlar el impacto de la variante Omicron y protegerse contra cualquier variante futura que sea preocupante.
No se prevé que haya una reducción en la eficacia de nirmatrelvir + ritonavir o molnupiravir contra la variante Omicron, ya que no se unen a la proteína de pico del virus Covid-19 y, como tal, no deberían verse afectados por las mutaciones observadas en la cepa Omicron del virus.
Se ha priorizado a las personas inmunodeprimidas para la investigación de tratamientos terapéuticos y profilácticos, como terapias con anticuerpos monoclonales, nuevos antivirales y compuestos reutilizados.
Las personas con mayor riesgo de contraer COVID-19 debido a su sistema inmunitario, incluidas las inmunodeprimidas, que den positivo en la prueba del virus, pueden acceder directamente a los tratamientos contra la COVID-19. Estos pacientes recibirán el nuevo anticuerpo monoclonal sotrovimab o nirmatrelvir + ritonavir. Si no pueden recibir estos tratamientos, se les ofrecerá remdesivir y luego molnupiravir. Un profesional clínico les recomendará el tratamiento más adecuado.
Además, se ofrecen tratamientos antivirales orales a través de un nuevo estudio nacional llamado PANORAMIC, dirigido por la Universidad de Oxford. Este estudio está abierto a personas clínicamente elegibles que residan en cualquier parte del Reino Unido. Puede encontrar más información sobre la elegibilidad en el sitio web de PANORAMIC (www.panoramictrial.org).
Los pacientes hospitalizados por COVID-19 o aquellos con inicio hospitalario de COVID pueden ser elegibles para recibir nirmatrelvir + ritonavir, Remdesivir o sotrovimab.
Puede encontrar más información sobre los planes gubernamentales para la investigación terapéutica y antiviral aquí:
https://www.gov.uk/government/groups/the-Covid-19-therapeutics-taskforce
Desde el inicio de la pandemia, se ha asociado a los niños con una mayor resistencia a la COVID-19, ya que la mayoría de quienes contraen el virus lo combaten con rapidez y eficacia. También se observa que experimentan síntomas virales más leves que los adultos. Incluso algunas investigaciones sugieren que incluso los niños que toman inmunosupresores parecen tener una evolución clínica más leve que los adultos (Marlais et al., 2020). Sin embargo, se observa la necesidad de muestras más grandes y un enfoque más sistemático para revisar los datos sobre la evolución de la COVID en niños y jóvenes que reciben tratamiento inmunosupresor.
Con la implementación de la dosis de refuerzo de otoño, no existen diferencias significativas en los criterios de elegibilidad para los niños que toman inmunosupresores (véase el apartado sobre las dosis de refuerzo de otoño para más detalles). Sin embargo, solo los mayores de 12 años pueden recibir algunos tratamientos antivirales.
Lecturas adicionales y referencias:
Marlais, M., Wlodkowski, T., Vivarelli, M., Pape, L., Tönshoff, B., Schaefer, F., & Tullus, K. (2020). La gravedad de la COVID-19 en niños que reciben medicación inmunosupresora. The Lancet. Salud Infantil y Adolescente. Vol. 4(7), e17.
Como aún no está claro cuánto dura la inmunidad natural (por haber tenido el virus) y la inmunidad mediada por la vacuna, sigue siendo necesario recibir la vacuna o las dosis de refuerzo incluso si ya ha tenido el virus.
Además, debido al efecto inmunosupresor de los medicamentos utilizados para el tratamiento de la AR, es posible que quienes reciben estos tratamientos no desarrollen la misma respuesta inmunitaria que la población general. Para combatir esto, se han implementado programas de refuerzo para optimizar la protección ofrecida a estas poblaciones vulnerables.
Visite el siguiente enlace para leer los consejos del JCVI sobre las vacunas COVID-19 para el programa de refuerzo de otoño para obtener más información sobre el programa de refuerzo de otoño.
El Servicio Nacional de Salud de Inglaterra (NHS) ofrece vacunas en varios idiomas. Puede acceder a esta información haciendo clic aquí.
Efectos secundarios de las vacunas
La Dra. June Raine, Directora Ejecutiva de la MHRA, afirma: “Pedimos a cualquier persona que sospeche haber experimentado un efecto secundario relacionado con su vacuna contra la COVID-19 que lo notifique en el sitio web de la Tarjeta Amarilla del Coronavirus”.
El 4 de agosto de 2022, el Gobierno publicó un resumen de los informes de la Tarjeta Amarilla en relación con las vacunas COVID-19, un documento que se actualiza una vez al mes.
Este informe reitera que la vacunación sigue demostrando ser «la forma más eficaz de reducir la mortalidad y la gravedad de la enfermedad por COVID-19». Las tres vacunas disponibles en el Reino Unido (Pfizer/BioNTech, AstraZeneca y Moderna) han sido sometidas a un riguroso proceso de pruebas por la MHRA para garantizar su seguridad, calidad y eficacia. Además, las tres han sido aprobadas para su uso como dosis de refuerzo.
Todos los medicamentos conllevan un riesgo de efectos secundarios y estas vacunas no son diferentes, pero los posibles riesgos deben sopesarse frente a los posibles beneficios contra la enfermedad, y en el caso de las vacunas contra la COVID-19 todavía se considera que los beneficios superan los riesgos.
Lea el siguiente artículo de Healio Rheumatology para obtener más información.
Al informar un efecto secundario, proporcione tanta información como sea posible, incluyendo:
- Información sobre el historial médico;
- Cualquier otro medicamento;
- Momento de aparición de los efectos secundarios;
- Fechas de tratamiento;
- y para las vacunas, la marca del producto y el número de lote.
Es posible que nos comuniquemos con usted después de enviar un informe de Tarjeta Amarilla para que la MHRA pueda recopilar información relevante adicional para la evaluación del informe.
Estas contribuciones forman una parte importante para comprender los efectos secundarios sospechosos y garantizar la seguridad de los productos.
Esta vacuna fue probada en más de 44.000 personas y en estos ensayos clínicos estos fueron los efectos secundarios que los participantes informaron con mayor frecuencia:
- Dolor en el lugar de la inyección.
- Fatiga.
- Dolor de cabeza.
- Mialgia (dolores musculares).
- Escalofríos.
- Artralgia (dolores articulares).
- Fiebre.
Cada uno de los efectos secundarios mencionados fue reportado por más de 1 de cada 10 personas, pero generalmente fueron de intensidad leve o moderada y de corta duración. Las personas más jóvenes (menores de 55 años) fueron más propensas a reportar reacciones adversas a esta vacuna.
Se realizaron ensayos clínicos de esta vacuna con más de 23.000 personas y, entre esta población, más de 1 de cada 10 informó los siguientes efectos secundarios:
- Sensibilidad en el lugar de la inyección.
- Dolor en el lugar de la inyección.
- Dolor de cabeza.
- Fatiga.
- Mialgia (dolores musculares).
- Malestar general (sensación de malestar/fatiga/enfermedad general).
- Pirexia (fiebre).
- Escalofríos.
- Artralgia (dolores articulares).
- Náuseas.
La mayoría de los efectos secundarios notificados fueron de gravedad leve a moderada y tendieron a desaparecer a los pocos días de la inyección. Un menor número de personas mayores de 65 años notificaron efectos secundarios y, cuando los presentaron, estos tendieron a ser más leves que los notificados por la población más joven.
Más de 30.000 personas participaron en los ensayos clínicos de la vacuna de Moderna y, entre ellas, más de 1 de cada 10 personas informaron:
- Dolor en el lugar de la inyección.
- Fatiga.
- Dolor de cabeza.
- Mialgia (dolores musculares).
- Artralgia (dolores articulares).
- Escalofríos.
- Náuseas/vómitos.
- Hinchazón/sensibilidad axilar (hinchazón o sensibilidad de los ganglios axilares).
- Fiebre.
- Hinchazón y enrojecimiento en el lugar de la inyección.
Una vez más, los efectos secundarios tendieron a ser de intensidad leve a moderada y, por lo general, desaparecieron a los pocos días de la administración de la vacuna. Los efectos secundarios fueron, una vez más, más frecuentes entre las personas más jóvenes (en comparación con las mayores de 65 años).
Según los datos recopilados por el sistema de Tarjeta Amarilla, en promedio se produjeron entre 2 y 5 informes de efectos secundarios por cada 1.000 dosis administradas para los 3 tipos de vacunas.
“Es importante tener en cuenta que los datos de la Tarjeta Amarilla no pueden utilizarse para derivar las tasas de efectos secundarios ni para comparar el perfil de seguridad de las vacunas contra la COVID-19, ya que muchos factores pueden influir en la notificación de RAM. Además, es importante considerar que un informe de la Tarjeta Amarilla puede incluir referencias a más de una vacuna asociada con una reacción sospechosa cuando se han utilizado diferentes vacunas como terceras dosis o dosis de refuerzo.”
En general, las tres vacunas presentan efectos secundarios comunes, típicos de muchas vacunas, como dolor en el lugar de la inyección y síntomas gripales generalizados, acordes con la respuesta inmunitaria normal del organismo. Por lo general, estos efectos fueron de corta duración y no se agravaron. Los tipos de efectos secundarios notificados fueron bastante consistentes en los diferentes grupos de edad, pero fueron más comunes en personas más jóvenes.
“A medida que recibimos más informes de este tipo de reacciones con una mayor exposición a las vacunas contra la COVID-19, hemos recopilado información sobre cómo las personas las experimentan y las diferentes formas en que pueden presentarse los efectos secundarios. Algunas personas han reportado una sensación repentina de frío con escalofríos o temblores, acompañada de un aumento de la temperatura, a menudo con sudoración, dolor de cabeza (incluyendo migrañas), náuseas, dolores musculares y malestar general, que comenzó al día siguiente de recibir la vacuna. Al igual que la enfermedad similar a la gripe reportada en ensayos clínicos, estos efectos pueden durar uno o dos días.”
Más información:
- Reacciones adversas a las vacunas contra el coronavirus (COVID-19) | GOV.UK
- Artículo sobre reumatología sobre la vacunación contra la COVID-19 y las terapias antirreumáticas, publicado por la Universidad de Oxford | Oxford Academic
- Cómo informar los efectos secundarios de sus medicamentos para la AR | NRAS
- Haciendo que los medicamentos y dispositivos médicos sean más seguros | YellowCard
Tras una estrecha vigilancia del lanzamiento inicial de la vacuna, la Agencia Reguladora de Medicamentos y Productos Sanitarios (MHRA) ha informado que las personas con antecedentes de anafilaxia (a alimentos, un medicamento o vacuna identificados o una picadura de insecto, etc.) PUEDEN recibir una vacuna contra la COVID-19 siempre que no se sepa que sean alérgicas a ningún componente de la vacuna.
Si tiene una reacción anafiláctica conocida a alguno de los componentes de la vacuna, coméntelo con su médico de cabecera y notifíquelo al centro donde recibe la vacuna. Por lo general, no debe recibir la vacuna si ha tenido una reacción alérgica sistémica previa (incluida la anafilaxia de inicio inmediato) a:
- Una dosis previa de la misma vacuna COVID-19.
- Cualquier componente contenido en la vacuna COVID-19.
Puede encontrar más información si le preocupa la anafilaxia en los siguientes sitios:
Impulsores
Puede encontrar orientación sobre quién es elegible para los refuerzos de otoño aquí:
A continuación se muestra una lista resumida de los grupos elegibles y las categorías que se aplican a aquellos con artritis reumatoide o idiopática juvenil y aquellos que entran en contacto cercano con estos grupos, como los cuidadores, se muestran en negrita.
- Residentes de una residencia para adultos mayores y personal que trabaja en residencias para adultos mayores.
- Trabajadores sanitarios y de asistencia social de primera línea.
- Todos los adultos mayores de 50 años.
- Personas de 5 a 49 años de edad en un grupo de riesgo clínico, según lo establecido en el Libro Verde.
- Personas de 5 a 49 años que sean contactos domésticos de personas con inmunosupresión.
- Personas de 16 a 49 años que sean cuidadores, según lo establecido en el Libro Verde.
Obtenga más información sobre el programa de refuerzo de otoño aquí: Programa de refuerzo de otoño contra la COVID-19 y de vacunación contra la gripe | NHS
El JCVI recomendó el 21 de febrero de 2022 que se debería ofrecer una dosis de refuerzo de primavera (una segunda dosis de refuerzo), alrededor de seis meses después de la última dosis de la vacuna, a las personas de 12 años o más que estén inmunodeprimidas.
Después de revisar los datos sobre las respuestas de refuerzo de diferentes combinaciones de vacunas COVID-19, el Reino Unido, siguiendo el asesoramiento del JCVI, introducirá vacunas bivalentes dirigidas tanto a Omicron como a la cepa original de COVID-19 en el programa de implementación.
El JCVI ha recomendado las siguientes vacunas para adultos elegibles mayores de 18 años:
- Vacuna bivalente de Moderna.
- Vacuna bivalente de Pfizer.
- Vacuna de tipo salvaje de Moderna.
- Vacuna de tipo salvaje de Pfizer.
- Vacuna Novavax, cuando no hay disponible ninguna vacuna alternativa contra la COVID-19 clínicamente adecuada aprobada en el Reino Unido.
Para personas elegibles de 12 a 17 años:
- Vacuna de tipo salvaje de Pfizer
Para niños elegibles de 5 a 11 años:
- Formulación pediátrica de tipo salvaje de Pfizer.
Datos recientes (de laboratorio y del mundo real) de la Unido Reinodel SanitariaAgencia de Seguridad COVIDla indican que - efectividad de la vacuna de refuerzo contra las complicaciones graves de la19, como la hospitalización que requiere oxígeno o ventilación y el ingreso en cuidados intensivos, se mantiene alta (alrededor del 80 %) hasta más de 6 meses después de la dosis. Sin embargo, esta cifra representa un promedio de todos los datos recopilados y, por lo tanto, no refleja las diferencias individuales en los efectos de la vacuna.
El ensayo ComFluCOV indica que la coadministración de las vacunas contra la influenza y la COVID-19 generalmente se tolera bien, sin que se reduzca la respuesta inmunitaria a ninguna de las dos. Por lo tanto, ambas vacunas pueden coadministrarse cuando sea factible.
Por lo tanto, a las personas elegibles para recibir tanto una dosis de refuerzo de otoño contra la COVID-19 como una vacuna contra la gripe, se les administrarán estas vacunas de forma conjunta con la COVID-19 y la gripe cuando sea posible y clínicamente recomendado, especialmente cuando esto mejore la experiencia y la aceptación del paciente.
Una vez invitado, deberá reservar su refuerzo en línea. Reserve o gestione una vacunación contra el coronavirus (COVID-19) o llamando al 119.
Asesoramiento gubernamental
El Pase COVID del NHS se utiliza para demostrar el estado de COVID-19 de una persona para viajes, incluyendo tanto la prueba de vacunación como la de infección previa. También contiene un registro de todas las vacunas contra la COVID-19 registradas en el NHS que ha recibido la persona y las pruebas de COVID-19 realizadas.
Está disponible a través de la aplicación del NHS, nhs.uk o en forma de carta.
Todos los niños mayores de 5 años pueden obtener un Pase COVID del NHS para viajes internacionales, que incluye una versión digital y una carta. Desde el 21de julio, los niños mayores de 5 años pueden acceder a un Pase COVID digital del NHS para viajes internacionales.
Desde el viernes 18de marzo, no se han establecido normas de viaje relacionadas con la COVID-19 para quienes entren al Reino Unido. El Pase COVID del NHS para viajar sigue estando disponible como comprobante de COVID para viajes de salida a otros países donde aún se aplican normas de viaje relacionadas con la COVID-19.
¿Todos los países aceptan el NHS COVID Pass como confirmación del estado de vacunación?
Se recomienda al público que consulte los requisitos de ingreso a su país de destino antes de viajar.
Consulte: https://www.gov.uk/foreign-travel-advice.
¿Necesito una dosis de refuerzo para ser considerado “completamente vacunado” y poder viajar al extranjero?
Cada país establece sus propios requisitos de entrada, por lo que las medidas sanitarias fronterizas de otros países quedan fuera de la jurisdicción del gobierno del Reino Unido. Esto significa que algunos países podrían exigir dosis de refuerzo para entrar.
Aconsejamos a todo el público que consulte los requisitos de entrada al país de destino antes de viajar.
Consulte https://www.gov.uk/foreign-travel-advice
¿Se añadirán cuartas dosis al Pase COVID?
Las personas que hayan recibido cuatro o más dosis para complementar sus vacunas verán estas dosis adicionales en el Pase COVID del NHS. Toda vacunación registrada y reconocida por el NHS aparecerá en el Pase COVID del NHS.
Las citas para la vacunación contra la COVID-19 se pueden reservar a través del sistema de reservas del NHS o llamando al NHS 119 (las llamadas a este número son gratuitas y hay traductores disponibles a pedido).
El 26de mayo de 2022, se distribuyó una carta abierta (del NHS, organizaciones benéficas y líderes comunitarios) para alentar a las personas inmunodeprimidas a reservar su vacunación a través de estos procedimientos o visitando un centro de vacunación sin cita previa.
El gobierno del Reino Unido ha estado ofreciendo algunas formas diferentes de orientación para aquellos que están inmunodeprimidos y tienen mayor riesgo de COVID-19, brindando consejos sobre vacunas, pruebas del virus, tratamientos para aquellos infectados con coronavirus y comportamientos para reducir el riesgo de infección.
Puede encontrar más información sobre cómo reducir el riesgo de infección en los enlaces siguientes:
- COVID-19: Guía para personas con mayor riesgo según su sistema inmunitario | GOV.UK
- Personas con síntomas de infección respiratoria, incluida la COVID-19 | GOV.UK
- La revista médica británica también publicó un artículo que sugiere siete puntos clave que deben abordarse para reducir adecuadamente las tasas de infección y las consiguientes interrupciones. Un plan de siete puntos para suprimir las infecciones por COVID-19 y reducir las interrupciones | The BMJ
Se cree que esta guía combinada con los éxitos de la implementación de la vacuna y los programas de refuerzo en curso significa que aquellos que caen dentro de la categoría de clínicamente extremadamente vulnerables (CEV) ya no necesitan "protegerse" y pueden comenzar a tomar medidas para reinsertarse en la sociedad.
Por supuesto, es comprensible que muchas personas se sientan nerviosas al hacerlo y quieran tomar precauciones para mantenerse lo más seguras posible.
Aquí tienes algunos consejos sobre cómo puedes hacerlo, pero recuerda que son solo algunas ideas y que debes hacer lo que te parezca mejor.
- Asegúrese de recibir todas y cada una de las vacunas para las que es elegible.
- Continúe siguiendo cualquier consejo específico para su condición proporcionado por su equipo de especialistas.
- Evite reunirse con personas que hayan dado positivo en la prueba del virus (o que estén enfermas o hayan estado en contacto con alguien que lo esté). Se recomienda evitar el contacto presencial con estas personas durante los 10 días posteriores a una prueba positiva.
- Reúnase con personas en áreas bien ventiladas o donde haya unidades de aire acondicionado con filtración de aire.
- Pida a las personas con las que esté en contacto que tomen precauciones, como ser precavidos antes de reunirse, mantener la distancia y usar mascarilla (ellos o usted mismo). También puede ser apropiado pedirles que se realicen una prueba rápida de flujo lateral, pero cabe destacar que estas ya no son gratuitas para el público en general.
- Hable con su empleador sobre los ajustes razonables (ver también: Ajustes razonables para trabajadores con discapacidades o problemas de salud | GOV.UK) que podrían implementarse en el lugar de trabajo para ayudar a protegerlo y, si corresponde, trabajar desde casa.
- Reducción de la propagación de infecciones respiratorias, incluida la COVID-19, en el lugar de trabajo | GOV.UK
- Mantenga el distanciamiento social y reduzca el tiempo que pasa en espacios públicos cerrados y/o concurridos cuando esté fuera de casa, si esto le parece adecuado.
- Evite tocarse la cara cuando esté fuera de casa, lleve consigo algún desinfectante de manos (al menos 43% de etanol) y lávese las manos regularmente (idealmente con agua caliente y jabón, pero con desinfectante de manos según sea necesario).
- Use mascarilla en espacios públicos concurridos. Si bien esta medida protege principalmente a los demás, también ofrece cierta protección al usuario. También puede investigar sobre mascarillas con filtración de aire.
Evusheld (AZD7442) es un tratamiento con anticuerpos monoclonales diseñado para prevenir la infección con el virus SARS-CoV-2 antes de la exposición a un individuo infectado.
Es una combinación de dos anticuerpos monoclonales humanos, tixagevimab (AZD8895) y cilgavimab (AZD1061). Estos anticuerpos están diseñados para unirse a la proteína de la espícula, lo que impide que el virus se adhiera a las células y entre en ellas.
Se administran en dos inyecciones intramusculares separadas, una tras otra. Puede consultar el prospecto para el paciente y más información sobre los medicamentos aquí:
https://www.gov.uk/government/publications/regulatory-approval-of-evusheld-tixagevimabcilgavimab
Evusheld es un medicamento fabricado por la farmacéutica AstraZeneca. El tratamiento fue diseñado para personas con menor probabilidad de estar bien protegidas contra la COVID-19 por las vacunas, entre las que se incluyen personas inmunodeprimidas.
¿El Gobierno del Reino Unido adquirirá Evulsheld para la profilaxis previa a la exposición?
El 5de septiembre de 2022, el gobierno publicó su decisión actual sobre el uso de Evusheld en el Reino Unido.
“Con base en la evidencia actualmente disponible y después de un cuidadoso análisis y consideración, el Gobierno del Reino Unido ha decidido no adquirir Evusheld para prevención a través de vías de emergencia en este momento.
Sin embargo, el Gobierno del Reino Unido ha remitido Evusheld al Instituto Nacional para la Excelencia en la Salud y la Atención (NICE) para su evaluación, que proporciona una evaluación rigurosa y basada en la evidencia de la eficacia clínica y de costes de los medicamentos para su uso en el NHS.
Esta es una decisión basada en el asesoramiento clínico independiente de RAPID C-19 (un grupo de varias agencias) y un Grupo de Trabajo de Políticas de Expertos Nacionales del Reino Unido y refleja el contexto epidemiológico y políticas más amplias en nuestra respuesta y recuperación ante la pandemia.
El Director Médico está satisfecho de que se haya seguido el proceso correcto para brindar asesoramiento clínico y está de acuerdo en que NICE debe evaluar ahora Evusheld.
Si bien reconocemos que esto es decepcionante para los pacientes que esperaban tener acceso a Evusheld en este momento, es fundamental que el Gobierno del Reino Unido esté plenamente informado y cuente con pruebas suficientes del posible beneficio al tomar decisiones de adquisición. El proceso de evaluación del NICE proporciona una evaluación sólida y basada en la evidencia que sustenta la adquisición y el uso de la gran mayoría de los medicamentos en el NHS
El nuevo tratamiento profiláctico de AstraZeneca, “Evusheld”, se ha convertido en un tema de interés para pacientes y partes interesadas, pero aún se sabe poco sobre su implementación propuesta tras su aprobación en el Reino Unido.
Los médicos coinciden: Evusheld debe entregarse lo antes posible
Más de 120 médicos destacados que representan 17 especialidades clínicas diferentes, en las 4 naciones, han publicado una declaración de consenso clínico diciendo que hay evidencia suficiente de que el Evusheld tendría beneficios clínicos para las personas inmunodeprimidas y que se debe implementar un de tratamiento con anticuerpos lo antes posible.
Esta es la declaración clínica de un experto sobre el coronavirus más grande que se ha publicado hasta la fecha en el Reino Unido.
La declaración establece: la evidencia científica que muestra los beneficios de este tratamiento; cuándo deben administrarse estos tratamientos; a quiénes deben dárselos y cómo debe implementarse, estableciendo una hoja de ruta clara para su implementación.
En Evusheld, el Reino Unido se queda atrás de otros 32 países
Evusheld es un medicamento fabricado por la farmacéutica AstraZeneca , compuesto por dos anticuerpos monoclonales: cilgavimab y tixagevimab. El tratamiento fue diseñado para personas con menor probabilidad de estar bien protegidas contra la COVID-19 por las vacunas, incluyendo a personas inmunodeprimidas. Evusheld es un tratamiento inyectable que proporciona anticuerpos que pueden destruir la COVID-19 durante hasta seis meses. Otros 32 países, entre ellos Israel y Estados Unidos, ya han adquirido el medicamento y lo están administrando a numerosas personas inmunodeprimidas.
<img src="https://nras.org.uk/wp-content/uploads/sites/2/2022/08/Coalition_Of_Charities.width-700.png"
18 organizaciones benéficas escriben al Secretario de Estado de Salud y Asistencia Social
Para muchas personas inmunodeprimidas, el primer confinamiento en 2020 nunca terminó, por lo que, además de la declaración de consenso clínico, el 1de agosto de 2022, 18 organizaciones benéficas, incluida la nuestra, firmaron una carta abierta al diputado Steve Barclay, instando al gobierno a comprar Evusheld para proteger a las personas que representan y que siguen siendo vulnerables al COVID-19.
Puedes ver la carta aquí.
¿Qué puedo hacer para ayudar?
Nos gustaría solicitar su ayuda con esto. Hemos redactado una carta modelo que puede enviar a su diputado/a solicitándole que escriba al Secretario de Estado. Puede encontrar a su diputado/a local y sus datos de contacto en el sitio web "Encuentre a su diputado/a".
Haga clic aquí para ver nuestra carta modelo para los diputados.
Es solo una plantilla, así que puedes personalizarla y hacer los cambios que desees para que refleje tus opiniones e inquietudes. Si envías una carta a tu diputado sobre Evusheld, nos encantaría saberlo.
Puede informar a Victoria (nuestra responsable de políticas sobre la COVID-19) a vtecca@bloodcancer.org.uk con el asunto “ Le escribí a mi diputado”.
Si bien hasta ahora el Gobierno se ha negado a brindarnos la información que nuestra comunidad necesita, esperamos que estas cartas les muestren lo importante que es este tema para las personas inmunodeprimidas.
El Gobierno ha decidido actualmente esperar a que se presenten más pruebas tras la revisión del medicamento por parte del NICE, que está previsto que comience en otoño de 2022, pero concluirá a principios de 2023. Es probable que se realicen más esfuerzos de campaña.
Tras la continua reducción del número de casos de COVID, el gobierno ha decidido suspender las pruebas rutinarias a los casos asintomáticos en otros entornos. Esto significa que solo se seguirán realizando pruebas a las personas que presenten síntomas en hospitales y residencias, junto con las personas inmunodeprimidas que ingresen en cualquiera de estos centros. En esencia, se continuarán realizando pruebas sintomáticas en entornos de alto riesgo.
“Se seguirán realizando pruebas para las admisiones en residencias de ancianos y hospicios tanto de hospitales como de la comunidad, y para las transferencias de pacientes inmunodeprimidos hacia y dentro del hospital para proteger a los más vulnerables.”
También se realizarán pruebas para detectar brotes en ciertos entornos de alto riesgo, como residencias de ancianos.
Se seguirán ofreciendo pruebas sintomáticas durante todo el año en algunos entornos, incluidos:
- Pacientes del NHS que requieren pruebas como parte de vías clínicas establecidas o aquellos que son elegibles para tratamientos de Covid.
- Personal del NHS y personal de la prestación de servicios de salud independientes financiada por el NHS.
- Personal de servicios de asistencia social para adultos y hospicios y residentes de residencias de ancianos, entornos de cuidados adicionales y de vida asistida y hospicios.
- Personal y detenidos en prisiones.
- Personal y usuarios de servicios de ciertos refugios para víctimas de violencia doméstica y servicios para personas sin hogar.
Esto se basa en las pruebas gratuitas para el público en general que finalizaron el 1de abril y que constituyeron una etapa inicial del plan gubernamental "Vivir con la COVID".
El 24de agosto, cuando se publicó el comunicado de prensa que anunciaba este cambio, los casos de COVID habían descendido a 40.027 y los datos indicaban que el riesgo de transmisión también se había reducido. En ese momento, los datos de los 7 días anteriores mostraban que las muertes habían descendido a 744 y las hospitalizaciones a 6.005.
Esto ilustra la eficacia de los esfuerzos de vacunación, que siguen siendo la columna vertebral de las acciones en curso para proteger a las personas más vulnerables de la sociedad.
“El gobierno sigue animando a todas las personas elegibles a vacunarse con dosis de refuerzo. Las dosis de refuerzo de otoño se podrán reservar a través del Servicio Nacional de Reservas antes del lanzamiento general, que comenzará el 12 de septiembre. El NHS se pondrá en contacto con las personas cuando les llegue el turno.
Si bien no se espera que sea necesario, el gobierno continuará monitoreando la situación y reanudará las pruebas si se determina que es necesario.
Preguntas varias
Es fundamental mantener su AR lo más controlada posible, por lo que cualquier decisión sobre si sería apropiado suspender temporalmente su medicación debe consultarse con su equipo de reumatología. Las recomendaciones pueden variar según el caso.
Dependiendo del nivel de actividad de su enfermedad, puede obtener más información sobre las puntuaciones de actividad de la enfermedad aquí. Suspender la medicación podría provocar un brote. Debido a las consecuencias de la pandemia, que han retrasado el acceso a los servicios de salud y los tiempos de respuesta de los médicos de cabecera y otras unidades del NHS, es posible que no pueda obtener asistencia oportuna para controlar el brote.
La Alianza para la Artritis y el Sistema Musculoesquelético (ARMA) inicialmente recomendó a los pacientes no suspender sus inmunosupresores durante la vacuna, a menos que un miembro de su equipo de especialistas lo recomendara. Tras los resultados de los estudios OCTAVE y OCTAVE-DUO, que demostraron la menor eficacia de las vacunas en pacientes inmunosupresores, se han realizado más investigaciones (y siguen en curso) en este ámbito con el objetivo de mejorar la respuesta inmunitaria de las personas que reciben este tipo de tratamientos.
El estudio «VROOM», realizado por Abhisshek, A et al. (2022), demostró en su muestra que suspender el tratamiento con metotrexato durante dos semanas tras la administración de la terceradosis de la vacuna contra la COVID-19, en comparación con continuar el tratamiento habitual, puede potenciar la respuesta inmunitaria. Lo más interesante es que los autores observaron que este aumento se mantuvo hasta las 12 semanas en quienes suspendieron el tratamiento con metotrexato y que, incluso en este punto posterior del análisis, su respuesta de anticuerpos fue superior a la del grupo que continuó con el metotrexato de forma normal cuatro semanas después de la vacunación.
Independientemente de la medicación o de las interrupciones previas del tratamiento para otras vacunas, se recomienda a las personas que evalúen los pros y los contras con su equipo de especialistas para elegir el curso de acción más seguro y apropiado.
La página web de PETA Reino Unido afirma: «Las vacunas fabricadas por Pfizer/BioNTech, Oxford/AstraZeneca y Moderna, que fueron aprobadas recientemente para su uso en el Reino Unido, no contienen ningún ingrediente de origen animal».
Lea más aquí:
Todas las vacunas administradas en el Reino Unido hasta la fecha se han dirigido principalmente contra la cepa original de la COVID-19. Si bien podría parecer ineficaz contra nuevas mutaciones («cepas») del virus, han mantenido una eficacia constante en la prevención de casos graves de la enfermedad contra variantes posteriores.
Por lo tanto, cualquier vacuna que se ofrezca como parte de las dosis de refuerzo de otoño se considera muy eficaz y produce una fuerte respuesta de refuerzo, y debería utilizarse para proteger a los más vulnerables este invierno.
Es posible que le recomienden pausar su medicación si presenta síntomas de COVID-19, pero debe buscar el asesoramiento médico adecuado hablando con el 111 e idealmente con su equipo de reumatología.
Los consejos pueden variar según el caso dependiendo de la actividad de la enfermedad y otros factores individuales.
Cambios en el acceso a los tratamientos antivirales:
Anteriormente, quienes cumplían los requisitos para el tratamiento antiviral recibían una carta de confirmación y un kit de PCR prioritario por correo. Desde entonces, se han puesto a disposición más tratamientos antivirales y nMAB (anticuerpos monoclonales neutralizantes) para combatir el virus y, por supuesto, el panorama de la COVID-19 ha cambiado. Ahora que las pruebas PCR ya no se utilizan, los pacientes recibirán un kit de prueba de flujo lateral y una nueva carta. Puede consultar la carta aquí.
El proceso será entonces el siguiente:
- Tan pronto como desarrolle síntomas de COVID (incluso si son leves), utilice la prueba de flujo lateral.
- Informe el resultado de su prueba aquí o llamando al 119.
- Se le solicitará su número del NHS y su código postal.
- Si el resultado es positivo, espere a que le contacten para informarle sobre el tratamiento. Si su prueba es negativa, se le recomienda realizar pruebas adicionales durante los próximos 2 días (un total de 3 pruebas en 3 días consecutivos). Estas pruebas también deben notificarse como se indica anteriormente.
- Si después de 24 horas no has tenido contacto, llama a tu médico de cabecera o al 111.
La siguiente carta ha sido enviada a los profesionales sanitarios para informarles sobre este proceso.
¿Quién es elegible para el tratamiento?
La lista oficial de elegibles se puede encontrar aquí.
De relevancia para los pacientes con AR y AIJ es lo siguiente:
- “personas que han recibido una terapia de depleción de células B (medicamento anti-CD20, por ejemplo, rituximab, ocrelizumab, ofatumab, obinutuzumab) en los últimos 12 meses”.
- “personas que estén tomando productos biológicos[nota 8] o inhibidores de JAK de moléculas pequeñas (excepto anticuerpos monoclonales que deplecionan el CD20) o que hayan recibido estas terapias en los últimos 6 meses”.
- “personas que estén tomando corticosteroides (equivalentes a más de 10 mg por día de prednisolona) durante al menos los 28 días anteriores a la PCR positiva”.
- “personas que están en tratamiento actual con micofenolato de mofetilo, tacrolimus oral, azatioprina/mercaptopurina (para afectación de órganos importantes como riñón, hígado y/o enfermedad pulmonar intersticial), metotrexato (para enfermedad pulmonar intersticial) y/o ciclosporina”.
- “personas que presenten al menos uno de los siguientes síntomas: (a) enfermedad no controlada o clínicamente activa (que requiere un aumento reciente de la dosis o el inicio de un nuevo fármaco inmunosupresor o una inyección intramuscular de esteroides o un ciclo de esteroides orales dentro de los 3 meses anteriores a la PCR positiva); y/o (b) afectación de órganos importantes, como inflamación significativa de los riñones, el hígado o los pulmones, o deterioro significativo de la función renal, hepática y/o pulmonar)”.
La política de puesta en servicio clínica completa, que entrará en vigor a partir del 13 de junio de 2022, se puede encontrar aquí.
Cómo obtener una prueba de flujo lateral:
Debido a que el gobierno ha cancelado el acceso gratuito a las pruebas de flujo lateral para el coronavirus, ahora solo ciertos grupos de personas pueden recibir kits gratuitos de prueba de flujo lateral. Compruebe si cumple los requisitos para recibir una prueba de flujo lateral en el sitio web GOV.uk.
Si usted es elegible:
Solicite sus pruebas de flujo lateral a través del sitio web GOV.UK. También puede llamar al 119 si no ha recibido su prueba de flujo lateral. El enlace web proporcionado no solicita comprobante de elegibilidad, solo confirmación de que lo es. Si desea más información al respecto, consulte el siguiente artículo.
Tenga en cuenta que la prueba utilizada debe ser una proporcionada por el gobierno y no se pueden utilizar pruebas compradas de forma privada.
¿Con quién hablo si creo que soy elegible, pero nadie me ha contactado?
Si no recibe una carta, aún podría ser elegible. Puede seguir el mismo proceso, pero deberá obtener las pruebas de flujo lateral usted mismo. Es importante que solo se realice las pruebas de flujo lateral proporcionadas por el NHS/gobierno, ya que el sistema no reconoce las pruebas privadas. Puede obtener las pruebas mediante el proceso descrito anteriormente. Si el resultado es positivo, espere 24 horas para que nos pongamos en contacto con usted. Transcurrido este tiempo, puede llamar a su médico de cabecera, al NHS 111 o a su médico especialista para una derivación urgente.
¿Qué tratamientos están disponibles?
Hay cuatro tratamientos disponibles en diferentes formas: “antivirales” y “nMAB” (anticuerpos monoclonales neutralizantes).
| Nombre del tratamiento | Tipo de tratamiento | Método de administración |
| “Paxlovid” – nirmatrelvir más ritonavir* | Antivírico | Tabletas |
| “Xevudy” – sotrovimab | nMAB | Infusión intravenosa |
| “Veklury” – remdesivi | Antiviral | Infusión intravenosa |
| “Lagevrio” – molnupiravir | Antivírico | Comprimidos (cada 12 horas durante 5 días) |
Paxlovid o Xevudy se pueden administrar como tratamiento de primera línea, Veklury como tratamiento de segunda línea y Lagevrio como tratamiento de tercera línea. El tratamiento combinado con un nMAB y un antiviral NO se recomienda de forma rutinaria.
A quienes reciban un tratamiento en forma oral se les pedirá que recojan el tratamiento en uno de los centros disponibles o se les entregará en su domicilio.
Quienes reciban un tratamiento de infusión intravenosa deberán acudir a un centro de tratamiento adecuado donde se les administrará el tratamiento. Se espera que las infusiones duren aproximadamente medio día en total.
Para obtener más información sobre los tratamientos disponibles para el coronavirus, consulte la información del NHS, que se encuentra aquí.
Consulte este enlace para obtener información sobre la coadministración de medicamentos con estos tratamientos.
Si no soy elegible, ¿hay otra forma de participar en el tratamiento?
Cuando los pacientes no sean elegibles para el tratamiento bajo esta política, se debe apoyar el reclutamiento para el ensayo “PANORAMIC” de la Universidad de Oxford, que está generando evidencia para nuevos antivirales orales en una cohorte más amplia de pacientes en riesgo.
Puedes consultar los criterios para apuntarte a este estudio en su web.
Lectura adicional:
- https://www.gov.uk/government/publications/higher-risk-patients-eligible-for-covid-19-treatments-independent-advisory-group-report/defining-the-highest-risk-clinical-subgroups-update-community-infection-with-sars-cov-2-when-considering-the-use-of-neutralising-monoclonal-antibodies
- https://www.england.nhs.uk/coronavirus/wp-content/uploads/sites/52/2021/12/C1650-antivirales-ccp-interinos-o-anticuerpos-monoclonales-neutralizantes-en-pacientes-no-hospitalizados-con-covid19-v6.pdf
- https://www.nhs.uk/conditions/coronavirus-covid-19/self-care-and-treatments-for-coronavirus/treatments-for-coronavirus/
Si no está seguro acerca de la distinción entre estos tipos de medicamentos, puede solicitar, de forma gratuita, nuestro folleto Medicamentos en AR o visitar nuestra sección de medicamentos.
La contracción y la gravedad del coronavirus parecen ser variables según una amplia gama de factores y es comprensible que las personas que toman medicamentos inmunomediadores estén más preocupadas por el riesgo que corren al contraer el virus.
Las investigaciones han demostrado sistemáticamente los efectos positivos de la vacunación para proteger a las personas de lo peor del virus, incluso en poblaciones donde las personas toman medicamentos inmunosupresores (aunque pueden ser necesarias dosis de refuerzo para producir un nivel similar de respuesta inmunitaria en comparación con los miembros de la población general).
Al controlar las comorbilidades (afecciones médicas) en los análisis estadísticos, el aumento del riesgo de contraer coronavirus gravemente desapareció en la mayoría de los estudios. Asimismo, numerosos estudios en este ámbito han demostrado que, aparte del uso de inhibidores de JAK y rituximab, otras formas de FAME (convencionales o avanzados) no parecen exacerbar el riesgo de presentar síntomas graves de COVID-19. El efecto de los inhibidores de JAK y del rituximab en el empeoramiento de la evolución de la infección solo se ha demostrado en algunos estudios.
Estudios como el de Mackenna et al (2022).
Lecturas adicionales y referencias:
- Mackenna, B., et al. (2022). Riesgo de resultados graves de COVID-19 asociados con enfermedades inflamatorias inmunomediadas y terapias inmunomoduladoras: un estudio de cohorte nacional en la plataforma OpenSAFELY. Artículos Lancet Rheumatology. Vol. 4, págs. 490–506.
El COVID prolongado describe síntomas que persisten o se desarrollan después de la infección inicial por coronavirus (COVID-19 agudo) y que no tienen explicación con otro diagnóstico. «Este término incluye la COVID-19 sintomática persistente, de cuatro a doce semanas después de la infección, y el síndrome pos-COVID-19, más allá de las doce semanas posteriores a la infección» (NICE). Se ha observado que el COVID prolongado abarca una amplia gama de síntomas y se presenta en una amplia variedad de personas, desde quienes tuvieron un caso muy leve del virus hasta quienes lo experimentaron de forma más grave.
Síntomas de COVID persistente:
A diferencia de la forma aguda de la infección, la COVID persistente presenta una sintomatología mucho más amplia y puede afectar a múltiples órganos y sistemas del cuerpo. Estos pueden incluir (tenga en cuenta que esta lista no es exhaustiva):
- Sistema respiratorio (el sistema responsable del intercambio de dióxido de carbono y oxígeno en el cuerpo humano).
- Sistema cardiovascular (alimentado por el corazón, este sistema es responsable de transportar oxígeno, nutrientes, hormonas y productos de desecho celulares por todo el cuerpo).
- Sistema neurológico/El sistema nervioso (el cableado eléctrico del cuerpo formado por una colección compleja de nervios y células especializadas conocidas como “neuronas” que transmiten señales entre diferentes partes del cuerpo).
- Sistema gastrointestinal/Sistema digestivo (las funciones incluyen la ingestión, digestión y absorción de alimentos o elementos nutritivos).
- Sistemas musculoesqueléticos (músculos y estructuras óseas).
Algunos de los síntomas que pueden experimentar las personas con COVID prolongado incluyen:
- Fatiga2.
- Disnea (respiración difícil o dificultosa).
- Anormalidades cardíacas (cambios estructurales o funcionales en el corazón).
- Deterioro cognitivo (trastornos del pensamiento y la memoria o impacto en otros procesos mentales).
- Alteraciones del sueño normal.
- Síntomas típicamente asociados con el trastorno de estrés postraumático.
- Dolor muscular.
- Problemas de concentración.
- Dolor de cabeza.
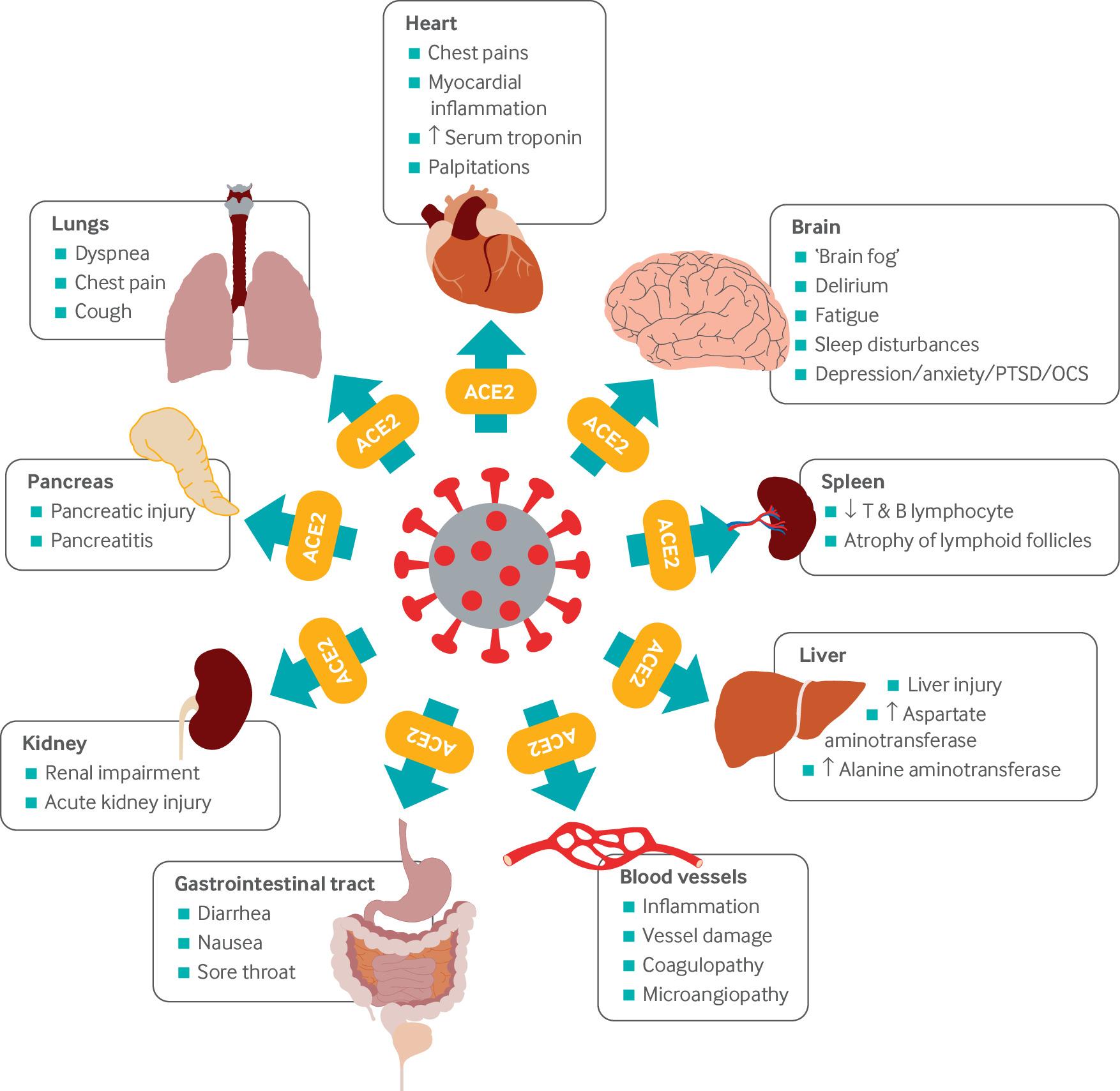 Figura 1. Tomada del artículo de investigación de Crook, Raza, Nowell, Young y Edison (2021), pág. 2. Consulte las referencias y la lectura adicional para obtener la referencia completa.
Figura 1. Tomada del artículo de investigación de Crook, Raza, Nowell, Young y Edison (2021), pág. 2. Consulte las referencias y la lectura adicional para obtener la referencia completa.
Los síntomas de COVID prolongada pueden ocurrir independientemente de la gravedad de la infección, las investigaciones también han demostrado pocas diferencias en las tasas de aparición de COVID prolongada entre aquellos tratados por COVID y aquellos que no recibieron tratamiento, ni entre las diferentes opciones de tratamiento.
La Oficina Nacional de Estadística (ONS) del Reino Unido continúa monitoreando la situación actual, pero al 2de julio de 2022 estimó que en los hogares privados del Reino Unido 1,8 millones de personas (o el 2,8 % de la población del Reino Unido) presentaban síntomas persistentes de COVID-19 (según autoinformes). Sus datos también sugieren que el síntoma más común de COVID-19 persistente fue la fatiga (54 %), seguida de la dificultad para respirar (31 %), la anosmia (pérdida del olfato, 23 %) y los dolores musculares (22 %).
La ONS informa que “En proporción a la población del Reino Unido, la prevalencia de COVID persistente autodeclarado fue mayor en personas de entre 35 y 69 años, mujeres, personas que viven en zonas más desfavorecidas, personas que trabajan en el sector de la asistencia social, personas de 16 años o más que no eran estudiantes ni jubilados y que no tenían ni buscaban trabajo remunerado, y personas con otra afección de salud o discapacidad que limita su actividad.
Esto se sustenta en datos recopilados a nivel mundial que, a pesar de las variaciones en la metodología de investigación, muestran niveles consistentemente altos de COVID persistente en diversas poblaciones estudiadas, lo que sugiere que una proporción sustancial de las personas infectadas con el virus podrían desarrollar COVID persistente. Lo que no está claro en este momento son los cambios en la frecuencia y la gravedad de la COVID persistente según la cepa del virus contraída. Esto requiere investigación continua y cambios reactivos en las estrategias de tratamiento para combatir eficazmente los síntomas a largo plazo tras la infección por COVID.
¿Quién tiene mayor riesgo de desarrollar COVID prolongada?
Según Crook et al. (2021), quienes tienen mayor riesgo de requerir tratamiento hospitalario por COVID, de desarrollar síntomas prolongados de COVID y de morir por coronavirus incluyen (véase Crook et al. 2021, pág. 9 para estudios referenciados):
- Mayores en comparación con individuos más jóvenes.
- Hombres comparados con mujeres.
- Aquellos de grupos étnicos no blancos.
- Personas que viven con alguna discapacidad (de cualquier tipo).
- Aquellos con antecedentes de otros problemas de salud (“comorbilidades” que incluyen;
-
- Obesidad.
- Enfermedad cardiovascular.
- Enfermedad respiratoria.
- Hipertensión.
El papel de la inmunosupresión en el riesgo de COVID persistente aún se está analizando y es objeto de debate. Algunos estudios han sugerido que la inmunosupresión podría tener un efecto protector contra los síntomas de la COVID persistente; sin embargo, esto es controvertido y requiere más investigación antes de poder afirmarlo de forma concluyente (Crook et al., 2021, págs. 9-10). Lo que está claro es que la Organización Mundial de la Salud (OMS) y el Grupo del Foro sobre COVID Persistente están priorizando la investigación para proporcionar una definición clínica más clara de la COVID persistente, con el fin de garantizar la coherencia a nivel mundial y el desarrollo de tratamientos eficaces para combatir este problema de salud.
Referencias y lecturas adicionales:
- Crook, H., Raza, S., Nowell, J., Young, M., & Edison, P. (2021). COVID persistente: mecanismos, factores de riesgo y manejo. The British Medical Journal. Vol. 374, págs. 1-18. Enlace web: https://doi.org/10.1136/BMJ.N1648
- Instituto Nacional para la Excelencia en la Salud y la Atención. Guía rápida sobre la COVID-19: gestión de los efectos a largo plazo de la COVID-19. Guía del NICE (c2020). https://www.nice.org.uk/guidance/ng188
- Oficina Nacional de Estadísticas (2022). Prevalencia de síntomas persistentes tras la infección por coronavirus (COVID-19) en el Reino Unido: 4 de agosto de 2022.Recuperado de: https://www.ons.gov.uk/peoplepopulationandcommunity/healthandsocialcare/conditionsanddiseases/bulletins/prevalenceofongoingsymptomsfollowingcoronaviruscovid19infectionintheuk/4august2022
- Equipo editorial de ZOE (5de agosto de 2022). ¿Cuál es su riesgo de padecer COVID persistente ahora? Obtenido de: https://health-study.joinzoe.com/blog/covid-long-covid-risk
Los adultos pueden vacunarse19 28 días después de una prueba positiva la COVID-o 28 días después de la aparición de los síntomas, lo que ocurra primero. Los jóvenes de 16 y 17 años que no presentan un alto riesgo de contraer laCOVID-19 deben esperar 12 semanas. Esto se ajusta a las directrices del JCVI. Si tiene alguna duda, puede consultar con su médico de cabecera.
Al comienzo de la pandemia, se tardó bastante en desarrollar técnicas de notificación que permitieran al público general destacar los casos con síntomas. Desde el pico de la pandemia, cuando la mayoría de las personas notificaban con regularidad, hemos visto una disminución drástica incluso en quienes aún tenían instaladas en sus teléfonos herramientas como la aplicación NHS COVID y la aplicación de estudios de salud ZOE, por no hablar de informar los resultados de sus pruebas o síntomas.
También existen variaciones de un país a otro en las tasas de notificación de incidencias de infección y de mortalidad debido a diferencias tales como definiciones, cultura, características de la población, precisión de los diagnósticos, sistemas de atención de salud y mecanismos de notificación.
Estos y otros factores aún no destacados dificultan obtener una imagen precisa de la situación. En un mundo ideal, cada persona del planeta proporcionaría datos; sin embargo, esto no es realista, por lo que las inferencias deben basarse en muestras pequeñas y en los datos disponibles. La investigación busca generalizar estas muestras más pequeñas a poblaciones más grandes, así como realizar predicciones a partir de las observaciones de los datos disponibles mediante técnicas de modelado de ecuaciones estadísticas. Sin embargo, esto significa que debemos tomar las generalizaciones de la investigación con cautela, ya que podrían no reflejar plenamente la situación del "mundo real".
Actualizado: 14/02/2023